
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Люмбальна пункція
Медичний експерт статті
Останній перегляд: 04.07.2025
Люмбальна пункція (люмбальна пункція, прокол підпавутинного простору спинного мозку, спинномозкова пункція, люмбальна пункція) — це введення голки в підпавутинний простір спинного мозку з діагностичною або лікувальною метою.
Люмбальна пункція є одним із широко використовуваних методів обстеження в неврології. У деяких випадках (інфекційні захворювання центральної нервової системи, субарахноїдальний крововилив) діагноз повністю ґрунтується на результатах люмбальної пункції. Її дані доповнюють клінічну картину та підтверджують діагноз при полінейропатіях, розсіяному склерозі та нейролейкемії. Слід зазначити, що широке впровадження нейровізуалізаційних методів різко скоротило кількість діагностичних люмбальних пункцій. Пункцію іноді можна використовувати з терапевтичною метою для інтратекального введення антибіотиків та хіміотерапевтичних препаратів, а також для зниження внутрішньочерепного тиску при доброякісній внутрішньочерепній гіпертензії та нормотензивній гідроцефалії.
Загальний об'єм спинномозкової рідини у дорослих становить близько 120 мл. Говорячи про взяття невеликих її об'ємів (від 10 до 20 мл) для діагностичних цілей, слід враховувати, що добовий об'єм секрету становить 500 мл. Таким чином, повне оновлення спинномозкової рідини відбувається 5 разів на добу.
Показання
Люмбальна пункція проводиться з діагностичною або терапевтичною метою.
- З діагностичною метою проводиться пункція для дослідження спинномозкової рідини. При аналізі спинномозкової рідини визначається колір, прозорість та клітинний склад. Можливе вивчення біохімічного складу спинномозкової рідини, проведення мікробіологічних досліджень, включаючи її посів на спеціальні середовища. Під час люмбальної пункції вимірюється тиск спинномозкової рідини, а також досліджується прохідність підпавутинного простору спинного мозку за допомогою компресійних проб.
- З лікувальною метою люмбальна пункція проводиться для видалення спинномозкової рідини та нормалізації лікворообігу, контролю станів, пов'язаних з комунікабельною гідроцефалією, а також для санації спинномозкової рідини при менінгітах різної етіології та введення лікарських засобів (антибіотиків, антисептиків, цитостатиків).
Існують абсолютні та відносні показання до проведення люмбальної пункції.
- Абсолютні показання: підозра на інфекцію ЦНС ( менінгіт, енцефаліт, вентрикуліт), онкологічні ураження оболонок головного та спинного мозку, нормотензивна гідроцефалія; діагностика витоку спинномозкової рідини та виявлення лікворних фістул шляхом введення барвників, флуоресцентних та рентгеноконтрастних речовин у підпавутинний простір; діагностика субарахноїдального крововиливу, коли КТ неможлива.
- Відносні показання: лихоманка невідомого генезу у дітей віком до 2 років, септична судинна емболія, демієлінізуючі процеси, запальні полінейропатії, паранеопластичні синдроми, системний червоний вовчак тощо.
Техніка люмбальної пункції
Люмбальна пункція може бути виконана в положенні пацієнта лежачи або сидячи. Останнє положення сьогодні використовується рідко. Зазвичай пункцію виконують у положенні пацієнта лежачи на боці з нахиленою вперед головою та зігнутими в кульшовому та колінному суглобах ногами. Конус спинного мозку у здорової дорослої людини зазвичай розташований між середніми відділами хребців L1 та L2 . Дуральний мішок зазвичай закінчується на рівні S2 . Лінія, що з'єднує гребені клубових кісток, перетинає остистий відросток L4 або простір між остистими відростками L4 та L5 ( лінія Якобі).
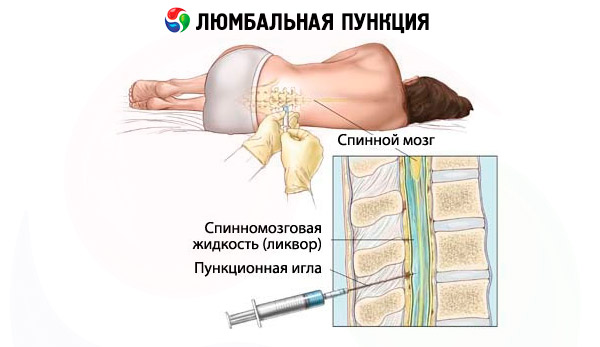
У дорослих люмбальна пункція зазвичай проводиться в просторі L3-L4 ; у дітей процедуру слід проводити через простір L4-L5 . Шкіру в області проколу обробляють розчином антисептика, після чого проводять місцеву анестезію шляхом введення анестетика внутрішньошкірно, підшкірно та вздовж проколу. Спеціальною голкою з мандреном проколюють субарахноїдальний простір у сагітальній площині паралельно остистим відросткам (під невеликим кутом). Скіс голки повинен бути орієнтований паралельно довгій осі тіла. Кісткова непрохідність зазвичай виникає при відхиленні від середньої лінії. Часто, коли голка проходить через жовті зв'язки та тверду мозкову оболонку, відзначається відчуття провалу. За відсутності такого орієнтира положення голки можна перевірити за появою спинномозкової рідини в павільйоні голки; для цього мандреном необхідно періодично виймати. Якщо під час введення голки виникає типовий радикулярний біль, процедуру слід негайно припинити, голку вивести на достатню відстань і прокол проводити з невеликим нахилом голки до контралатеральної ніжки. Якщо голка впирається в тіло хребця, її слід підтягнути вгору на 0,5-1 см. Іноді просвіт голки може перекривати корінець спинного мозку, в цьому випадку може допомогти невелике обертання голки навколо своєї осі та її підтягування вгору на 2-3 мм. Іноді, навіть якщо голка потрапляє в дуральний мішок, не вдається отримати спинномозкову рідину через виражену лікворну гіпотензію. У цьому випадку допомагає підняття головного кінця, пацієнта можна попросити покашляти, а також можна використовувати компресійні проби. При множинних проколах (особливо після хіміотерапії ) у місці проколу розвивається грубий спайковий процес. Якщо, незважаючи на дотримання всіх правил, не вдається досягти появи ліквору, доцільна спроба виконати пункцію на іншому рівні. До рідкісних причин неможливості проведення люмбальної пункції належать пухлина спинномозкового каналу та запущений гнійний процес.
Вимірювання тиску спинномозкової рідини та компресійні проби
Відразу після появи спинномозкової рідини в павільйоні голки можна виміряти тиск у підпавутинному просторі, підключивши до голки пластикову трубку або спеціальну систему. Під час вимірювання тиску пацієнт повинен бути максимально розслабленим. Нормальний тиск рідини в положенні сидячи становить 300 мм H2O, лежачи - 100-200 мм H2O. Опосередковано рівень тиску можна оцінити за швидкістю відтоку спинномозкової рідини (60 крапель за хвилину умовно відповідає нормальному тиску). Тиск підвищується при запальних процесах мозкових оболонок та судинних сплетень, порушенні відтоку рідини через підвищення тиску у венозній системі (венозний застій). Ліквородинамічні проби використовуються для визначення прохідності підпавутинних просторів.
- Проба Квекенштедта. Після визначення початкового тиску спинномозкової рідини яремні вени стискають не довше ніж на 10 секунд. У цьому випадку тиск зазвичай збільшується в середньому на 10-20 см H2O та повертається до норми через 10 секунд після припинення стискання.
- Під час проби Стьюкі живіт тиснуть кулаком в області пупка протягом 10 секунд, створюючи застій у системі нижньої порожнистої вени, куди кров відтікає з грудного та попереково-крижового відділів спинного мозку, та епідуральних венах. У нормі тиск також зростає, але повільніше та не так значно, як під час проби Квекенштедта.
Кров у спинномозковій рідині
Кров у спинномозковій рідині найбільш типова для субарахноїдального крововиливу. У деяких випадках під час люмбальної пункції може бути пошкоджена судина, і в спинномозковій рідині з'являється домішка «подорожуючої крові». У разі інтенсивної кровотечі та неможливості отримання спинномозкової рідини необхідно змінити напрямок або провести пункцію на іншому рівні. При отриманні спинномозкової рідини з кров'ю слід проводити диференціальну діагностику між субарахноїдальним крововиливом та домішкою «подорожуючої крові». Для цього спинномозкову рідину збирають у три пробірки. При субарахноїдальному крововиливу спинномозкова рідина у всіх трьох пробірках забарвлена майже однаково. При травматичній пункції спинномозкова рідина від першої до третьої пробірки поступово просвітлюється. Інший метод полягає в оцінці кольору супернатанту: жовта спинномозкова рідина (ксантохромна) є достовірною ознакою крововиливу. Ксантохромія з'являється протягом 2-4 годин після субарахноїдального крововиливу (результат деградації гемоглобіну з розбитих еритроцитів). Невеликий субарахноїдальний крововилив може бути важко візуально відрізнити від запальних змін, і в цьому випадку слід дочекатися результатів лабораторних аналізів. Рідко ксантохромія може бути наслідком гіпербілірубінемії.
Протипоказання до проведення
За наявності об'ємного утворення мозку, оклюзійної гідроцефалії, ознак тяжкого набряку мозку та внутрішньочерепної гіпертензії існує ризик аксіального заклинювання під час люмбальної пункції, його ймовірність зростає при використанні товстих голок та видаленні великої кількості спинномозкової рідини. У цих станах люмбальна пункція проводиться лише у випадках крайньої необхідності, а кількість видаленої спинномозкової рідини має бути мінімальною. Якщо під час пункції з'являються симптоми заклинювання (наразі вкрай рідкісна ситуація), рекомендується термінове ендолюмбальне введення необхідної кількості рідини. Інші протипоказання до люмбальної пункції не вважаються настільки абсолютними. До них належать інфекційні процеси в попереково-крижовій ділянці, порушення згортання крові, прийом антикоагулянтів та антиагрегантів (ризик епідурального або субдурального крововиливу з вторинним здавленням спинного мозку). Обережність при проведенні люмбальної пункції (видалення мінімальної кількості спинномозкової рідини) необхідна, якщо є підозра на крововилив з розірваної аневризми судин головного мозку (ризик повторного розриву) та блокаду субарахноїдального простору спинного мозку (ризик появи або погіршення неврологічного дефіциту).
 [ 9 ]
[ 9 ]
Норма
Для стандартного дослідження спинномозкову рідину беруть у три пробірки: для загального, біохімічного та мікробіологічного аналізу.
Стандартний клінічний аналіз спинномозкової рідини включає оцінку щільності, pH, кольору та прозорості спинномозкової рідини до та після центрифугування, оцінку загального цитозу (в нормі не більше 5 клітин на 1 мкл), визначення вмісту білка. Залежно від потреби та можливостей лабораторії також досліджують кількість лімфоцитів, еозинофілів, нейтрофілів, макрофагів, змінених клітин, полібластів, плазматичних клітин, арахноендотеліальних клітин, епідермальних клітин, зернистих кульок, пухлинних клітин.
Відносна щільність спинномозкової рідини в нормі становить 1,005-1,008, вона збільшується при запальних процесах, зменшується при надмірному утворенні рідини. У нормі pH становить 7,35-7,8, знижується при менінгіті, енцефаліті, паралічі, посиленні паралічу (до лікування), сифілісі мозку, епілепсії, хронічному алкоголізмі.
Жовтий колір спинномозкової рідини можливий при високому вмісті білка, у разі попереднього субарахноїдального крововиливу та гіпербілірубінемії. При метастазах меланоми та жовтяниці спинномозкова рідина може бути темною. Значний нейтрофільний цитоз характерний для бактеріальної інфекції, лімфоцитарний – для вірусних та хронічних захворювань. Еозинофіли характерні для паразитарних захворювань. При 200-300 лейкоцитах в 1 мкл спинномозкова рідина каламутніє. Для диференціації лейкоцитозу, спричиненого субарахноїдальним крововиливом, необхідно підрахувати лейкоцити, враховуючи, що в крові приблизно 1 лейкоцит на 700 еритроцитів. Вміст білка в нормі не перевищує 0,45 г/л і збільшується при менінгіті, енцефаліті, пухлинах спинного та головного мозку, різних формах гідроцефалії, блокаді субарахноїдального простору спинного мозку, карциноматозі, нейросифілісі, СГБ, запальних захворюваннях. Значну роль також відіграють колоїдні реакції – реакція Ланге («золота реакція»), колоїдна мастикова реакція, реакція Таката-Ара тощо.
Під час біохімічного аналізу спинномозкової рідини оцінюється вміст глюкози (у нормі в межах 2,2-3,9 ммоль/л) та лактату (у нормі в межах 1,1-2,4 ммоль/л). Оцінку слід проводити з урахуванням того, що вміст глюкози в спинномозковій рідині залежить від концентрації глюкози в крові (40-60% від цього значення). Зниження вмісту глюкози є поширеним симптомом менінгіту різної етіології (зазвичай бактеріального походження, включаючи туберкульоз), підвищення концентрації глюкози в спинномозковій рідині можливе при ішемічному та геморагічному інсульті.
Знижений вміст хлоридів у спинномозковій рідині характерний для менінгіту, особливо туберкульозу, нейросифілісу, бруцельозу, а підвищений — для пухлин головного мозку, абсцесів головного мозку та ехінококозу.
У мікробіологічній лабораторії мазок або осад спинномозкової рідини можуть бути забарвлені залежно від передбачуваної етіології збудника: за Грамом - при підозрі на бактеріальну інфекцію, на кислотостійкі мікроорганізми - при підозрі на туберкульоз, тушшю - при підозрі на грибкову інфекцію. Посів спинномозкової рідини проводиться на спеціальні середовища, включаючи середовища, що поглинають антибіотики (у разі масивної антибіотикотерапії).
Існує велика кількість тестів для виявлення специфічних захворювань, таких як реакція Вассермана, РІФ та РІБТ для виключення нейросифілісу, тести на різні антигени для типізації пухлинних антигенів, визначення антитіл до різних вірусів тощо. Під час бактеріологічного дослідження можна виявити менінгококи, пневмококи, гемофільну палички, стрептококи, стафілококи, лістерії та мікобактерії туберкульозу. Бактеріологічні дослідження спинномозкової рідини спрямовані на виявлення збудників різних інфекцій: кокової групи (менінго-, пневмо-, стафіло- та стрептококи) при менінгіті та абсцесах мозку, блідої трепонеми - при нейросифілісі, мікобактерії туберкульозу - при туберкульозному менінгіті, токсоплазми - при токсоплазмозі, цистицеркових везикул - при цистицеркозі. Вірусологічні дослідження спинномозкової рідини спрямовані на встановлення вірусної етіології захворювання (деякі форми енцефаліту).
Ускладнення після процедури
Загальний ризик ускладнень оцінюється в 0,1-0,5%. Можливі ускладнення включають наступне.
- Осьове клинування:
- гостре заклинювання під час пункції в умовах внутрішньочерепної гіпертензії;
- хронічне заклинювання як наслідок повторних люмбальних пункцій;
- Менінгізм.
- Інфекційні ускладнення.
- Головний біль зазвичай минає, коли людина лежить.
- Геморагічні ускладнення, зазвичай пов'язані з порушеннями згортання крові.
- Епідермоїдні кісти в результаті використання неякісних голок або голок без мандрена.
- Пошкодження коренів (можливий розвиток стійкого больового синдрому).
- Пошкодження міжхребцевого диска з утворенням грижі диска.
Введення контрастних речовин, анестетиків, хіміотерапевтичних засобів та антибактеріальних засобів у субарахноїдальний простір може спричинити менінгеальну реакцію. Вона характеризується збільшенням цитозу до 1000 клітин протягом першої доби, збільшенням вмісту білка за нормального вмісту глюкози та стерильним посівом. Ця реакція зазвичай швидко регресує, але в рідкісних випадках може призвести до арахноїдиту, радикуліту або мієліту.
 [ 15 ]
[ 15 ]

