
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Емпієма жовчного міхура
Медичний експерт статті
Останній перегляд: 04.07.2025
Стан, при якому в жовчному міхурі накопичується велика кількість гнійного відокремлюваного без можливості його виходу, називається емпіємою жовчного міхура. У розвитку цієї патології певну роль відіграє бактеріальна інфекція та закупорка міхурової протоки. Захворювання проявляється сильним болем, високою температурою та наростаючими ознаками інтоксикації.
Емпієма жовчного міхура найчастіше є одним із несприятливих наслідків гострого запального процесу – холециститу. Основна відмінність емпієми від гнійного холециститу полягає в порушенні відтоку жовчі, спричиненому обструктивною закупоркою протоки. Ускладнення виникає приблизно у 10% пацієнтів з гострим холециститом. [ 1 ]
Епідеміологія
Фактичний масштаб емпієми жовчного міхура важко простежити. Однак, згідно з інформацією, отриманою в ході кількох досліджень, виникнення цього ускладнення відзначається приблизно у 5-15% пацієнтів з холециститом. Найчастішою причиною розвитку патології є невилікуваний гострий калькульозний холецистит.
Емпієма жовчного міхура є одним із серйозних ускладнень гострого холециститу. Інші можливі ускладнення включають гангренозний холецистит, водянку та перфорацію жовчного міхура. Перфорація виникає приблизно у 6-12% випадків гострого холециститу, а рівень смертності становить 20-24% (тоді як при гангренозному холециститі вона становить 20%).
Емпієма жовчного міхура найчастіше вражає людей старше 50 років, але захворювання зустрічається і в молодшому віці. Літні та старечі пацієнти становлять близько 45-50% від загальної кількості пацієнтів. Чоловіки та жінки хворіють приблизно з однаковою частотою. [ 2 ]
Причини емпієми жовчного міхура
Емпієма жовчного міхура не є первинним захворюванням: вона завжди є вторинною та виникає як ускладнення якоїсь іншої, первинної патології. Основними причинами емпієми є:
- гострі запальні процеси в жовчовивідній системі (холецистит з утворенням каменів або без нього), що створюють перешкоди для виведення жовчі, призводять до застою та посиленого росту бактеріальної флори; [ 3 ]
- пухлинні процеси, що здавлюють жовчну протоку, перешкоджаючи виведенню жовчі.
Розвиток емпієми плеври найчастіше провокують такі види мікроорганізмів:
- Кишкова паличка;
- Клебсієла пневмонії;
- Стрептокок фекалій;
- бактероїди;
- Спеції Clostridium.
Емпієма жовчного міхура розвивається швидше у пацієнтів, які страждають на ожиріння, цукровий діабет, імунодефіцитні стани та гемоглобінопатії, а також на біліарну карциному.
У патогенезі також враховується роль алергічної схильності організму. Місцевий алергічний вплив на жовчні шляхи бактеріальних токсинів, ліків та хімічних речовин посилює вже порушену функцію органу. Паразитарні інвазії (зокрема, опісторхоз) можуть спричинити розвиток холециститу, підвищити вірулентність бактерій, сприяти алергічним проявам, порушенням моторики та розвитку застійних явищ. [ 4 ]
Фактори ризику
Емпієма жовчного міхура виникає внаслідок безпосередньої причини гострого запального процесу – холециститу. Однак не слід ігнорувати й інші порушення функцій організму, які можуть стати каталізатором – пусковим механізмом для розвитку запалення. [ 5 ]
До таких факторів ризику належать наступне:
- часті або хронічні отоларингологічні та респіраторні захворювання, включаючи синусит, бронхіт, гайморит, пневмонію тощо;
- хронічні або гострі запальні процеси травної системи (ентероколіт, апендицит, порушення кишкової мікрофлори тощо);
- паразитарні захворювання, гельмінтози;
- інфекції сечостатевої системи (пієлонефрит, сальпінгоофорит, цистит, простатит тощо);
- дискінезія жовчовивідних шляхів, порушення тонусу жовчного міхура, жовчнокам'яна хвороба;
- неправильне харчування (особливо регулярне переїдання або голодування, а також зловживання гострою, жирною та смаженою їжею);
- аутоімунні захворювання;
- пухлини;
- артеріальна гіпертензія, цукровий діабет та інші патології, які можуть опосередковано порушувати кровопостачання гепатобіліарної системи;
- гормональні зміни, в тому числі під час вагітності;
- ожиріння, порушення обміну речовин;
- зловживання алкоголем та тютюном;
- важкі або часті алергічні реакції;
- переважно малорухливий спосіб життя;
- генетична схильність.
Згідно зі статистикою, значна кількість випадків гострого холециститу, який може спровокувати розвиток емпієми жовчного міхура, виникає на тлі наявності жовчнокам'яної хвороби. Жовчнокам'яна хвороба є одним з провідних факторів ризику розвитку захворювання.
Ще один фактор, про який рідко згадують фахівці, – це тривалі та важкі пологи жінки, які можуть спричинити пошкодження жовчного міхура та значно збільшити ймовірність розвитку запального процесу вже на ранньому післяпологовому етапі.
Травми сечового міхура можуть траплятися не тільки під час пологів, а й у повсякденному житті. У цьому випадку практично будь-яке механічне пошкодження черевної порожнини, а особливо правого підребер'я, стає небезпечним.
Некомпенсований цукровий діабет підвищує ризик запалення та пошкодження жовчовивідної системи.
Загальними передумовами дисфункції жовчного міхура можуть бути порушення харчування, недотримання дієтичного режиму, переїдання або занадто рідкісне вживання їжі, надмірне вживання смаженої та жирної їжі, алкоголю, а також психоемоційні, алергічні та інші негативні явища, включаючи інфекційні патології.
Під час обстеження практично здорових добровольців фахівці визначили, що об'єм жовчного міхура натщесерце прямо корелює з вагою людини. Але порушення рухової функції жовчовивідної системи були виявлені лише у людей із надмірною вагою та збільшеним об'ємом жовчного міхура натщесерце, що свідчить про причетність ожиріння до розвитку порушень біліарної системи. Деякі вчені також пов'язують розвиток патології з дефіцитом вітаміну D2 та порушеннями обміну речовин.
Патогенез
Емпієма жовчного міхура виникає на тлі блокування відтоку жовчі та приєднання інфекційного компонента. Блокада може бути спричинена заклиненням каменів у шийку сечового міхура, закупоркою протоки жовчним згустком або здавленням сусіднім пухлинним процесом. Гострий холецистит стає пусковим фактором. [ 6 ]
Запалення жовчного міхура розвивається при потраплянні інфекції – через кровотік, лімфоток або з кишкової порожнини. Якщо моторика жовчної протоки порушена, мікроорганізми можуть проникати в жовчну систему з кишечника.
Наявність каменів, перегинів або звуження протоки призводить до застою жовчі в органі. Приблизно в 90% випадків гострий холецистит виникає через жовчнокам'яну хворобу. В результаті блокування виведення жовчі підвищується внутрішньоміхуровий тиск, стінки розтягуються, утруднюється місцевий кровообіг. Надалі, з наростанням запального процесу, стінки сечового міхура некротизуються або прориваються, що тягне за собою розвиток відповідного ускладнення.
Провокуючими ланками у складному розвитку холециститу та емпієми жовчного міхура можуть бути:
- споживання переважно тваринних жирів і вуглеводів, на тлі недостатнього споживання білків і рослинних волокон;
- низькокалорійна дієта зі швидкою втратою ваги, порушення харчової поведінки (чергування голодування та переїдання);
- спадкові фактори, генетичні конституційні особливості;
- цукровий діабет, дисліпопротеїнемія;
- патології печінки, підшлункової залози, біліарні інфекції, гемолітична анемія, порушення моторики кишечника, тривалий період парентерального харчування;
- тривалий прийом контрацептивів, сечогінних засобів, а також октреотиду та цефтриаксону;
- хронічний алкоголізм, надмірне куріння, тривала фізична відсутність активності;
- регулярні стреси та конфлікти;
- ожиріння.
Симптоми емпієми жовчного міхура
Основними клінічними симптомами розвитку емпієми жовчного міхура вважаються сильний різкий біль у правому підребер'ї, різке підвищення температури та ознаки інтоксикації. Ці прояви часто розвиваються на тлі більш виражених симптомів гострого холециститу.
Ви можете запідозрити, що гострий холецистит ускладнився емпіємою плеври, виходячи з таких характерних симптомів:
- помітне посилення болю;
- різке підвищення температури до 39-40°C;
- іноді – жовтяниця склер та видимих слизових тканин;
- раптове відчуття крайньої слабкості;
- нудота, блювота.
При пальпації живота в правому підребер'ї часто можна визначити збільшення та напруження жовчного міхура, без тенденції до зменшення симптомів. Під час пальпації пацієнт відзначає посилення болю.
Найменші перші ознаки загострення патології вимагають негайного направлення пацієнта до хірургічного відділення для термінової діагностики та визначення подальшої тактики лікування. [ 7 ]
Погіршення стану людей, які страждають на будь-які захворювання гепатобіліарної системи, слід оцінювати особливо ретельно. При перших підозрілих проявах, що свідчать про погіршення захворювання, необхідно терміново звернутися за медичною допомогою і ні в якому разі не займатися самолікуванням. Особливо і категорично протипоказано:
- запропонувати пацієнту їжу та алкогольні напої;
- покласти грілку на область живота;
- промити шлунок і кишечник;
- самостійно призначати будь-які ліки.
Такі симптоми можна назвати підозрілими:
- раптове підвищення температури, озноб;
- втрата інтересу до їжі;
- посилення болю в області проекції печінки;
- раптова слабкість;
- пітливість, сухість у роті;
- поява нудоти та блювоти при спробі їжі.
У важких випадках, коли виникають ускладнення, з'являються ознаки тяжкої інтоксикації, включаючи втрату свідомості. Відзначається різке зниження артеріального тиску та напруга м'язів живота. [ 8 ]
Коли розвивається таке ускладнення, як жовчний перитоніт, пацієнт відчуває сильний біль у животі, через що він приймає так зване положення «ембріона», підтягуючи коліна до грудей. Частота серцевих скорочень збільшується до 100-120 ударів на хвилину, а дихання частішає.
Сильна інтоксикація проявляється здуттям живота та різкою блідістю шкірних покривів. Якщо пацієнту не надано медичної допомоги, то настає фаза виснаження: свідомість стає помутнілою, шкіра жовтіє, втрачаються реакції на навколишні подразники. Такий стан можна назвати термінальним: за відсутності лікування настає смерть. [ 9 ]
Основними ознаками емпієми жовчного міхура є посилення наступних симптомів:
- різкий, постійний, тривалий біль у ділянці проекції печінки;
- ознаки подразнення очеревини, посилення болю при глибокому вдиху, кашлі та будь-якій руховій активності;
- напруга та біль при пальпації області печінки;
- різке та сильне підвищення температури;
- підвищене потовиділення;
- пожовтіння склер;
- зниження артеріального тиску;
- пригнічення свідомості.
Варто зазначити, що у пацієнтів, які страждають на діабет або імунодефіцитні стани, клінічна картина може бути розмитою. Тому такі пацієнти потребують особливо ретельного спостереження.
Допоміжною ознакою є симптом Мерфі, який перевіряється наступним чином:
- ліву руку покласти на край реберної дуги з правого боку так, щоб другий і четвертий пальці були на точці Керра (в проекції жовчного міхура на передню черевну стінку - перетин правої реберної дуги та зовнішнього краю правого прямого м'яза живота);
- Пацієнта просять зробити глибокий вдих, і на вершині вдиху людина відчує різкий біль в області печінки (симптом Мерфі позитивний).
Стадії
Деякі гастроентерологи говорять про можливість поетапного розвитку захворювань жовчовивідної системи. Йдеться про такі стадії:
- Дисфункція →
- Дисколі →
- Холецистит →
- Емпієма, або холелітіаз → емпієма.
Водночас, таке стадіювання не є загальновизнаним, оскільки існують інші патогенетичні фактори, які можуть стати не менш значущими ланками у розвитку емпієми жовчного міхура. [ 10 ]
Ускладнення і наслідки
Емпієма жовчного міхура становить серйозну небезпеку для пацієнтів, оскільки може навіть закінчитися летальним результатом через розвиток ускладнень. Сильне розтягнення на тлі атрофічних процесів у стінках органу призводить до їх перфорації. Перфорація, або розрив, буває трьох видів:
- прорив у черевну порожнину з подальшим розвитком біліарного перитоніту;
- підгострий прорив з розвитком місцевого абсцесу;
- розвиток холецисто-кишкового свища.
Клінічна картина перфорації така ж, як і під час гострого холециститу. Однак загальний стан пацієнтів оцінюється як значно важчий, не реагує на консервативне лікування. Після появи перших патологічних ознак протягом кількох днів спостерігаються біль у животі та лихоманка. Хворі відмовляються від їжі. Після розвитку дифузного перитоніту діагноз стає зрозумілим. [ 11 ]
Якщо інфекційний компонент потрапляє в кровоносну систему, у пацієнтів розвивається генералізований сепсис, який також становить реальну загрозу для життя.
Однак лікарі вважають основним ускладненням емпієми жовчного міхура розвиток гангрени, тобто некрозу (відмирання) тканини органу. Найчастіше некрозу піддаються певні частини органу, наприклад, дно. Некроз усього сечового міхура трапляється рідко. [ 12 ]
Отже, найпоширенішими проблемами, спричиненими емпіємою жовчного міхура, є:
- некроз тканин сечового міхура;
- перфорація (утворення отвору, розрив стінок органу з розвитком жовчного перитоніту);
- сепсис (попадання бактеріальної флори в кровотік, що призводить до розвитку системної запальної реакції та подальшого ураження всіх або більшості органів).
Поліорганна недостатність, у свою чергу, призводить до смерті. [ 13 ]
Діагностика емпієми жовчного міхура
Факт посилення болю в правому підребер'ї на тлі підвищеної температури тіла у пацієнтів з гострим холециститом дає підстави підозрювати виникнення такого ускладнення, як емпієма жовчного міхура. Однак, діагностика для підтвердження діагнозу також необхідна – перш за все, для уточнення причин патології, вибору правильної тактики лікування.
Під час збору анамнезу лікар уточнює, як давно були виявлені певні порушення, характерні для емпієми жовчного міхура. Потім лікар проводить пальпацію: при емпіємі зазвичай спостерігається помірний біль у правому підребер'ї. Також перевіряється симптом Мерфі, який характеризується мимовільною затримкою дихання під час вдиху в момент натискання на праве підребер'я. У пацієнтів з емпіємою жовчного міхура цей симптом дає позитивну реакцію.
Якщо захворювання знаходиться на запущеній стадії, лікар може намацати дуже болючий і розтягнутий жовчний міхур.
Додатково пацієнту призначають лабораторні дослідження:
- Загальноклінічний аналіз крові на емпієму жовчного міхура виявляє підвищену кількість лейкоцитів (більше 15x10 9 /л), зсув лейкоцитарної формули вліво (навіть на тлі антибіотикотерапії). Подібні зміни характерні для гангренозного холециститу.
- Біохімія крові вказує на те, що печінкові ферменти знаходяться в межах референтного діапазону. Цей факт допомагає диференціювати емпієму жовчного міхура від обструктивного ураження дистальних сегментів біліарної системи. Але в цій ситуації може бути виняток з правила: іноді збільшений на тлі емпієми жовчний міхур тисне на загальну або печінкову жовчну протоку. Це може супроводжуватися підвищенням активності лужної фосфатази та підвищенням рівня білірубіну.
- Мікробіологічне тестування може виявити бактеріємію, а тестування на чутливість до антибіотиків допомагає правильно призначити відповідні антибактеріальні препарати.
Обов'язковими вважаються такі дослідження:
- клінічні аналізи крові та сечі;
- діастаза сечі;
- біохімія крові з визначенням загального білірубіну та фракцій, загального білка, глюкози, амілази, загального холестерину, АЛТ, АСТ, лужної фосфатази, ГГТП);
- аналізи крові на ВІЛ, RW, вірусні маркери;
- оцінка ліпідного спектру крові з визначенням коефіцієнта атерогенності.
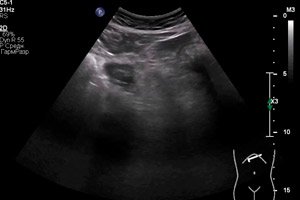
Інструментальна діагностика передбачає, перш за все, ультразвукове дослідження. Емпієма жовчного міхура може проявлятися різними варіаціями ехографічної картини. До найпоширеніших ультразвукових ознак належать інтенсивні та іноді нерівномірні структурні порушення, змінена ехогенність та товщина стінок органу – як по периметру, так і локально. Виявляється збільшений жовчний міхур та скупчення рідини в перикостній ділянці. Жовч неоднорідна, може містити пластівці, осад та газоподібні бульбашки. [ 14 ]
При проведенні УЗД необхідно враховувати, що ехокартина при емпіємі жовчного міхура може досить швидко змінюватися. Стандартне обстеження проводиться за допомогою конвексного датчика. Після процедури лікар заповнює діагностичний протокол, в якому описує всі параметри та зміни в побаченому жовчному міхурі (положення, форма, розмір, стан стінок, включення, вміст у просвіті, стан навколишніх тканин).
Що стосується ендоскопічного дослідження – зокрема, ретроградної холангіопанкреатографії – то за підозри на емпієму плеври його не проводять, щоб не втрачати часу та якомога швидше розпочати хірургічне лікування.
Додатково може бути призначено рентгенологічне дослідження, яке складається з оглядової рентгенографії правого підребер'я, внутрішньовенної холецистографії. Рідше використовується магнітно-резонансна томографія, яка дозволяє отримати безпосереднє зображення жовчовивідної системи та панкреатичних проток.
Диференціальна діагностика
Емпієму жовчного міхура слід перш за все відрізняти від водянки того ж органу. Водянка розвивається внаслідок повної або часткової закупорки протоки жовчного міхура, внаслідок чого в просвіті жовчного міхура накопичується слиз та ексудат. Водянка виникає після припинення відтоку жовчі. Основними характеристиками патології є закупорка шийки або протоки жовчного міхура каменем на тлі низької вірулентності бактеріальної флори. Жовчний міхур поглинає компоненти жовчі, мікроби гинуть, вміст жовчного міхура знебарвлюється та стає слизовим. Під час фізикального огляду пацієнтів можна пальпувати збільшений, розтягнутий, безболісний жовчний міхур та його дно. При вірулентній інфекції стінки жовчного міхура потовщуються, а в порожнині утворюється гній.
Основним методом диференціальної діагностики залишається ультразвукове дослідження. У просвіті органу досліджуються щільні ехоструктури, які можуть рухатися при зміні положення тіла. Ультразвук передає досить достовірну інформацію – близько 96-98%.
Допоміжна диференціальна діагностика проводиться з перфоративною виразкою, гострим апендицитом, гострою кишковою непрохідністю, правобічним запаленням легень, сечокам'яною хворобою, інфарктом міокарда (холецистокардіальним синдромом), а також з холангітом, гангренозним або гнійним холециститом.
Для виключення захворювань зі схожою клінічною картиною можна використовувати такі методи диференціальної діагностики:
- печінкові проби;
- вимірювання рівня панкреатичних ферментів;
- ультразвукове дослідження черевної порожнини;
- проби з холецистокініном тощо.
До кого звернутись?
Лікування емпієми жовчного міхура
Основними компонентами лікування емпієми жовчного міхура є термінові хірургічні декомпресійні заходи та холецистектомія. Допоміжним методом є призначення медикаментів, включаючи антибіотикотерапію.
Основні напрямки лікування:
- профілактика ускладнень у вигляді перфорації тощо;
- безумовне видалення органу.
Першим етапом лікування є екстрена декомпресія жовчного міхура, яка необхідна для зменшення ступеня стиснення навколишніх тканин. Якщо у пацієнта спостерігається гемодинамічна нестабільність або є протипоказання до операції (супутні важкі патології), то можна скористатися можливістю виконати печінковий дренаж жовчного міхура під рентгенологічним контролем, суть якого полягає у видаленні ексудату та гною з органу. Ця процедура дозволить провести декомпресію жовчних проток, що призведе до швидкого та значного покращення самопочуття пацієнта. Однак такий захід не може гарантувати повну перемогу над патологією та запобігання септичним ускладненням. З огляду на це, якщо немає протипоказань до операції, обов'язково потрібно виконати холецистектомію – але лише після стабілізації гемодинамічних показників.
Після операції та видалення жовчного міхура важливо проводити підтримуюче лікування, включаючи антибіотикотерапію. Цей етап слід продовжувати до нормалізації температурних показників та стабілізації рівня лейкоцитів у крові. Антибіотики призначаються на основі результатів дослідження антибіотикорезистентності культури, висіяної з жовчного секрету. [ 15 ]
Подальше ведення пацієнтів включає дотримання раціональної дієти, фізичну активність та санацію вогнищ інфекції. Важливу роль відіграє амбулаторне спостереження, подальше санаторно-курортне лікування та заходи психологічної реабілітації.
Препарати
Медикаментозна терапія починається одразу після хірургічного втручання, яке передбачає видалення жовчного міхура. Таке лікування може включати такі заходи:
- Інфузійна терапія для усунення інтоксикації та відновлення водно-електролітного та енергетичного дефіциту.
- Антибактеріальна терапія:
- Ципрофлоксацин перорально по 500-750 мг двічі на день протягом десяти днів.
- Доксициклін перорально або внутрішньовенно крапельно: 200 мг/добу застосовують у перший день, потім 100-200 мг/добу, залежно від тяжкості стану, протягом двох тижнів.
- Еритроміцин перорально, у перший день – 400-600 мг, потім – 200-400 мг кожні шість годин. Тривалість прийому може становити від одного до двох тижнів. Таблетки приймають між прийомами їжі.
Щоб уникнути негативних наслідків та побічних ефектів під час антибіотикотерапії (дисбактеріоз, мікоз), призначають пероральний розчин Інтраконазолу в кількості 400 мг/добу протягом десяти днів.
- Пероральні цефалоспорини – наприклад, цефуроксим 250-500 мг двічі на день після їжі протягом двох тижнів.
- Симптоматичні препарати застосовуються за показаннями:
- Цизаприд (гастропрокінетик, що підвищує моторику верхніх відділів шлунково-кишкового тракту) приймають по 10 мг до 4 разів на день, або Дебридат по 100-200 мг до 4 разів на день, або Метеоспазміл по 1 капсулі тричі на день, протягом щонайменше двох тижнів.
- Хофітол по 2 таблетки тричі на день до їди, або Аллохол по 2 таблетки до 4 разів на день після їди, протягом щонайменше місяця.
- Поліферментні препарати, 1-2 дози перед їжею протягом трьох тижнів, протягом кількох тижнів.
- Антациди, одна доза через 1,5-2 години після їжі.
- Знеболювальні, спазмолітичні препарати, залежно від необхідного клінічного ефекту.
Серед можливих побічних ефектів лікування найпоширенішими є нестабільність стільця, біль у животі, свербіж шкіри та підвищене газоутворення. Такі симптоми вимагають корекції як медикаментами, так і дієтою.
Хірургічне лікування
Холецистектомія – це хірургічна процедура, яка передбачає видалення жовчного міхура, органу, який зберігає жовч, що виробляється в печінці та бере участь у процесі травлення.
Холецистектомія є обов'язковим методом лікування при розвитку емпієми жовчного міхура, і операція має бути терміновою, щоб запобігти виникненню небезпечних для життя ускладнень. В останні роки втручання проводиться переважно лапароскопічно, з використанням лапароскопа (спеціального пристрою з відеокамерою) та спеціальних інструментів. [ 16 ]
Лапароскопічна холецистектомія рідко супроводжується ускладненнями, хоча в рідкісних випадках ймовірність їх розвитку зберігається. Серед можливих ускладнень можна виділити наступні:
- кровотеча, тромби;
- проблеми з серцево-судинною системою;
- інфекція;
- пошкодження сусідніх органів (наприклад, тонкого кишечника, печінки);
- панкреатит;
- пневмонія.
Ступінь ризику ускладнень значною мірою залежить від загального стану здоров'я людини та початкових причин розвитку гострого холециститу.
Підготовка до операції включає такі пункти:
- оцінка гематологічних показників та стану життєво важливих органів;
- стабілізація гематологічних показників.
Всі підготовчі заходи повинні бути виконані протягом не більше двох годин.
Холецистектомія проводиться під загальним наркозом (внутрішньовенним). Сама операція виконується малоінвазивним лапароскопічним або традиційним відкритим методом.
Під час лапароскопічної операції хірург робить 2-4 проколи в черевній стінці. В один з проколів вводиться спеціальна трубка, оснащена відеокамерою: лікар має можливість дивитися на монітор, встановлений в операційній, і контролювати хірургічні інструменти, що вводяться через інші проколи в черевну порожнину. Лапароскопічне видалення жовчного міхура триває близько 1,5-2 годин.
Іноді лапароскопія може бути неможливою, і хірургу доводиться проводити операцію відкритим доступом. Процедура полягає в наступному. У правому сегменті черевної порожнини, ближче до реберної дуги, лікар робить розріз розміром 3-10 см, піднімає тканини для звільнення печінки, а потім видаляє жовчний міхур. Після контрольної холангіографії накладаються шви. Тривалість відкритої холецистектомії становить півтори-дві години. [ 17 ]
Пацієнт залишається в операційній або у відділенні інтенсивної терапії, поки не закінчиться дія анестезії. Потім його переводять до звичайної палати, де відбувається подальше відновлення.
Після лапароскопічної холецистектомії пацієнт може бути виписаний додому на третій або четвертий день, залежно від його стану. Показання до виписки такі: пацієнт може їсти та пити, самостійно пересуватися, із задовільним загальним станом здоров'я та без ускладнень.
Після відкритої холецистектомії пацієнт залишається в лікарні трохи довше до повного одужання.
Післяопераційний період після холецистектомії, пов'язаної з емпіємою жовчного міхура, обов'язково супроводжується антибіотикотерапією. Антибіотики призначають до стабілізації кількості лейкоцитів у крові: спочатку антибактеріальні засоби вводять внутрішньовенно, потім переходять на пероральний прийом препаратів.
У перші кілька днів пацієнту рекомендується залишатися в ліжку, але періодично пацієнт повинен намагатися вставати, що необхідно для запобігання післяопераційним ускладненням (таким як пневмонія, спайки тощо). Поки гази не пройдуть, їсти заборонено: зазвичай гази починають відходити через 24-48 годин після операції. Потім можна їсти потроху, починаючи з протертих супів, рідкого картопляного пюре на воді. Через деякий час у раціон вводять рідкі каші, протерті овочі та м'ясо.
Профілактика
Гострий холецистит, що ускладнюється емпіємою жовчного міхура, є одним з найпоширеніших захворювань шлунково-кишкового тракту. Тому профілактичні заходи, перш за все, повинні бути спрямовані на запобігання розвитку запального захворювання органу. Таким чином, виникнення гострого холециститу найчастіше провокується інфекцією. Інфекційні агенти потрапляють у жовчний міхур кількома шляхами:
- з кров’ю;
- з кишечника;
- через судини лімфатичної системи.
З потоком лімфи та крові інфекція проникає в сечовий міхур, якщо є порушення захисної функції печінки. Якщо є збої рухової функції жовчної протоки, то мікроби можуть потрапляти з кишечника. Запальний процес розвивається на тлі порушення рухової функції сечового міхура та затримки жовчі.
Застій жовчі спричинений наявністю каменів, подовженням та звивистістю міхурової протоки або її звуженням. При жовчнокам'яній хворобі частота гострого запального процесу сягає 90%. Через закупорку протоки каменем надходження жовчі в кишечник стає неможливим, внаслідок чого підвищується внутрішньоміхуровий тиск, розтягуються стінки, порушується кровообіг, що призводить до виникнення запальної реакції.
Що можна зробити, щоб зменшити ризик розвитку гострого холециститу та емпієми жовчного міхура? Лікарі дають такі рекомендації:
- харчуйтеся дрібно, 5-6 разів на день, без переїдання або періодів голодування;
- уникайте жирної, смаженої, солоної та надмірно гострої їжі;
- позбутися шкідливих звичок, таких як куріння та вживання алкоголю;
- вести активний спосіб життя (сидячий спосіб життя сприяє утворенню застійних явищ);
- стежити за своєю масою тіла та запобігати розвитку ожиріння.
Ось деякі продукти, які рекомендується виключити з раціону, особливо у випадках, коли є фактори ризику розвитку емпієми жовчного міхура:
- смажена, гостра, солона, занадто кислі та жирні страви;
- гострі соуси та приправи (включаючи майонез, аджику, гірчицю, хрін);
- жирні вершки та сметана, велика кількість вершкового масла;
- квасоля, горох;
- кава, алкогольні напої, какао, газована вода;
- шоколад, цукерки, випічка;
- кислі фрукти, грубоволокнисті овочі.
Важливо своєчасно лікувати будь-які патології травного тракту, інфекції сечостатевої системи, захворювання ЛОР-органів. При появі підозрілих симптомів необхідно якомога швидше звернутися до лікаря.
Прогноз
Емпієма жовчного міхура може призвести до летального результату, якщо пацієнту своєчасно не надати медичну допомогу та не провести хірургічне втручання. Про хороший прогноз можна говорити лише в тому випадку, якщо патологію було виявлено вчасно, і у пацієнта не було перфорації, некротичних та септичних ускладнень. З розвитком перитоніту та генералізованого сепсису прогноз різко погіршується.
Загалом, результат патології часто залежить від віку пацієнта та його загального стану здоров'я.
Своєчасна терапія з її раннім початком забезпечує сприятливий прогноз: лікування завершується повним одужанням пацієнта та поверненням до його звичної активної діяльності. [ 18 ]
Пацієнти, що належать до категорії людей похилого та старечого віку, а також пацієнти з імунодефіцитними станами та важкими супутніми патологіями (наприклад, з декомпенсованим цукровим діабетом), належать до особливої групи ризику: прогресуюча емпієма плеври у таких пацієнтів може активувати розвиток септичних ускладнень, які є складними станами, що становлять загрозу для життя. Крім того, сильне розтягнення та атрофічні процеси в стінках органу можуть спричинити їх розрив (перфорацію) з подальшим формуванням жовчного перитоніту.
Також існує певний ризик у вигляді післяопераційних ускладнень: прооперована емпієма жовчного міхура може ускладнитися інфікуванням рани, кровотечею та розвитком підпечінкового абсцесу. Однак своєчасна медична допомога у вигляді грамотного хірургічного та подальшого відновного лікування дозволяє зробити прогноз захворювання сприятливим.

