
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Дисплазія шийки матки
Медичний експерт статті
Останній перегляд: 04.07.2025
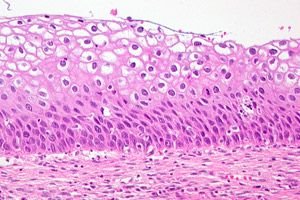
Дисплазія шийки матки – це чітка зміна кількості та морфологічної структури клітин в окремих секторах слизової оболонки шийки матки. Такий стан епітелію вважається небезпечним через високий ризик розвитку онкологічного процесу, але при своєчасній діагностиці та лікуванні патологія є оборотною. Рак шийки матки посідає третє місце серед найпоширеніших захворювань у жінок. Згідно зі статистикою, зібраною ВООЗ, дисплазія шийки матки як передракова патологія щорічно діагностується у понад 40 мільйонів представниць прекрасної статі. У сучасній гінекологічній практиці дисплазія шийки матки як діагноз замінюється визначенням – ЦІН (Цервікальна інтраепітеліальна неоплазія), або цервікальна інтраепітеліальна неоплазія.
 [ 1 ]
[ 1 ]
Причини дисплазії шийки матки
Згідно з останніми даними ВООЗ, 90% причин дисплазії шийки матки пов'язані з вірусною інфекцією. Найчастіше це ВПЛ - вірус папіломи людини, ДНК цього вірусу виявляється майже в кожному дослідженні, незалежно від ступеня тяжкості дисплазії шийки матки. Однак етіологічно ЦІН може бути спровокована й іншими факторами, включаючи такі захворювання, стани та обставини:
- Вірус папіломи людини (ВПЛ)
- ВПГ-2 (ВПГ2) - вірус простого герпесу, тип 2
- Цитомегаловірус (ЦМВ) - цитомегаловірус
- Гардинельоз, анаеробна бактеріальна інфекція (Gardnerella vaginalis)
- Вагінальний кандидоз (Candida spp.)
- Урогенітальна інфекція - мікоплазмоз (Mycoplasma hominis)
- Хламідіоз (Chlamydia trachomatis)
- Тривале застосування гормональних контрацептивів
- Безладні статеві стосунки, нерозбірливий вибір сексуальних партнерів
- Початок статевого життя до досягнення належної статевої зрілості (12-14 років)
- Історія генетичного онкофактора
- Імунодефіцит, включаючи ВІЛ
- Хіміотерапія
- Патологічні порушення травлення, пов'язані з недоїданням, дефіцитом мікроелементів та необхідних вітамінів
- Часті пологи або, навпаки, аборти
- Шкідливі звички – куріння, алкогольна залежність
- Антисоціальний спосіб життя, недостатній рівень елементарної гігієни
Слід зазначити, що дисплазія шийки матки найчастіше пов'язана із ЗПСШ – захворюваннями, що передаються статевим шляхом, лідером серед них є вірус папіломи людини – папіломавірус. Це найпоширеніша причина передракових захворювань у жінок, тому варто розглянути її детальніше.
ВПЛ поділяється на такі категорії за ступенем ризику розвитку раку:
- Гострі кондиломи, бородавки, неонкогенної природи
- Низький онкогенний ризик (онкогенний серотип 14 видів)
- Високий ризик розвитку раку
Небезпека таких етіологічних факторів полягає в безсимптомному перебігу захворювання. Помітити початок розвитку патології без регулярних гінекологічних оглядів практично неможливо. Від початку зараження до стадії явного онкологічного процесу може пройти понад 10 років. Інфекція загрожує багатьом жінкам, але найбільш схильні до неї ті, хто потрапляє до категорії ризику. Це пані, які ведуть вільний спосіб життя в сексуальному плані, а також ті, хто не використовує контрацепцію при зміні статевих партнерів. Крім того, ризикують заразитися ВПЛ жінки, які халатно ставляться до будь-яких запальних процесів у сечостатевій сфері. Невеликий відсоток зараження трапляється у випадках травматичних пошкоджень шийки матки під час переривання вагітності.
Цікаву версію причин, що сприяють розвитку дисплазії шийки матки, висунув американський гінеколог Полікар. «Теорія бур’янів» пояснює ЦІН таким чином:
- Епітеліальний покрив шийки матки є своєрідним ґрунтом
- Віруси та бактерії можуть потрапляти в «ґрунт», викликаючи зміни в клітинах тканин
- Щоб «насіння» почало рости та провокувати патологію, їм потрібні певні умови
- Умовами для патологічного росту «насіння» є тепло, вологе середовище, бруд, світло
- В умовах розвитку патологічного росту відіграють роль такі фактори:
- імунодефіцит
- дефіцит вітамінів та дефіцит мікроелементів
- недотримання правил гігієни
- шкідливі звички
- генетичний фактор
Гіпотеза лікаря з Каліфорнійського університету ще не спростована, але й не прийнята за аксіому, проте клінічні спостереження свідчать про певну достовірність «теорії бур'янів». Жінки, яким поставили діагноз дисплазія шийки матки, проходили лікування в клініці лікаря. У 45% з них, після відмови від куріння, отримання нормального вітамінізованого харчування та імуномодуляторів, результати Папаніколау та гістологічних зішкрібків покращилися. 25% пацієнток повністю вилікувалися від ВПЛ через рік.
Патогенез
Дисплазія шийки матки патогенетично найчастіше пов'язана з інфекцією HumanPapillomavirus, вірусом папіломи людини. У практиці гінекологічних онкологів прийнято розглядати два типи розвитку вірусної інфекції:
- Перша стадія – ДНК вірусу папіломи вже знаходиться в клітині, але не проникає в її хромосому (епісомний стан). Цей тип інфекції вважається оборотним і легко виліковним з точки зору лікування.
- Другий етап, коли ДНК папіломавірусу вже є в геномі клітини. Цей варіант інфекції можна назвати першим кроком до розвитку патологічної трансформації клітин. При цьому індукується народження специфічного естрогену (16α-ONE1) з агресивною формою розвитку, який має канцерогенну дію. Це ідеальні умови для формування пухлинного процесу.
Загалом, патогенез дисплазії шийки матки пов'язаний з трансформацією клітинної структури тканини. Епітеліальна тканина шийки матки має певні властивості:
- Структура (4 шари)
- Стандарти розміру клітинних ядер
- Режим стільникового зв'язку
Також епітеліальна тканина може мати різну структуру залежно від свого розташування. Ендоцервікс розташований всередині матки, це залозиста тканина (однорядний циліндричний епітелій). Зовнішній шар епітелію (вагінальний) являє собою плоский багатошаровий епітелій (ПБЕ). Шари багатошарового епітелію поділяються на такі типи:
- Початкові, зародкові (базальні низькодиференційовані клітини)
- Шар, здатний до активного поділу та розмноження, — це парабазальний шар.
- Проміжний, колючий шар диференційованих клітин з чітко вираженою цитоплазмою. Це захисний шар епітелію.
- Шар, який може відшаровуватися, є поверхневим. Цей шар піддається зроговінню.
Патогенетично дисплазія шийки матки найчастіше пов'язана з порушенням структури базального та парабазального шарів (гіперплазія). Зміни впливають на такі процеси:
- Порушено поділ ядер, їх розміри та контури
- Клітини погано диференційовані.
- Порушується нормальна стратифікація епітелію
Патологія може розвиватися роками, аж до порушення цілісності базальної мембрани, що, у свою чергу, призводить до раку шийки матки (інвазивна форма).
Наразі, завдяки регулярним програмам скринінгу (гінекологічним оглядам), більшість жінок мають можливість зупинити розвиток атипових клітин на ранніх стадіях. Легка та помірна дисплазія шийки матки успішно лікується і не є небезпечним для життя захворюванням. Важка дисплазія найчастіше пов'язана з відмовою пацієнток з групи ризику дотримуватися правил профілактичного огляду та адекватної терапії.
Симптоми дисплазії шийки матки
Симптоми ЦІН характеризуються своєю «скритністю». Дисплазія шийки матки небезпечна тим, що протікає без явних, помітних клінічних проявів. Вчасно побачити клінічну картину без обстеження практично неможливо, особливо на ранніх стадіях захворювання. Патологія розвивається абсолютно безсимптомно у 10-15% жінок, решта категорії пацієнток має можливість зупинити процес завдяки регулярним оглядам у лікуючого гінеколога.
Слід зазначити, що ЦІН рідко виникає як самостійне захворювання; зазвичай вона супроводжується бактеріальними та вірусними інфекціями:
- ВПЛ
- Кольпіт
- Хламідіоз
- Герпетична інфекція
- Цервіцит
- Лейкоплакія
- Аднексит
- Кандидоз
Симптоми дисплазії шийки матки можуть не бути справжніми причинами самого процесу ЦИН; ознаки зазвичай викликані супутніми захворюваннями і можуть бути наступними:
- Свербіж у піхві
- Відчуття печіння
- Виділення, нетипові для здорового стану, включаючи кров
- Біль під час статевого акту
- Тягнучий біль внизу живота
- Помітні кондиломи, папіломи
Дисплазія шийки матки не є онкологічним захворюванням, але через приховану клінічну картину вважається досить небезпечною, схильною до прогресування, а у важкій формі може призвести до раку шийки матки. Тому основним способом своєчасного виявлення безсимптомних змін епітеліального покриву шийки матки вважається обстеження та діагностика.

Перші ознаки
Латентний перебіг ЦИН є характерною клінічною картиною для всіх типів дисплазії шийки матки.
Перші ознаки, які можуть проявлятися захворюванням, найімовірніше, пов'язані з наявністю ознак супутніх патологій або спочатку провокуючих факторів.
Найчастіше дисплазія шийки матки етіологічно викликана ВПЛ-інфекцією.
Згідно зі статистикою, кожен дев'ятий житель планети є носієм одного зі 100 різновидів вірусу папіломи людини. Багато типів ВПЛ проходять самостійно завдяки активності імунної системи, деякі з них схильні до рецидивів і можуть проявлятися наступним чином:
- Бородавки в області геніталій (їх виявляють під час гінекологічного огляду)
- Гострі кондиломи – це видимі нарости з нерівними краями в області піхви та анального отвору. Внутрішні кондиломи видно лише під час огляду в кабінеті лікаря.
- Періодичні легкі кровотечі після статевого акту, особливо в середині місячного циклу
- Виділення незвичайного кольору, запаху, консистенції
- Нерегулярний місячний цикл
Перші ознаки можуть бути відсутніми, все залежить від типу ВПЛ, захисних властивостей імунної системи. Це серйозна загроза, оскільки дисплазія шийки матки може протікати як прихований процес протягом багатьох років. Стерту клініку ЦІН як фактор ризику можна запобігти лише за допомогою обстежень, скринінгу. Лікарі рекомендують усім жінкам після 18 років відвідувати гінеколога та проходити діагностику – як клінічну, так і інструментальну, лабораторну.
 [ 15 ]
[ 15 ]
Виділення при дисплазії шийки матки
Виділення, які можуть свідчити про дисплазію шийки матки, найчастіше виявляються під час огляду на гінекологічному кріслі або під час взяття матеріалу на цитологію. З цервікального каналу може виділятися певна кількість слизової рідини. Її властивості та характеристики визначаються не самою ЦІН, а скоріше супутніми, асоційованими інфекціями, найчастіше бактеріальними або вірусними. Також виділення при дисплазії шийки матки можуть бути пов'язані з ерозивними процесами. Трохи детальніше про специфічні ознаки виділень:
- Рясні, білі та густі виділення мають форму пластівців та характерний запах. Це ознаки кольпіту, який може супроводжувати дисплазію шийки матки.
- Мізерні виділення з домішкою крові або гною можуть бути ознакою ерозивних процесів, особливо якщо вони з'являються після статевого акту.
- Виділення, що супроводжуються свербінням, болем, печінням, є ознакою вірусної або бактеріальної інфекції, найчастіше пов'язаної із ЗПСШ (захворюваннями, що передаються статевим шляхом)
- Виділення, кількість яких збільшується у 2-й половині циклу, з гострим свербінням, печінням – симптом генітального герпесу. Він у свою чергу є фактором, що провокує дисплазію шийки матки.
- Кров'янисті виділення, рясні або мізерні, є небезпечною ознакою. ЦІН на третій стадії характеризується не стільки болем, скільки властивостями рідини, що виділяється з піхви.
Для того, щоб визначити причину виділень, у будь-якому випадку одного обстеження недостатньо, потрібні бактеріологічний посів, цитологія та інші лабораторні дослідження. Якщо вчасно пройти всі етапи діагностики, процес можна зупинити на початковій стадії та запобігти розвитку патологічних перетворень у клітинах епітелію шийки матки.
Біль при дисплазії шийки матки
Біль при цервікальній інтраепітеліальній неоплазії є загрозливим симптомом, який може означати, що дисплазія шийки матки вже перейшла до III стадії. ЦІН перших двох стадій вважається фоновим захворюванням і не пов'язана з онкологічними процесами. Як правило, дисплазія протікає без помітних клінічних ознак, можуть бути незначні симптоми (виділення, свербіж), характерні для супутніх захворювань.
У яких випадках може виникати біль при дисплазії шийки матки?
- Усі запальні процеси, пов'язані з органами малого тазу - ЗЗОМТ:
- Гострий ендометрит - біль супроводжується лихоманкою та ознобом
- Оофорит, односторонній або двосторонній, часто має інфекційне походження (мікоз, кандида, все, що пов'язано із ЗПСШ). Запалення в яєчниках викликає біль внизу живота, часто з виділеннями.
- Ендометрит у гострій фазі - біль внизу живота
- Міометрит - біль, здуття живота, лихоманка
- Сальпінгіт проявляється болісними симптомами в кінці менструального циклу
- Аднексит у підгострому або гострому перебігу процесу супроводжується сильним болем
ЗЗОМТ – запалення, пов’язані з органами малого тазу, етіологічно спричинені інфекціями, вірусами та бактеріальними ураженнями. Саме ця «база» вважається сприятливою для розвитку дисплазії шийки матки як наслідку запущеного захворювання.
- Дисплазія шийки матки, що прогресує до III стадії, коли змінам піддаються дві третини епітеліальних шарів. Больовий симптом триває досить довго, має тягнучий характер, часто з виділеннями (кров, запах, атипова консистенція). Біль може з'являтися навіть без стресового фактора, у стані спокою, і рідко буває ріжучим або гострим. У таких випадках ставиться попередній діагноз - рак шийки матки, що потребує уточнення (локалізація процесу, ступінь ураження)
Найчастіше біль при ЦІН є клінічним проявом факторів, що провокують дисплазію. До них належать, перш за все, вірусні інфекції (ВПЛ) та майже весь спектр захворювань, що передаються статевим шляхом (ЗПСШ).
Де болить?
Стадії
Сучасні лікарі використовують нову класифікацію, розроблену ВООЗ. Дисплазія шийки матки визначається як ЦІН трьох ступенів залежно від тяжкості процесу:
- Зміни в клітинній структурі незначні. Це дисплазія низького ступеня або ЦІН I. Діагноз необхідно уточнити за допомогою лабораторних аналізів та скринінгового обстеження.
- Клітинна структура епітелію піддається вираженій трансформації. Це цервікальна дисплазія середнього ступеня тяжкості або ЦИН II.
- Типовою картиною для ЦИН III є видимі патологічні зміни у двох третинах епітеліальних шарів. Морфологія та функції клітин чітко порушені, ця стадія діагностується як важка (важка ЦИН). Це може ще не бути раком, але діагноз визначається як межа між карциномою in situ та запущеною формою онкології.
Дисплазію шийки матки не слід плутати з іншою нозологією – ерозією. Згідно з класифікацією МКХ-10, ерозія – це дефект епітеліального покриву, зафіксований у класі XIV під кодом N 86. Термінологічне визначення «дисплазія шийки матки» було прийнято ще в 1953 році, потім на Першому конгресі з ексфоліативної цитології в 1965 році цей термін був затверджений. Десять років по тому, в 1975 році, відбувся ще один міжнародний форум (II конгрес з патологічних змін шийки матки).
Було вирішено назвати дисплазію шийки матки Цервікальна інтраепітеліальна неоплазія (ЦІН) або ЦІН. Цервікальну інтраепітеліальну неоплазію як діагноз розділили на 3 ступені:
- 1-й ступінь – легкий.
- 2-й ступінь – середньої тяжкості.
- 3 ступінь – тяжкий, додано карциному in situ (початкова, преінвазивна стадія).
У загальноприйнятій класифікації МКХ 10 діагноз дисплазії шийки матки фіксується наступним чином:
1. Клас XIV, код N87
- N87.0 – легка дисплазія шийки матки, ЦИН I ступеня.
- N87.1 – помірна дисплазія шийки матки, цервікальна інтраепітеліальна неоплазія (ЦІН) II ступеня.
- N87.2 – явна дисплазія шийки матки БДУ (ЦІН, не уточнена в інших рубриках), не класифікована в інших рубриках. Цей код виключає ЦІН III ступеня.
- N87.9 – ЦИН – неуточнена дисплазія шийки матки.
Рак in situ позначається кодом D06 або як цервікальна інтраепітеліальна неоплазія (CIN) III ступеня.
Ускладнення і наслідки
Наслідки ЦІН безпосередньо пов'язані з діагностованою стадією захворювання. Загалом, більшість жінок піклуються про своє здоров'я та регулярно відвідують лікаря для профілактичних оглядів. Це суттєво впливає на ризик злоякісного переродження дисплазії. За статистикою, 95% представниць прекрасної статі під наглядом гінеколога успішно справляються з такою недугою, як дисплазія шийки матки.
Діагностика дисплазії шийки матки
Дисплазія – це характерне перетворення клітинної тканини цервікального епітелію. Відповідно, діагностика спрямована на визначення змін у структурі клітин ендоцервікалу.
Діагностика ЦІН (дисплазії шийки матки) базується на 7 ознаках, що визначають морфологію клітинної структури:
- Наскільки збільшується розмір клітинного ядра?
- Зміни форми ядра.
- Як збільшується щільність кольору ядра.
- Поліморфізм ядра.
- Характеристики мітозів.
- Наявність атипових мітозів.
- Відсутність або визначення дозрівання.
Диференціальна діагностика
Дисплазія шийки матки вимагає ретельного обстеження та обов'язкової диференціальної діагностики.
Диференціальна діагностика необхідна, оскільки епітеліальний шар шийки матки має шарувату структуру. Крім того, сама шийка матки складається з невеликого шару м'язової тканини, вона також містить сполучну тканину, кровоносні та лімфатичні судини і навіть нервові закінчення. Така складна будова шийки матки вимагає уточнення, якщо лікар сумнівається в діагнозі, особливо при диспластичних процесах.
Дисплазія шийки матки, з чим її можна сплутати?
Диференціальна діагностика повинна виключити такі захворювання:
- Ерозія шийки матки під час вагітності, спричинена зміною гормонального балансу та деяким зрушенням у певних клітинних шарах. Для процесу виношування плода такі зміни вважаються нормальними.
- Ерозійні процеси, дефекти епітеліальної тканини – справжня ерозія. Травму слизової оболонки може спричинити що завгодно – тампони, лужні засоби, медикаментозна терапія, внутрішньоматкова контрацепція, інструментальні процедури без належної підготовки та кваліфікації лікаря. Буває, що ерозія виникає як неминучий наслідок планового хірургічного втручання. Під мікроскопом можуть з’являтися лімфоцити, плазматичні клітини та інші клітинні елементи, що свідчить про початок клітинної трансформації. Однак у поєднанні з іншими критеріями обстеження все це може скоріше виключити дисплазію та підтвердити ерозивне ураження.
- Цервіцит інфекційної етіології. Це запальний процес в епітеліальному покриві шийки матки, що зустрічається досить часто. Річ у тім, що епітелій, в принципі, дуже чутливий і схильний до впливу багатьох факторів. Інфекційний агент може спровокувати запалення в перших двох шарах тканини. Хламідії, як правило, вражають циліндричні клітини, а також гонококи. Інші інфекції можуть призвести до псевдопухлинного процесу або виразки. Диференціальна діагностика повинна уточнювати та розрізняти нозології, бажано визначаючи тип збудника інфекційного запалення.
- Захворювання (ЗПСШ), що передаються через незахищений статевий акт. Трихомоніаз дає картину майже за всіма показниками схожу з дисплазією шийки матки.
- Венеричні захворювання (сифіліс), Treponema pallidum дають картину пошкодження епітелію, подібну до диспластичних змін.
- Герпетичні інфекції. Захворювання вимагає уточнення типу та виду герпесу.
- Гіперплазія (поліпоподібне зростання).
- Поліпи шийки матки – тип та вид (фіброзні, запальні, псевдосаркоматозні, судинні та інші).
- Лейкоплакія.
- Залишкові фрагменти вольфової протоки.
- Атрофія шийки матки через низький рівень естрогену.
- Плоскоклітинна папілома як доброякісне новоутворення.
- Гіперкератоз.
- Ендометріоз.
- Протозойні інфекції (амебіаз).
- Дисплазія шийки матки у більшості випадків викликається ВПЛ (папіломавірусом), але також потрібно уточнити його тип та вид.
Диференціальне обстеження – це класичний комплекс процедур у гінекології:
- Збір анамнезу та скарг пацієнта.
- Огляд, у тому числі за допомогою медичних дзеркал.
- Цитологія.
- Кольпоскопія за показаннями.
- Забір матеріалу для гістологічного дослідження – біопсії.
- Додатково можливе проведення трансвагінального УЗД, ПЛР-аналізу, загальних та розгорнутих аналізів крові та сечі.
До кого звернутись?
Лікування дисплазії шийки матки
Лікування дисплазії шийки матки починається після того, як жінка пройшла всі етапи діагностики. Фактори, що провокують диспластичні патології, різноманітні, тому точна оцінка збудника – вірусу, інфекції не тільки важлива, але й іноді може врятувати життя пацієнтки. Рак шийки матки у жінок залишається у списку найпоширеніших онкологічних захворювань. Вчасно виявити його, зупинити на ранній стадії – ось головне завдання лікування дисплазії шийки матки.
Лікування передбачає вирішення цілком специфічної проблеми – усунення причини, яка спричинила патологічні зміни в епітеліальних клітинах. Найчастіше трансформацію клітинної тканини провокують віруси, перше місце серед них займає вірус папіломи людини. Крім того, вікові гормональні зміни, хронічні запальні захворювання, кокові інфекції та багато інших причин не так легко «здають» свої позиції. Жінка, у якої діагностували дисплазію шийки матки, повинна бути готова до досить тривалого періоду лікування, що дійсно зробить її здоровою.
Розглянемо, які методи використовуються в лікуванні ендоцервікальної дисплазії:
- Консервативний (прийом ліків за курсом та схемою, визначеними лікарем).
- Хірургічне (місцеве хірургічне втручання, повноцінна операція, залежно від стадії розвитку патології).
- Додаткові методи лікування (фізіотерапія, фітотерапія).
- Альтернативні методи лікування дисплазії шийки матки, які не підтверджені ні клінічно, ні статистично. Тому нижче вони будуть розглянуті лише як загальний опис.
Загалом, терапію можна описати наступним чином:
- Усунення причини захворювання та обов'язкове видалення сектора дисплазії:
- Припікання ураженої ділянки (лазерна терапія).
- Кріодеструкція.
- Метод електрокоагуляції.
- Тривала медикаментозна терапія (імуномодулятори, вітамінотерапія).
- Хірургічне лікування (конізація) або видалення пошкодженої ділянки за допомогою радіохірургічного ножа.
Тактичне та стратегічне планування лікування дисплазії шийки матки безпосередньо залежить від тяжкості патології.
- Перший ступінь тяжкості – це медикаментозна терапія, яка активує та підтримує імунну систему. Дисплазія часто нейтралізується після лікування, особливо це актуально після ліквідації збудника – ВПЛ.
План лікування:
- Безперервне спостереження за пацієнтом протягом одного-двох років після встановлення діагнозу.
- Регулярний скринінг стану епітелію (цитологія).
- Імуномодулятори, прийом важливих мікроелементів – селену, фолієвої кислоти, вітамінів групи В, вітамінів Е, А, С.
- Паралельне лікування супутніх патологій сечостатевої системи.
- Лікування ділянок шийки матки, пошкоджених дисплазією, за допомогою хімічних коагулюючих агентів (ваготил).
- Рекомендації щодо здорового харчування та способу життя.
- Вибір адаптивних методів контрацепції, що виключають гормональні препарати.
- Спостереження у ендокринолога.
- Другий ступінь тяжкості:
- Методи припікання.
- Методи кріотерапії (кріодеструкція).
- Лазерне лікування.
- Лікування радіохвильовою терапією.
- Конізація (виділення ураженої ділянки епітеліальної тканини).
Хірургічне лікування дисплазії шийки матки проводиться на другий день після закінчення менструального циклу, щоб запобігти патологічному розростанню ендометрію. Також у ці дні легше гояться невеликі ранки після операції.
- Третій ступінь тяжкості – це серйозний діагноз. Лікування визначається спільно з онкологом.
Короткий огляд методів лікування з їх перевагами та деякими недоліками:
- Каутеризація.
- Перевагою є доступність, як з точки зору технологій, так і вартості.
- Недоліком є відсутність технологічної можливості контролювати якість припікання та глибину проникнення електричної петлі.
- Кріометодо (руйнування за допомогою наднизьких температур):
- Після процедури не залишається глибоких рубців; метод підходить для молодих, нероджуючих жінок.
- Недоліком є ускладнення, тимчасові, але дискомфортні, у вигляді рясних виділень після процедури. Також слід враховувати, що після кріозаморожування пацієнт повинен утримуватися від статевих актів протягом 1,5-2 місяців.
- Лазерне лікування:
- Специфічне «випаровування» ураженої ділянки епітелію практично не залишає слідів, шрамів, процедура дуже точна.
- Лазер може уражати сусідні ділянки шийки матки, які можуть отримати опіки.
- Радіохвильова терапія:
- Метод вважається малотравматичним, точним та безболісним. Після радіохвильової терапії не потрібна реабілітація чи режимні обмеження. Рецидиви практично не бувають.
- Недоліком можна вважати високу комерційну вартість процедури.
- Конізація:
- Жоден конкретний критерій конічного висічення тканин не може вважатися перевагою чи недоліком. У всіх випадках використання скальпеля залишатимуться рани, метод травматичний, але в сучасній практиці гінекологи проводять конізацію лазером. Лазерне висічення набагато ефективніше, не викликає тривалої кровотечі. Конізація як лікування дисплазії шийки матки призначається лише за необхідності і неможливо використовувати більш щадний метод.
Загалом, лікування дисплазії шийки матки поділяється на кілька етапів:
- Загальні – препарати для нормалізації стану епітеліальної тканини (ортомолекулярна терапія) – незамінні вітаміни (бета-каротин, вітаміни групи В, аскорбінова кислота, фолієва кислота, олігомерні проатоціанідини, ПНЖК – поліненасичені жирні кислоти, селен, ферментна терапія. До цієї категорії також належить спеціальна дієта.
- Медикаментозне лікування – імуномодулятори та цитокіни для нейтралізації вірусів та інфекційних агентів.
- Місцева терапія – хімічне припікання (коагуляція).
- Лікування хірургічним шляхом.
- Фітотерапія
Препарати
Дисплазія шийки матки успішно лікується в більшості випадків за умови своєчасного проведення діагностичних заходів. Ліки можуть бути призначені як допоміжний етап терапії; основним лікуванням ЦІН вважаються методи видалення епітеліальної тканини, ділянки та шару, де розвивається патологічний процес. Однак до комплексу терапевтичних заходів також входить консервативне лікування медикаментами. Перш за все, необхідні ліки для нейтралізації активності найпоширенішого збудника диспластичних змін – ВПЛ. Крім того, важливим критерієм вибору препаратів може бути вік жінки та її бажання зберегти фертильність.
Ліки, що використовуються в лікуванні ЦІН, спрямовані на досягнення наступних цілей:
- Протизапальні препарати (етіотропна терапія). Схема лікування підбирається залежно від етіології та стадії захворювання.
- Ліки з категорії гормональних препаратів для відновлення нормального функціонування ендокринної системи.
- Імуномодулятори.
- Ліки та засоби, що сприяють нормалізації вагінального мікробіоценозу (мікрофлори).
Таким чином, медикаменти, які можуть бути призначені на етапі консервативного лікування, – це всі види імуномодуляторів, ретельно підібраний комплекс вітамінів та мікроелементів. Гінекологи відводять провідну роль фолієвій кислоті, групі вітамінів – А, Е, С, селену.
Детальніше про те, які ліки можуть бути призначені при дисплазії шийки матки:
Препарати, що стимулюють імунну систему |
Інтерферон-альфа 2 Ізопринозин Продігіозан |
Активізує вироблення імунних клітин, здатних протистояти вірусним інфекціям. Захищає клітини від проникнення бактерій та вірусів Зміцнює всі захисні функції організму в цілому |
Вітамінні препарати, мікроелементи |
Фолієва кислота Ретинол (вітамін А) Вітаміни С, Е Селен |
Фолієва кислота призначається як засіб, що протидіє руйнуванню клітин епітеліальної тканини. Вітамін А допомагає епітеліальним клітинам нормально проходити процес поділу. Вітамін Е діє як потужний антиоксидант. Вітамін С вважається класичним засобом для зміцнення захисних сил організму. Селен також діє як антиоксидант і допомагає клітинам ендоцервікальної тканини регенеруватися та відновлюватися після конізації, припікання та інших терапевтичних процедур. |
Подібні схеми лікування дисплазії шийки матки використовуються майже у всіх країнах, які вважають себе розвиненими. Гінекологи намагаються якомога довше уникати серйозних хірургічних втручань при діагностиці ЦІН, проте медикаменти не завжди здатні ефективно впливати на патологічний процес переродження клітин. Тому в 65-70% випадків необхідно видалити ділянку тканини шийки матки, а потім призначити підтримуючий курс ліків.
Слід зазначити, що лікар може також проводити антибактеріальну, противірусну терапію, як правило, це відбувається, коли дисплазія шийки матки вже прогресувала до більш важких стадій. Загалом, медикаменти як окрема стратегія лікування ЦІН не використовуються.
Хірургічне лікування дисплазії шийки матки
Хірургічне лікування дисплазії шийки матки є найпоширенішим методом. Вибір терапії ЦІН залежить від багатьох факторів – віку пацієнтки, стадії дисплазії, супутніх патологій, розміру пошкодженого епітелію. Вичікувальна стратегія лікування доцільна лише тоді, коли дисплазія шийки матки діагностована як середнього ступеня тяжкості, тобто I стадії.
Сучасне хірургічне лікування включає кілька основних методик:
- Ексцизія та її варіанти: петльова електрокоагуляція, радіоексцизія, діатермоелектричний метод видалення тканин, електроконізація.
- Руйнування атипової ділянки епітелію за допомогою холодового впливу – кріоконізація, кріодеструкція.
- Лазерна вапоризація (також лазерна конізація або каутеризація).
- Висічення зони атипової трансформації епітеліальних клітин – ножова конізація.
- Видалення шийки матки - ампутація.
За яких умов доцільно проводити хірургічне лікування дисплазії шийки матки?
- Найкращим періодом для видалення патологічно зміненої ділянки епітелію вважається фолікулярна фаза місячного циклу (фаза I). У цей час після процедури покращується регенерація тканин завдяки підвищеному вмісту естрогенів.
- Якщо операція проводиться терміново, необхідно визначити рівень хоріонічного гонадотропіну людини (ХГЛ), щоб виключити можливу вагітність. Це особливо важливо, коли операція запланована на другу фазу менструального циклу.
- Хірургічне втручання неминуче при діагностуванні дисплазії шийки матки на III стадії. Таким чином, можна мінімізувати ризик злоякісного утворення – розвитку онкопатології.
- У разі виявлення ВПЛ (папіломавірусу) найефективнішими методами є лазерне видалення трансформованих клітин або діатермокоагуляція.
Більше про хірургічні методи лікування ЦІН:
- Деструкція. Як правило, гінекологи використовують холодний метод – кріодеструкцію за допомогою кріогену (рідкого азоту). Ця технологія була вперше випробувана в 1971 році і з того часу її ефективність підтверджена клінічно та статистично майже всіма лікарями світу. Кріометодоступ використовується на 7-10-й день місячного циклу, не потребує специфічної підготовки. Однак є деякі протипоказання до його застосування:
- інфекційні захворювання у гострій стадії.
- очевидні ділянки рубцевої тканини в шийці матки.
- гострий запальний процес у піхві.
- дисплазія шийки матки, що прогресує до III стадії.
- хронічний ендометріоз.
- пухлинний процес у яєчниках.
- нечіткі межі патологічно зміненої ділянки шийки матки.
- вагітність.
- початок менструації.
Після кріодеструкції багато пацієнток відзначають кров'янисті, досить рясні виділення, що вважається допустимою нормою для певного післяопераційного періоду. Ефективність методики близька до 95%, залежно від попередньої діагностики та індивідуальних особливостей пацієнтки. Рецидив можливий у випадках неправильно визначеної стадії дисплазії шийки матки.
- Діатермокоагуляція – один із найпоширеніших методів хірургічного лікування дисплазії шийки матки. По суті, це метод припікання за допомогою двох типів електродів – великого та малого (у формі петлі). Струм подається точково та під низькою напругою, що дозволяє проводити досить цілеспрямовану процедуру. Нюанс методики полягає в тому, що немає можливості регулювати глибину припікання, але за допомогою комплексної детальної діагностики це завдання можна подолати. Ускладнення – рубці, некроз тканин, можливий розвиток ендометріозу. За статистикою, близько 12% пацієнтів можуть потрапити до категорії тих, хто страждає від таких наслідків.
- Лазерна вапоризація та лазерна конізація. Вапоризація відома гінекологам з 80-х років минулого століття, метод був дуже популярним, але досі залишається досить дорогим. Радіаційний, CO2 метод – це цілеспрямоване знищення атипових клітин. Технологія ефективна, практично безкровна, але, як і інші хірургічні методи, має свої побічні ефекти:
- Можливе опікування прилеглих ділянок тканин.
- неможливість проведення гістологічного дослідження після операції.
- необхідність повної іммобілізації пацієнта (нерухомість за допомогою загального наркозу).
- ризик больових відчуттів після процедури.
- Гінекологи використовують радіохвильовий метод як альтернативу іншим методам. Технологія ще не отримала офіційного схвалення світової медичної спільноти, оскільки немає достатньої кількості клінічних та статистичних даних. Так само, як і ультразвукове лікування, РВТ (радіохвильова терапія) мало вивчена з точки зору ускладнень та ефективності.
- Конізація шийки матки скальпелем (конізація ножем). Незважаючи на появу більш сучасних методик, конізація скальпелем залишається одним з найпоширеніших методів лікування ЦІН. Гінекологи висікають ділянку атипових клітин методом холодного ножа, одночасно беручи тканину для біопсії. Ускладнення та недоліки технології – можлива кровотеча, ризик травмування навколишніх тканин, тривала регенерація.
- Видалення шийки матки або її частини (ампутація) проводиться суворо за показаннями, коли діагностовано дисплазію шийки матки вираженої форми (III стадія). Операція проводиться в умовах стаціонару, показана загальна анестезія. Такий радикальний метод необхідний для мінімізації ризику розвитку раку шийки матки.
Секс при дисплазії шийки матки
Дисплазія шийки матки не є протипоказанням для інтимних стосунків. Секс при дисплазії шийки матки можливий, але є певні умови та правила.
Утримання показано після операції (хірургічне лікування дисплазії шийки матки):
- Лазерна каутеризація (або радіохвильовий метод).
- Всі види конізації (кріодеструкція, за допомогою лазера або електричної петлі).
- Видалення частини або всієї шийки матки (ампутація).
Чому варто обмежувати статеві контакти?
- Через 1-2 місяці після припікання епітеліальна тканина відновлюється, регенерація потребує часу. У цей період жінці потрібні особливі умови – спеціальна дієта, режим дня, також заборонено використання вагінальних тампонів. Термін утримання визначається методом, станом пацієнтки та стадією дисплазії шийки матки.
- Висічення ділянки шийки матки – досить серйозна процедура. Після неї необхідно виключити інтимні стосунки щонайменше на 4-5 тижнів. Конізація вважається більш серйозним хірургічним втручанням порівняно з вапоризацією або припіканням, тому утримання від сексу може тривати до двох місяців.
- Видалення (ампутація) шийки матки вимагає щонайменше 2 місяців утримання від статевих актів. Термін утримання визначається індивідуально, але слід пам'ятати про серйозні наслідки для здоров'я у разі порушення режиму утримання.
Причини, чому секс виключається після операції, цілком зрозумілі:
- Поверхня рани дуже вразлива, в тому числі до інфекцій. Крім того, статевий акт значно уповільнює процес регенерації тканин.
- Інтимне життя в той час, коли можлива кровотеча після операції, як таке, є сумнівним.
- Статевий контакт після операції може додатково травмувати епітелій шийки матки та спровокувати рецидив дисплазії.
- Існує ризик повторного зараження інфекційними агентами, якщо партнер не пройшов лікування разом з жінкою.
- Секс у післяопераційному періоді може пошкодити ділянку загоєння, що може призвести до кровотечі.
- Для жінки інтимні стосунки після видалення пошкодженої ділянки шийки матки дуже болючі та викликають дискомфорт.
Якщо дисплазія шийки матки лікується консервативно, секс з партнером не заборонений, але доведеться проконсультуватися зі своїм гінекологом. Не рекомендується вступати у стосунки з малознайомими партнерами, звичайно, часті зміни виключені. Також жінці потрібно бути вкрай уважною до власного здоров'я, особливо якщо після статевого акту виникають нетипові виділення або біль. Це може бути першою ознакою прискорення патологічного процесу.
Сонячний опік при дисплазії шийки матки
Засмага та гінекологічне захворювання несумісні. Дисплазія шийки матки вважається передонкологічним захворюванням. Однак, не будучи смертельним вироком, такий діагноз передбачає профілактичні та захисні заходи.
Одним із факторів, що провокують рак, зокрема рак шийки матки, може бути надмірне засмагання. Дисплазія на початковій стадії успішно піддається лікуванню, але її розвиток можуть спровокувати сонячні промені, солярій. Це пов'язано з тим, що віруси, бактерії, інфекційні агенти, які часто є причиною ЦІН, добре реагують на спеку, це майже ідеальне середовище для них. Крім того, багато годин на пляжі не стільки додадуть шкірі гарного відтінку, скільки знизять захисні функції організму, не кажучи вже про сонячний чи тепловий удар. Ослаблення імунної системи – це вірний шлях до запуску розвитку інфекцій та супутніх патологій. Ультрафіолетові промені корисні лише в певний час, у нормальній дозі та лише для абсолютно здорових людей. Їх надлишок негативно впливає на клітинну структуру, а дисплазія шийки матки – це лише атиповий поділ епітеліальних клітин. Крім того, ультрафіолетове випромінювання може проникати досить глибоко в шари шкіри та активувати «сплячі» онкологічні процеси, викликаючи генетичний збій.
Сонячні ванни при дисплазії шийки матки можуть відбуватися лише за умови дозволу лікаря та спеціального призначення режиму прийняття сонячних ванн. Це правило стосується і відвідування солярію. Навіть при ЦІН на легкій, початковій стадії не варто експериментувати та ризикувати власним здоров'ям. Пам'ятайте, що, за статистикою, рак шийки матки посідає третє місце серед усіх найпоширеніших онкопатологій у жінок. Сонце почекає, засмагати можна, коли хвороба залишиться позаду. Зазвичай цей час настає через 12-16 місяців після успішного лікування та регулярного обстеження у лікаря.
Додатково про лікування
Профілактика
Дисплазія шийки матки – серйозний діагноз, стан епітеліальної тканини загрозливо схильний до онкопатології. Тому профілактика має бути комплексною та регулярною. Рак шийки матки як один із ризиків розвитку ЦІН починається з передракових гінекологічних захворювань. Одним із найефективніших методів профілактики в цій галузі вважається систематичний скринінг. Ще у 2004 році міжнародна спільнота гінекологів схвалила резолюцію про тотальне скринінгове обстеження всіх жінок, починаючи з 20-25 років. Огляди рекомендується проводити не рідше одного разу на 2 роки до досягнення клімактеричного періоду (50-55 років). Потім профілактичний скринінг призначається кожні 3-5 років, хоча пацієнтки можуть проходити його частіше за власним бажанням.
Програма профілактики дисплазії шийки матки дає змогу виявити ділянки патологічно зміненого епітелію на ранніх стадіях та своєчасно вжити заходів для їх зупинки. Варто зазначити, що скринінг не є 100% способом запобігти розвитку ВПЛ (папіломавірусу), його можна зупинити лише за допомогою вакцинації.
Вакцини ефективні проти всіх онкогенних інфекційних та вірусних агентів і рекомендуються жінкам репродуктивного віку. Такі заходи, разом із регулярним цитологічним дослідженням, значно знижують кількість випадків раку шийки матки та загалом рятують тисячі життів.
Таким чином, профілактика дисплазії шийки матки, а точніше, її перетворення на III стадію, складається з наступних дій:
- Своєчасне відвідування гінеколога, не рідше одного разу на рік.
- Комплексне лікування будь-яких інфекційних або вірусних збудників.
- Здорове харчування та спосіб життя загалом. Відмова від шкідливих звичок – куріння, зловживання алкоголем, безладних статевих стосунків.
- Дотримання основних правил особистої гігієни.
- Використання бавовняної білизни, відмова від модних експериментів із синтетичними стрінгами та іншими «принадами», які часто призводять до запальних процесів.
- Контрацепція як бар'єр від інфекцій, особливо ЗПСШ (захворювань, що передаються статевим шляхом).
- Вакцинація проти папіломавірусу.
- Регулярне обстеження матки, шийки матки та органів малого тазу (ПАП-тест, цитологія, біопсія за показаннями).
Рекомендації щодо профілактики розвитку диспластичних патологій для жінок різних вікових категорій:
- Перший профілактичний огляд має відбутися не пізніше 20-21 року (або в перший рік після дебюту статевих стосунків).
- Якщо Пап-тест негативний, профілактичний візит до гінеколога слід здійснювати принаймні раз на 2 роки.
- Якщо у жінки старше 30 років результати Пап-тесту в нормі, їй все одно потрібно відвідувати лікаря принаймні раз на 3 роки.
- Жінки старше 65-70 років можуть припинити відвідування гінеколога та обстеження, якщо цитологічні результати нормальні. Профілактичні обстеження слід продовжувати у разі частих позитивних результатів Пап-тесту до 50-55 років.
У багатьох розвинених країнах існують освітні програми для населення, в рамках яких проводиться роз'яснювальна робота щодо загрози раку та його профілактики. Однак ні програми, ні накази на рівні уряду не можуть замінити здорового глузду та бажання зберегти власне здоров'я. Тому профілактика раку шийки матки та диспластичних змін має бути свідомою та добровільною справою, кожна розсудлива жінка повинна розуміти важливість профілактичних оглядів та регулярно їх проходити, щоб уникнути серйозних наслідків.
Прогноз
Дисплазія шийки матки – це ще не рак, такий діагноз лише вказує на ризик малігнізації патологічного процесу. За статистикою, близько 25-30% пацієнток, які відмовилися від комплексного лікування та регулярних обстежень, потрапляють до онкоклініки. Є й інші цифри, більш оптимістичні. 70-75% (іноді більше) за допомогою діагностики, ретельно підібраного курсу лікування, включаючи радикальні методи, повністю виліковуються і потім проходять лише профілактичні огляди. Очевидно, що переважна більшість жінок все ж таки уважніше ставляться до власного здоров'я та успішно долають хворобу.
Щоб зробити інформацію більш переконливою, сформулюємо прогноз при дисплазії шийки матки наступним чином:
- У кожного третього пацієнта з діагнозом ЦИН не було симптомів захворювання. Дисплазія була виявлена випадково під час планового огляду лікарем.
- Сучасна медицина здатна успішно боротися з раком шийки матки за умови своєчасного виявлення патології епітеліального покриву шийки матки.
- Хірургічне лікування при діагнозі дисплазії шийки матки показано у 80-85% випадків.
- Рецидиви диспластичних процесів можливі у 10-15% випадків навіть після успішного лікування. Зазвичай їх виявляють під час профілактичних оглядів через 1,5-2 роки після операції.
- Рецидив розвитку патології можна пояснити неточним висіченням ділянки з атиповими клітинами або у разі персистенції папіломавірусу.
- Під час вагітності дисплазію I стадії можна нейтралізувати завдяки потужній перебудові гормональної, імунної та інших систем жінки.
- Дисплазія шийки матки не перешкоджає природним пологам і не є суворим показанням до кесаревого розтину.
- При ЦІН у стадії середньої тяжкості прогноз більш ніж сприятливий. Лише 1% пацієнтів продовжують лікування через трансформацію патології у II та III стадії.
- 10-15% жінок з дисплазією шийки матки II стадії продовжують комплексну терапію через розвиток процесу до III стадії (це відбувається протягом 2-3 років).
- Перехід дисплазії в III стадію та в рак шийки матки спостерігається у 25-30% жінок, які не отримували лікування, та у 10-12% пацієнток, які пройшли повний курс терапевтичних заходів.
- Більше 75-80% жінок, у яких рано діагностують ЦИН, повністю одужують протягом 3-5 років.
Дисплазія шийки матки як безсимптомний процес, що розвивається досить повільно, залишається складним, але подоланням завданням для гінекологів. Ця проблема вирішується особливо успішно за умови, що жінка розуміє всю серйозність захворювання та свідомо проходить своєчасні профілактичні огляди, що включають весь необхідний комплекс діагностичних досліджень. ЦІН – це не онкологія, але все ж перший тривожний сигнал про загрозу. Ризик легше запобігти та нейтралізувати на самому початку розвитку.

