
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Неускладнені переломи грудних і поперекових хребців
Медичний експерт статті
Останній перегляд: 05.07.2025
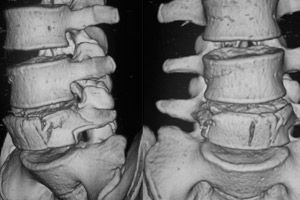
Неускладнені компресійні клиноподібні переломи поперекових та грудних хребців є, мабуть, найпоширенішим типом травми хребта та локалізуються у верхньому поперековому та нижньому грудному відділах хребта.
Що викликає неускладнені клиноподібні компресійні переломи грудних та поперекових хребців?
Ці травми тіл хребців виникають внаслідок згинального механізму насильства. За своєю природою вони вважаються стабільними травмами.
Думка деяких авторів про те, що незначне клиноподібне здавлення тіл хребців є абсолютно нешкідливим і легко компенсується зміною положення вище- та нижчерозташованих відділів хребта, є неправильною.
Часто навіть дуже незначне здавлення тіл хребців у перехідному попереково-грудному відділі, де найчастіше трапляються ці травми, у довгостроковій перспективі призводить до важких ускладнень у вигляді больового синдрому та здавлення передньолатеральних відділів спинного мозку. Причиною цих ускладнень є прогресуючі дегенеративні зміни в сусідніх міжхребцевих дисках, посилені попередньою травмою та, здавалося б, незначною деформацією тіла хребця, що виникла.
Ці, здавалося б, нешкідливі «незначні» переломи тіл хребців потребують найсерйознішої уваги.
Симптоми компресійних переломів тіл хребців
Найчастішою та типовою скаргою є наявність болю. Зазвичай біль суворо локалізований на рівні травми та посилюється при русі. Іноді біль носить дифузний характер і поширюється на поперековий та грудний відділи. Больовий синдром найбільш виражений у перші години та дні після травми, а на пізнішому етапі він значно згладжується та навіть зникає.
Біль найбільш виразний і чіткий, коли потерпілий знаходиться у вертикальному положенні під час ходьби. Його інтенсивність посилюється при ходьбі по нерівній місцевості, під час керування автомобілем тощо. Часто ці болі супроводжуються відчуттям невпевненості в «міцності хребта» та дискомфортом.
Діагностика компресійних переломів тіл хребців
Детальне вивчення анамнестичних даних, обставин травми та місця застосування насильства дозволяє запідозрити наявність клиноподібного компресійного перелому тіл хребців та його ймовірну локалізацію.
Інспекція
Часто потерпілі досить активні. Ступінь існуючої деформації хребта іноді настільки мало виражений, що його виявляє лише досвідчене око. У поперековому відділі ця деформація може проявлятися лише згладжуванням фізіологічного лордозу, на тлі якого у худих суб'єктів видно ґудзикоподібний остистий відросток. Часто це випинання остистого відростка визначається лише пальпацією. У грудному відділі хребта визначається деяке збільшення фізіологічного кіфозу, на тлі якого чіткіше видно ґудзикоподібне випинання остистого відростка. Окрім деформації хребта в сагітальній площині, може також спостерігатися бічне викривлення лінії остистих відростків, що свідчить про наявність латерального стиснення тіла хребця.
Незначна деформація хребта може маскуватися наявним набряком м’яких тканин на рівні перелому. Цей набряк відсутній у перші години після травми та з’являється пізніше.
Під час огляду потерпілого майже завжди можна виявити напругу довгих м'язів спини, що визначається на око, обмежену ділянкою травми або поширюється на весь поперековий та грудний відділи хребта. Іноді місцева напруга м'язів визначається лише пальпацією, особливо у осіб з вираженою підшкірною клітковиною.
Пальпація виявляє локальний біль на рівні остистого відростка зламаного хребця. У пізньому посттравматичному періоді, за наявності кіфотичної деформації, локальний біль визначається на рівні остистого відростка хребця, розташованого над зламаним хребцем. Пальпація виявляє збільшення міжостистого простору, яке тим вираженіше, чим більше стиснення тіла зламаного хребця. Пальпація також може виявити деформацію хребта, яка не була виявлена під час огляду.
Больовий симптом при осьовому навантаженні на хребет зазвичай не виявляється в положенні лежачи. Він не настільки цінний, щоб для його виявлення було необхідно надати потерпілому вертикальне положення, оскільки таке положення не завжди безпечне для потерпілого.
Рухливість хребта
Багато авторів відзначають обмеження обсягу активних рухів при травмах хребта. Безсумнівно, що, як і при будь-якій травмі опорно-рухового апарату, існує обмеження рухливості хребта при його пошкодженні. Однак цей метод обстеження потерпілого за наявності гострої травми хребта слід виключити з клінічної практики як невиправданий та ризикований для потерпілого.
Особливий інтерес представляє дослідження активних рухів у ногах. Як відомо, при неускладнених травмах хребта активні рухи в ногах збережені. Якщо попросити потерпілого з компресійним клиноподібним переломом тіла хребця в положенні лежачи на спині зігнутися в кульшових суглобах і трохи розвести ноги, випрямлені в колінних суглобах, то біль завжди виникає в області перелому. Цей больовий симптом зберігається значно довше за інші.
Симптом Томпсона може допомогти в діагностиці неускладненого компресійного клиноподібного перелому, який полягає в тому, що біль у хребті на рівні травми в положенні сидячи зникає при розвантаженні хребта руками потерпілого, що спираються на сидіння стільця.
Інші клінічні симптоми, що спостерігаються при неускладнених компресійних клиноподібних переломах тіл, можуть включати рефлекторну затримку сечі, біль у задній черевній стінці при глибокій пальпації, що виникає через наявність ретроперитонеальної гематоми.
Іноді з цієї ж причини відчувається напруга передньої черевної стінки, іноді настільки виражена, що симулює картину «гострого живота», але з приводу якої проводиться лапаротомія.
Спондилографія
Рентгенологічний метод дослідження є одним з найважливіших і в багатьох випадках вирішальним доповненням до клінічного обстеження при компресійних клиноподібних переломах тіл хребців. Спондилографія проводиться у двох типових проекціях – задній та бічній. Латеральна спондилограма є вирішальною для постановки діагнозу.
Компресійні клиноподібні переломи тіл хребців характеризуються типовими рентгенологічними симптомами, які дозволяють не тільки підтвердити або спростувати підозрюваний клінічний діагноз, але й уточнити та деталізувати наявне пошкодження.
Найбільш типовим рентгенологічним симптомом є клиноподібна форма хребця з вершиною клина, зверненою нейтрально. Ступінь цієї клиноподібності дуже мінливий - від суперечливої, ледь помітної, до абсолютно безперечної, чітко визначеної та вражаючої. Колапс, деяке потовщення та особливо розрив вентральної замикальної пластинки роблять діагноз перелому безперечним. Ці дані визначаються на профільній спондилограмі: зміна та нерівномірність кісткової структури тіла хребця, що відображається на спондилограмах (прямій та бічній) потовщенням кісткових балок тіл хребців вздовж лінії компресії; розрив замикальної пластинки, частіше краніальної, тіла хребця. У грудному відділі пошкодження краніальної замикальної пластинки часто ступінчасте; при розриві замикальної пластинки, частіше краніальної, на латеральній спондилограмі видно її вдавлення та порушення безперервності (гострий вузол Шморля). розрив краніовентрального кута тіла хребця, що виявляється на профільній спондилограмі; звуження міжхребцевого простору та області сусідніх міжхребцевих дисків, частіше у вентральних відділах; збільшення міжостистого простору, що визначається на передній та латеральній спондилограмах; аксіальна деформація хребта, частіше в сагітальній, рідше у фронтальній площині. При латеральній компресії тіла хребця клиноподібну деформацію тіла на профільній спондилограмі неможливо виявити, але можливо виявити ущільнення кісткової структури тіла на краніальній замикальній пластинці. У цих випадках передня спондилограма дозволяє визначити латеральну компресію тіла. При компресійних переломах грудних хребців внаслідок значної кровотечі утворюється паравертебральна гематома, яка на передній спондилограмі утворює веретеноподібну паравертебральну тінь, що нагадує абсцес.
У деяких випадках може бути корисною спондилографія в косих проекціях. При незначному ступені компресії та відсутності чітких рентгенологічних симптомів перелому тіла хребця не завжди можливо рентгенологічно підтвердити клінічний діагноз наявної травми. У цих випадках рекомендується повторити рентгенологічне дослідження через 6-10 днів. До цього часу, через резорбцію кістки вздовж лінії перелому, її відображення на рентгенівській плівці стає більш чітким.
На основі клінічних та рентгенологічних даних у типових випадках неважко розпізнати та діагностувати компресійний клиноподібний перелом тіла хребця поперекового та грудного відділів. Спондилографія дозволяє уточнити та деталізувати характер травми, її особливості та відтінки. Серйозні труднощі можуть виникнути при розпізнаванні легких, незначних ступенів компресії тіл хребців, особливо в грудному відділі. Додаткові спондилограми, включаючи прицільні, а іноді й томографічне дослідження, аналіз клінічних та рентгенологічних даних у динаміці в абсолютній більшості випадків дозволяють наблизитися до істини.
За наявності відповідних клінічних та анамнестичних даних, що вказують на перелом тіла хребця, за відсутності переконливих рентгенологічних симптомів слід схилятися до діагнозу перелому та лікувати потерпілого як такого, що має перелом тіла хребця. Тільки за наявності переконливих та незаперечних доказів відсутності пошкодження згодом можна відмовитися від презумптивного діагнозу. Така тактика захистить потерпілого від небажаних, а іноді й важких пізніх ускладнень, що виникають у разі недіагностованого пошкодження.
Лікування неускладнених компресійних клиноподібних переломів тіл грудних та поперекових хребців
При лікуванні неускладнених компресійних клиноподібних переломів тіл грудних і поперекових хребців, як і при лікуванні переломів загалом, кінцевою метою є відновлення анатомічної форми пошкодженого сегмента та відновлення його функції. Безсумнівно, що найчастіше відновлення анатомічної форми пошкодженого кісткового сегмента при правильному лікуванні сприяє більш повному відновленню функції. На жаль, це, здавалося б, очевидне положення найчастіше порушується при лікуванні неускладнених компресійних клиноподібних переломів тіл хребців. У багатьох травматологів міцно вкорінена думка, що втрата правильної анатомічної форми тіла одного хребця не створює жодних проблем для потерпілого і легко компенсується зміною положення інших сегментів хребтового стовпа. Саме ця концепція є однією з основних причин незадовільних рухів, які не так рідко спостерігаються при лікуванні цих травм.
Ідеальним методом лікування неускладнених компресійних клиноподібних переломів тіл хребців поперекового та грудного відділів є той, який би відновлював анатомічну форму пошкодженого тіла хребця, усунув вертикальне навантаження на нього, надійно підтримував положення досягнутої реклінації та створював тривалу іммобілізацію пошкодженого сегмента хребця на період, необхідний для загоєння перелому, без обмеження функції вище- та нижчерозташованих відділів хребта. Загальновизнані існуючі методи лікування компресійних клиноподібних переломів тіл хребців не відповідають усім цим вимогам. Пропонований нами метод з використанням фіксатора-"зв'язки" не є ідеальним у повному сенсі цього слова.
Серед існуючих методів лікування неускладнених компресійних клиноподібних переломів поперекових та грудних хребців основними є:
- метод одностадійної репозиції з подальшою іммобілізацією гіпсовим корсетом;
- метод поступового переміщення стадії;
- функціональний метод;
- хірургічні методи лікування;
- складний функціональний метод з використанням пристрою затискного типу.
Метод одноетапної репозиції з подальшою іммобілізацією гіпсовим корсетом. Доцільність та можливість відновлення анатомічної форми тіла зламаного хребця шляхом розгинання та гіперекстензиї хребта висловив Генле ще наприкінці XIX століття. Втілення цієї ідеї на практиці стримувалося побоюванням можливого пошкодження спинного мозку під час репозиції. У 1927 році Данлоп і Паркер на практиці продемонстрували можливість відновлення анатомічної форми зламаного хребця шляхом розтягування та вигинання хребта. Вагнеру та Стоплеру (1928) вдалося досягти випрямлення тіла зламаного хребця у низки постраждалих, але не вдалося утримати його в положенні досягнутої корекції. Лише після 1929 року, коли були опубліковані роботи Девіса, а згодом Болілера, Вотсона Джонса, Б.А. Петрова, І.Є. Казакевича, А.П. Великорецького та інших, детально розроблений та обґрунтований метод одноетапної репозиції увійшов у повсякденну практику. У нашій країні цей метод не набув поширення.
Одноетапна репозиція проводиться під місцевою анестезією за методом Шнека. Потерпілого укладають на бік. Пальпацією, орієнтуючись на локальну болючість, у порівнянні з даними спондилографії, визначається остистий відросток пошкодженого хребця. У разі пошкодження поперекового хребця, відступивши 6 см від лінії остистих відростків у бік, на якому лежить потерпілий, позначають точку введення голки. Ін'єкційну голку довжиною 16 см вводять через змочену точку знизу вгору під кутом 35°. У міру просування голки тканини знеболюють 0,25% розчином новокаїну. Залежно від вираженості підшкірно-жирової клітковини та м'язів, на глибині приблизно 6-8 см, кінчик голки впирається в задню поверхню поперечного відростка. Ін'єкційну голку злегка відтягують назад, кут її нахилу ніяк не змінюють, щоб при русі в глибину вона ковзала по верхньому краю поперечного відростка. На глибині 8-10-12 см кінчик голки впирається в задньолатеральну поверхню тіла зламаного хребця. За допомогою шприца вводять 5 мл 1% розчину новокаїну. Шприц виймають з павільйону голки. Якщо з павільйону голки виділяється рідина з кров’ю, це означає, що голку ввели в гематому в ділянці пошкодження. В іншому випадку голку виймають і знову вводять за описаною вище методикою на один хребець вище або нижче. У ділянку зламаного хребця слід вводити не більше 10 мл 1% розчину новокаїну, щоб уникнути ускладнень у разі проколу твердої мозкової оболонки або проникнення новокаїну через можливий розрив у підпавутинний простір.
При анестезії тіла грудного хребця ін'єкційну голку вводять на рівні остистого відростка вищележачого хребця, оскільки остисті відростки грудних хребців розташовані більш вертикально, а їх верхівки знаходяться нижче відповідного тіла.
Знеболення переломленого тіла хребця також можна досягти шляхом введення 40 мл 0,25% розчину новокаїну в міжостистий простір між пошкодженим та сусіднім хребцем. Потрапивши в гематому, анестетичний розчин досягає області перелому. Знеболення переломленого хребця також можна досягти внутрішньокістковою анестезією – шляхом введення 10-50 мл 0,25% розчину новокаїну в остистий відросток пошкодженого хребця. В останньому випадку знеболення досягається на дуже короткий час, оскільки розчин новокаїну швидко виноситься венозним кровотоком.
Якщо анестезія виконана технічно правильно, біль у ділянці зламаного хребця досить швидко зникне або значно зменшиться.
Техніка одночасного зменшення
Одноступенева репозиція може бути досягнута різними способами. Болер виконує одноступеневу примусову репозицію, використовуючи два столи різної висоти; їх розміщують в лінію таким чином, щоб між ними був проміжок, що забезпечує вільний доступ до тулуба потерпілого вздовж поперекового та більшої частини грудного відділів хребта. Потерпілого укладають у положення лежачи так, щоб його ноги та нижня частина тулуба були розміщені на нижньому столі, приблизно до рівня передніх верхніх клубових ость. Він спирається на вищий стіл, зігнувши вперед у ліктях руки в пахвових областях. У цьому положенні хребет потерпілого ніби провисає між столами та «гіперрозгинається».
Потерпілий залишається в такому положенні протягом 15-20 хвилин, після чого накладається гіпсовий корсет, який підтримує положення хребта, досягнуте в процесі реклінації.
Вотсон Джонс виконує одномоментне форсоване вправлення за допомогою витягування через блок, закріплений до стелі. Для цього потерпілого укладають на стіл у положенні лежачи. При пошкодженні поперекових хребців витягування здійснюється спеціальними стропами за нижні частини гомілок випрямлених ніг, при пошкодженні верхніх поперекових хребців або нижніх грудних хребців - спеціальними стропами за грудну клітку. У положенні досягнутої «гіперекстензії» також накладається гіпсовий корсет.
Ступінь досягнутого випрямлення тіла зламаного хребця під час форсованої одномоментної репозиції контролюють за допомогою профільних спондилограм.
Питання тривалості носіння корсета після одноетапної вимушеної репозиції є дуже важливим. Б.А. Петров, Болер вважають достатнім період іммобілізації гіпсовим корсетом 2-3 місяці, І.Є. Казакевич, Вотсон Джонс - 4-6 місяців, а Казмірович (1959) - 8-9 місяців. Загальновідомо, що процес загоєння тіла зламаного хребця досить тривалий і триває 10-12 місяців. З цієї причини зовнішня іммобілізація гіпсом, а потім знімним корсетом повинна бути тривалою - не менше 1 року, інакше може виникнути вторинне здавлення зламаного хребця. Носіння гіпсового та знімного ортопедичного корсета повинно супроводжуватися лікувальним масажем та гімнастикою, спрямованими на запобігання розвитку атрофії та слабкості м'язів.
Метод не становить жодної небезпеки, якщо його використовувати за правильними показаннями лише при неускладнених клиноподібних компресійних переломах тіл грудних і поперекових хребців.
Основним недоліком цього методу лікування компресійних клиноподібних переломів тіл хребців є необхідність тривалого носіння гіпсової пов'язки, а потім знімного ортопедичного корсета. Негативні аспекти іммобілізації корсетом добре відомі. До них належать антигігієнічні умови, необхідність іммобілізації неушкоджених ділянок хребта, що призводить до пасивного розслаблення хребта, обмеження функції грудної клітки та її органів, атрофія та слабкість м'язів. Найсуттєвішим недоліком цього методу лікування є неможливість досить часто запобігати вторинній деформації тіла зламаного хребця.
Метод поетапного вправлення зламаного тіла хребця полягає не в одноразовому, а в поступовому, поетапному випрямленні. Різні автори пропонували різні пристрої у вигляді подушечок, спеціальних рам, опор тощо.
Найпростішим та найефективнішим методом є поетапне випрямлення за А. В. Капланом. Він полягає в наступному. Відразу після надходження до лікарні потерпілого укладають на тверде ліжко в положенні лежачи на спині. Під поперек підкладають невеликий щільний валик. Через день цей валик замінюють на вищий, а ще через 1-2 дні під поперек підкладають великий валик шириною 15-20 см та висотою 7-10 см. В результаті «гіперекстензиї» на валику зламаний хребець поступово випрямляється та відновлюється його анатомічна цілісність. За словами автора методики, цей метод легше переноситься потерпілими – вони поступово звикають до дозованої «гіперекстензиї», при цьому парез кишечника, затримка сечі та інші можливі ускладнення не виникають, а точніше, трапляються рідше. У деяких випадках автор радить поєднувати поетапне випрямлення з одноразовим витягуванням по похилій площині. Під час поетапного випрямлення зламаного хребця для контролю тіла використовується спондилографія.
На 8-15-й день накладають гіпсовий корсет при «малих зміщеннях» на термін 2-3 місяці, а при «великих» – на 4 місяці. Працездатність відновлюється через 4-6 місяців. Пацієнтів, зайнятих важкою фізичною працею, переводять на легку роботу протягом року з моменту закінчення лікування.
А. В. Каплан (1967) зазначає, що в останні роки після поетапної репозиції він фіксує зламані хребці остистими відростками металевими пластинами. Це говорить про те, що поетапна репозиція з подальшим тривалим носінням корсета не завжди призводить до сприятливих результатів.
Функціональний метод лікування неускладнених клиноподібних переломів поперекових та грудних хребців набув особливого поширення в нашій країні. Донині він є методом вибору лікування компресійних переломів хребців у багатьох травматологічних лікарнях.
Функціональний метод базується на концепції Магнуса (1929, 1931) та Гаумана (1930) про те, що компресійний клиноподібний перелом тіла поперекового або грудного хребця є ретенованим, і це саме по собі сприяє швидшому загоєнню перелому та виключає можливість вторинного зміщення, тому випрямлення цього хребця є недоцільним та малоймовірним (Клапп). На думку В. В. Горннєвської та Е. Ф. Древінга, гіпсовий корсет, затримуючи регенерацію зламаного хребця та викликаючи атрофію м'язів, завдає більше шкоди, ніж користі.
Виходячи з вищезазначеного, автори методики вважають, що випрямлення тіла зламаного хребця шкідливе і що немає потреби прагнути відновлення анатомічної форми зламаного хребця під час лікування. Головним у лікуванні цього виду травми, на їхню думку, є створення хорошого «м’язового корсету», що досягається лікувальною гімнастикою; автори вважають, що лікувальна гімнастика прискорює процеси регенерації в зламаному хребці, що під впливом систематичної «тяги та дозованого навантаження» відбувається відповідна перебудова губчастої речовини тіла зламаного хребця, а кісткові трабекули розташовуються в статично вигідних напрямках під час процесу перебудови.
Для створення «м’язового корсета» Е. Ф. Древінг розробив добре структуровану систему лікувальної гімнастики, що включає чотири періоди.
Суть методу полягає в тому, що потерпілого укладають на тверде ліжко з похилою площиною для витягування за допомогою петлі Гліссона та кілець для пахвових ділянок. З перших годин і днів починають лікувальні вправи, спрямовані на зміцнення та розвиток м'язів хребта, спини та живота. Через 2 місяці, до моменту, коли потерпілий встає на ноги, формується чітко виражений «м'язовий корсет», що утримує хребет у стані деякої гіперекстензиї.
Функціональна спрямованість методу, його простота та доступність, відсутність потреби в активних маніпуляціях та носінні корсета призвели до того, що цей метод швидко набув значного поширення. Досвід його практичного застосування протягом 35 років виявив ряд суттєвих недоліків. До них належить неможливість дотримання правильного режиму під час лікування. Так, за даними А. В. Тимофійовича (1954), 50% постраждалих, яких лікували функціональним методом, не дотримувалися необхідного режиму та були виписані зі стаціонару достроково. Лише 10% постраждалих виконували рекомендоване амбулаторне лікування. Це пояснюється тим, що після того, як гострі наслідки травми минули, постраждалі почуваються здоровими, забувають про перелом хребта та не хочуть обтяжувати себе лікуванням. Не завжди вдається сформувати «м’язовий корсет» (особливо у людей похилого віку та з ожирінням, у ослаблених пацієнтів із супутніми захворюваннями) . Недоліком методу є необхідність тривалого перебування в ліжку тощо. Однак найсерйознішим недоліком цього методу є відмова від відновлення анатомічної форми зламаного хребця, що, на наше глибоке переконання, є основною причиною подальших ускладнень.
Хірургічні методи лікування
Хірургічні методи лікування травм хребта, описані в літературі, стосуються лікування різних інших клінічних форм його ушкоджень і не мають безпосереднього стосунку до лікування неускладнених компресійних клиноподібних переломів тіл поперекових і грудних хребців. Лише в останні роки деякі автори запропонували методи хірургічного лікування неускладнених компресійних клиноподібних переломів тіл поперекових і грудних хребців.
Складний функціональний метод з використанням затискача-стяжки
Метод, близький до ідеального для лікування неускладнених компресійних клиноподібних переломів поперекових та нижніх грудних хребців, – це той, який би дозволив надійно іммобілізувати пошкоджений сегмент хребта після відновлення анатомічної форми зламаного хребця на термін, необхідний для загоєння перелому, і водночас не заважав би створенню «м’язового корсета», звільняючи потерпілого від необхідності залишатися в ліжку та носити корсет.
Деяким із вищезазначених завдань відповідає запропонований нами та розроблений за участю Е.А. Раміха та А.І. Корольової комплексний функціональний метод лікування з тимчасовою внутрішньою фіксацією пошкодженої ділянки хребта за допомогою спеціального металевого фіксатора-«краватки».
Використання металу для фіксації зламаних хребців не є новим. Вілкінс (1886) першим перев'язав зламані дуги хребців дротом. Новак (1952) першим застосував дротяні шви при лікуванні неускладнених компресійних клиноподібних переломів тіл хребців у групі постраждалих. Хавлін (1961) модифікував техніку накладання дротяних швів. Ладіо (1959) використовує фенестрований гвинтовий металевий фіксатор для стабілізації переломо-вивихів грудної та поперекової локалізації.
Показання: закриті неускладнені компресійні клиноподібні переломи тіл нижніх грудних та поперекових хребців.
У процесі лікування умовно виділяють три періоди. Перший період охоплює проміжок часу від моменту надходження потерпілого до лікарні до виконання хірургічної внутрішньої фіксації.
Мета першого періоду — усунути гострі наслідки попередньої травми, покращити загальний стан потерпілого, виправити осьову деформацію хребта та відновити анатомічну форму зламаного хребця.
Цей же період є підготовчим для подальшої внутрішньої фіксації. Його середня тривалість становить 7-10 днів.
Відразу після надходження потерпілого до лікарні, встановлення діагнозу та уточнення місця травми, вводиться анестезія в місце травми.
Анестезія перелому тіла хребця проводиться за Шнеком. Техніка анестезії описана вище. Потерпілого укладають на тверде ліжко. Під пошкоджену ділянку хребта підкладають тканинний гамак, до кінців якого прикріплюють металеві троси та перекидають їх через блоки, закріплені на двох балканських рамах на ліжку. На тросах підвішують вантаж вагою 3-5 кг. Протягом перших 3-5 днів навантаження збільшують до 12-18 кг, залежно від ваги потерпілого. За допомогою такої поступової реклінації можна не тільки виправити осьову деформацію хребта, але й відновити анатомічну форму перелому тіла хребця. Використання гамака для реклінації зручніше як для пацієнта, так і для персоналу, ніж використання мішків з піском або інших жорстких реклінаторів.
З другого дня потерпілий починає виконувати лікувальні вправи за комплексами, розробленими А. І. Корольовою та Е. А. Раміхом. Ці гімнастичні комплекси базуються на методиці Е. Ф. Древінга, яка модифікована з урахуванням короткого періоду перебування пацієнта в ліжку та подальшої ранньої гімнастики в положенні стоячи. Перший комплекс, розрахований на перші 2-3 дні, передбачає переважно загальногігієнічні вправи. Велика увага приділяється дихальним вправам. Водночас поступово включаються вправи, спрямовані на зміцнення розгиначів спини. В кінці першого періоду вводяться вправи для більш активного тренування м'язів спини та живота, деякі силові вправи для верхніх кінцівок, «напівножиці», ходьба на місці тощо.
Другий період комплексного функціонального лікування охоплює короткий проміжок часу, необхідний для виконання внутрішньої фіксації пошкодженої ділянки хребта хірургічним шляхом за допомогою металевого затискача.
Затискач-"стяжка" складається з муфтової втулки та двох гачків. Муфтова втулка являє собою циліндричну трубку довжиною 50 мм. Її внутрішній діаметр становить 4,5 мм, зовнішній - 6 мм.
Анестезія зазвичай проводиться шляхом місцевої пошарової інфільтрації 0,25% розчином новокаїну та доповнюється введенням 1% розчину новокаїну в тіло зламаного хребця. Це цілком прийнятно, а у особливо реактивних пацієнтів кращим є ендотрахеальний наркоз. У цих випадках у певні моменти втручання проводиться м'язова релаксація. У цей період пацієнта переводять на контрольоване дихання.
Використовується універсальний хірургічний операційний стіл, на якому потерпілого розміщують у положенні лежачи.
Керуючись анатомічними орієнтирами, порівнюючи з наявною передньозадньою спондилограмою, локалізують остистий відросток зламаного хребця, що позначають металевою ін'єкційною голкою, введеною в його верхівку. Слід враховувати, що визначити остистий відросток зламаного хребця не завжди легко та просто, оскільки зазвичай до моменту операції осьова деформація хребта усувається та зникає больова реакція на тиск.
Техніка проведення операції внутрішньої фіксації пошкодженої ділянки хребта полягає в наступному. Шкіра, підшкірна клітковина та поверхнева фасція розсікаються пошарово серединним лінійним розрізом по лінії, що з'єднує верхівки остистих відростків. Оголюються верхівки остистих відростків, покриті надостною зв'язкою. Праворуч або ліворуч, залежно від характеру деформації хребта в мосту пошкодження, розсікається попереково-крижова фасція по латеральній поверхні остистих відростків на відстані 0,5 см від середньої лінії. Вибір сторони розсічення фасції, а зрештою і сторони встановлення фіксатора-"кравця", залежить від того, чи є кутова деформація хребта вбік. Якщо вона є, то вигідніше встановлювати фіксатор на опуклому боці деформації; якщо кутової деформації немає, то не має значення, з якого боку встановлено фіксатор.
Розмір розрізу шкіри приблизно дорівнює довжині 4-5 хребців. За допомогою скальпеля, ножиць та хребтового распатора довгі м'язи спини відокремлюються від латеральної поверхні остистих відростків та дугоподібно частково різко, частково тупо, по довжині зламаних вищележачих та нижчележачих хребців. Неминучу кровотечу досить швидко зупиняють тампонадою марлевими серветками, змоченими гарячим фізіологічним розчином. У рані стають видимими основи трьох остистих відростків та міжостисті проміжки, заповнені міжостистими зв'язками.
Один з гачків затискача-зчеплення відкручується від муфти. Гачки затискача-зчеплення, один з яких залишається у з'єднанні з муфтою, своїм гострим вигнутим кінцем вводяться в міжостистий простір, вони охоплюють верхню поверхню остистого відростка хребця, розташованого над зламаним хребцем. Муфта розміщується біля основи остистих відростків вздовж їх бічної поверхні. Другий гачок, попередньо відкручений, вводиться своїм кінчиком у міжостистий простір, він охоплює нижню поверхню остистого відростка хребця, розташованого під зламаним хребцем, його кінець, що несе різьбу, контактує з муфтою. Зазвичай фіксації підлягають три хребці: пошкоджений, верхній та нижній. Відповідно встановлюються гачки затискача-зчеплення. Виконується контрольна рентгенографія в передньозадній проекції, за допомогою якої хірург переконується, що затискач вставлений правильно.
Переконавшись у точному положенні затискача, хірург знеболює ділянку зламаного органу, вводячи 10 мл 1% розчину новокаїну. Природно, ця маніпуляція проводиться лише в тому випадку, якщо втручання проводиться під місцевою анестезією!
Пацієнту надають положення для вигинання. Якщо зламаний поперековий хребець, то більше розгинають ножний кінець тіла; якщо пошкоджений нижній грудний хребець, то розгинають головний кінець тіла. Таке положення пацієнту надають за допомогою троса, закріпленого шкіряною манжетою або на гомілках потерпілого, або на грудях, та положення операційного столу.
У положенні гіперекстензії фіксатор «краватки» скручує та стабілізує пошкоджену ділянку хребта в положенні досягнутої корекції. Якщо стиснутий хребець не повністю випрямлений, його тіло додатково випрямляється шляхом натягу фіксатора. У положенні гіперекстензії основне навантаження верхнього відділу хребта припадає на задній, неушкоджений відділ хребта, що сприяє швидшому загоєнню перелому.
Слід знати, що під час проведення хірургічного втручання під місцевою анестезією положення гіперекстензії, яке надається потерпілому, є для нього досить неприємним. Тому він повинен залишатися в цьому положенні мінімальний час.
Під час операції проводиться ретельний гемостаз. Операційну рану ушивають пошарово. У підшкірну клітковину вводять гумову смужку на 24 години. Накладають асептичну пов'язку.
Після набуття певної навички при ретельному, послідовному та скрупульозному виконанні операції, її виконання не є складним і займає мінімум часу.
Третій період комплексного функціонального лікування є найтривалішим. Він починається фактично з моменту завершення хірургічного втручання та закінчується одужанням пацієнта.
Мета третього періоду — якомога швидше реабілітувати потерпілого та повернення його до корисної праці.
Наявність міцної та надійної фіксації пошкодженої ділянки хребта, досягнута за допомогою фіксатора-«краватки», створює оптимальні умови для активної функціональної терапії, яка сприяє якнайшвидшому загоєнню перелому та створенню «м’язового корсету».
Завдяки надійній внутрішній фіксації пошкодженої ділянки хребта, через 14-16 днів після операції потерпілого можна поставити на ноги та виконувати активні лікувальні вправи в положенні стоячи. Ефективність ранніх лікувальних вправ у положенні стоячи за відсутності функціональних обмежень у неушкоджених відділах хребта цілком очевидна.
Пацієнта укладають на ліжко зі щитом у положенні лежачи на спині. Під спину на рівні пошкодженої ділянки хребта підкладають гамак з обтяженнями на кінцях по 3-5 кг з кожного боку. Протягом перших післяопераційних днів потерпілий зазвичай отримує знеболювальні та антибіотики. За необхідності призначається відповідне симптоматичне лікування.
З першого дня після операції потерпілий починає виконувати лікувальні вправи. Комплекс гімнастичних вправ на 1-й - 3-й день розрахований на 10-15 хвилин і складається із загальногігієнічних та загальнозміцнювальних вправ. Це переважно статичні та динамічні дихальні вправи (повне дихання, черевне дихання за І. М. Саркізовим-Сіразіні). Вправи підбираються суворо індивідуально, враховуючи стан пацієнта.
На 2-й день після операції потерпілому дозволяють обережно повернутися на бік. Змінюють пов'язку, видаляють гумовий дренаж, проводять ревізію рани. Накладають асептичну пов'язку.
На 4-й день після операції вводиться комплекс вправ, призначений для зміцнення м’язів нижніх кінцівок та розгиначів спини. Продовжують дихальні вправи. За допомогою цих гімнастичних вправ потерпілого поступово готують до переходу з горизонтального положення у вертикальне. Комплекс вправ розрахований на 15-20 хвилин і повторюється 5-6 разів протягом дня.
Починаючи з 7-го дня, вводиться третій комплекс гімнастичних вправ. Цей комплекс передбачає ще інтенсивніше тренування м'язів спини та нижніх кінцівок. Додатково включаються вправи в положенні лежачи. На 8-9-й день знімають шви. На 4-16-й день потерпілому дозволяють вставати. Гімнастичні вправи цього періоду об'єднуються в четвертий комплекс. Зазвичай він починається з серії вправ з попередніх комплексів, після чого потерпілого переводять у вертикальне положення. У перший день потерпілий зазвичай звикає до вертикального положення, стоїть біля ліжка та намагається ходити по палаті. Гімнастика завершується серією динамічних дихальних вправ у положенні лежачи.
Через три-чотири дні після переходу потерпілого у вертикальне положення гімнастичні вправи виконуються переважно з положення стоячи. Окрім силових вправ попередніх комплексів, включаються вправи для нижніх кінцівок і тазу, а також для розгиначів спини. Відпочинком між вправами служить вільна ходьба та дихальні вправи. Цей п'ятий комплекс розрахований на 35-40 хвилин.
Зазвичай до кінця 3-го - початку 4-го тижня після операції внутрішньої фіксації потерпілого виписують у задовільному стані на амбулаторне лікування. Вдома він продовжує займатися лікувальною гімнастикою, переважно з п'ятого комплексу. Тривалість вправ становить 30-40 хвилин 3-4 рази на день.
Приблизно до кінця 2-го місяця після операції дозволяється робота, не пов'язана зі значними фізичними навантаженнями. Згодом дуже бажана систематична, постійна лікувальна фізкультура.
Це загальна схема комплексного функціонального лікування неускладнених клиноподібних компресійних переломів тіл поперекових та нижньогрудних хребців. Природно, що залежно від індивідуальних особливостей потерпілого, характеру та локалізації травми, віку тощо, ця схема може змінюватися.
Описаний комплексний функціональний метод лікування з використанням фіксатора-"кравця" є методом вибору при лікуванні різних видів неускладнених компресійних клиноподібних переломів тіл поперекового та грудного відділів хребта, зокрема неускладнених компресійних клиноподібних переломів тіл поперекових та грудних хребців з різним ступенем зниження їх висоти, неускладнених компресійних клиноподібних переломів тіл поперекових та грудних хребців з розривом краніовентрального кута, компресійних переломів поперекових хребців з розривом міжпальцевої пластинки - так званих проникаючих переломів.
С.С. Ткаченко (1970) модифікував затискач-"стяжку", назвавши його "спеціальним", та змінив техніку його застосування. Модифікація "стяжки" полягає в незначній зміні кута нахилу гачків. На нашу думку, це дещо зменшує можливість її "роботи" на скручування. Більш серйозні заперечення є щодо техніки втручання, рекомендованої С.С. Ткаченком. Гачки-"стяжки" кріпляться до остистих відростків, а до півдуги, для якої спочатку відшаровуються жовті зв'язки, виконується "часткова резекція частини дуги" біля її кореня. Гачки-"стяжки" вставляються в дефекти, що утворилися під час часткової резекції дуг. Таким чином, у просвіт хребетного каналу вводяться сторонні металеві тіла, на переривання яких епідуральна тканина неодмінно відреагує. Важко сказати, який вплив усі ці фактори згодом матимуть на взаємозв'язок спинного мозку зі стінками хребетного каналу.
Рекомендації автора фіксувати не 3, а 4 хребці у разі перелому тіла одного хребця навряд чи виправдані.
Передній спондилодез при лікуванні закритих неускладнених, «проникаючих» переломів тіл грудних хребців
Закриті компресійні клиноподібні переломи тіл грудних хребців виникають із згинально-насильницьким механізмом. У випадках пошкодження краніальної або, рідше, каудальної замикальної пластинки, пошкоджується також міжхребцевий диск – такий перелом слід класифікувати як більш важкий «проникаючий» перелом.
Компресійні переломи поперекових хребців з розривом краніовентрального кута також є по суті «проникаючими». Однак при цих травмах потужний поперековий міжхребцевий диск або не страждає, або його пошкодження згодом певною мірою компенсується рубцевим загоєнням диска. У грудному відділі міжхребцеві диски слабкі і, як правило, їх пошкодження тягне за собою подальше виникнення міжхребцевого остеохондрозу.
Відомо, що будь-який патологічний процес у передньому відділі хребта тягне за собою розвиток кіфотичної деформації. Це особливо характерно для грудного відділу хребта, анатомічною нормою якого є помірний фізіологічний кіфоз. Як правило, цей кіфоз збільшується та набуває патологічного характеру після компресійних переломів тіл грудних хребців. Це відбувається через майже неминуче вторинне зменшення висоти тіла зламаного хребця. Деякі хірурги вважають, що клиноподібне стиснення одного хребця та навіть осьова деформація хребта не впливають на його функцію та не викликають патологічних явищ. Наші численні спостереження цього не підтверджують. Порівняно невелика клиноподібна деформація тіла лише одного хребця, без грубої осьової деформації хребта, може призвести до болю, функціональної недостатності хребта, а в деяких випадках і до інвалідності.
Існуючі методи лікування цих травм хребта не завжди здатні запобігти виникненню цих патологічних явищ. Досвід показує, що навіть ранній задній спондилодез у цих випадках може бути неефективним,
Показанням до переднього грудного спондилодезу є «проникаючі» компресійні переломи тіл грудних хребців у молодих пацієнтів.
Головним завданням переднього спондилодезу є підтримка нормальної висоти переднього відділу пошкодженого сегмента хребта, запобігання вторинному здавленню тіл пошкоджених хребців та осьовій деформації хребта, а також запобігання розвитку міжхребцевого остеохондрозу в пошкоджених дисках. Найбільш сприятливий час для втручання за відсутності протипоказань – 5-7 днів після травми. Знеболення – ендотрахеальна анестезія з контрольованим диханням.
Потерпілого кладуть на операційний стіл на лівий бік і злегка повертають на спину. Права рука витягнута вгору. Ліва нога зігнута в колінному та кульшовому суглобах.
Хірургічний доступ. Перевагу слід надавати правобічному трансплевральному доступу, але за необхідності можна використовувати й лівобічний. Залежно від рівня пошкодження вибирається рівень доступу: для нижньогрудного відділу – рівень IX ребра, для середньогрудного – рівень VI ребра.
Розріз шкіри роблять вздовж відповідного ребра від паравертебральної до передньої пахвової лінії. Шкіру, підшкірну клітковину та поверхневу фасцію розсікають пошарово. Поверхневий листок окістя розсікають вздовж ребра, що підлягає резекції. Ребро ізолюють субперіостально та резецирують вздовж шиї до передньої пахвової лінії. Розсікають глибокий листок окістя та тім'яну плевру. Плевральну порожнину розкривають та досліджують.
За наявності внутрішньоплевральних спайок їх розділяють тупим або гострим розтином залежно від їх характеру. Краї рани грудної клітки розводять за допомогою гвинтового ретрактора. Легеня зміщується до кореня - передньолатеральна поверхня грудних хребців стає видимою та доступною для маніпуляцій. Крізь напівпрозору медіастинальну плевру видно міжреберні судини, що проходять по передній поверхні тіл грудних хребців, гілки великого чревного нерва та міжхребцеві диски, що виступають у вигляді гребенів. Пульсуюча грудна аорта чітко видно по лівій аксіальній поверхні хребта. Праворуч, ближче до задньолатеральної поверхні тіл грудних хребців, видно непарну вену. Пошкоджений хребець легко ідентифікується за зменшенням висоти його вентральної стінки, за звуженими дисками або дисками, що втратили характерну форму гребеня. Субплевральний крововилив часто допомагає в орієнтації.
При найменших труднощах у локалізації ділянки пошкодження слід вдатися до контрольної рентгенографії з попередньою міткою передбачуваного місця пошкодження ін'єкційними голками.
Медіастинальна плевра розсікається лінійними розрізами вздовж довгої осі хребта, трохи правіше від чревної лінії.
Розріз медіастинальної плеври слід проводити праворуч від середньої лінії, щоб уникнути конфлікту з грудною протокою. Медіастинальна плевра розсовується в сторони. За необхідності, доступ до аорти, лівої бічної поверхні тіл хребців та лівої паравертебральної області можна отримати з правого боку. Після розрізу медіастинальної плеври оголюють передню поздовжню зв'язку та структури, що лежать на ній. Міжреберні артерії та вени, що проходять уздовж передньої поверхні тіл хребців, виділяють, лігують та препарують. Гілки великого черевого нерва виділяють та відводять до бічних поверхонь. Оголюють передньолатеральну поверхню тіл хребців, передню поздовжню зв'язку та міжхребцеві диски. Тривалість оголення передньої поверхні хребта залежить від кількості пошкоджених хребців.


 [
[