
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Омфаліт пупка: катаральний, гнійний, флегмонозний, некротичний
Медичний експерт статті
Останній перегляд: 04.07.2025
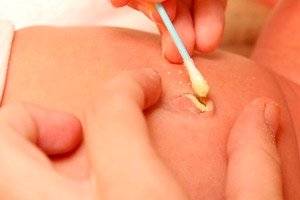
Омфаліт – це запальний процес області пуповини та навколишніх тканин, який частіше зустрічається у новонароджених. Будова шкіри та підшкірної клітковини у немовлят така, що запальний процес поширюється дуже швидко. Тому ризик ускладнень при омфаліті дуже високий, що доводить необхідність знання перших симптомів та проявів цієї патології.
Епідеміологія
Статистика показує, що сьогодні на 100 новонароджених припадає від 2 до 7 випадків омфаліту. Це дуже висока поширеність, враховуючи наслідки. Середній вік появи симптомів залежить від терміну гестації: 3-5 днів для недоношених дітей; 5-9 днів для доношених новонароджених. Частота ускладнень залежить від початку лікування, і чим пізніше розпочато лікування, тим більше зростає ризик смерті, і це можуть бути години, а не дні.
Причини омфаліту
Пуповина виконує життєво важливу функцію, коли дитина перебуває в утробі матері. Пуповина містить дві артерії та вену, які є основними судинами, що забезпечують дитину киснем і видаляють вуглекислий газ. Після народження легені переймають цю функцію, тому пуповина перев'язується та облітерується. Пуповина складається з двох артерій та однієї вени, оточених слизовою сполучною тканиною та тонкою слизовою оболонкою. Зазвичай після народження запалення на проксимальному кінці пуповини призводить до її відшарування від шкіри. Цей природний процес супроводжується білуватими слизовими виділеннями, які можуть бути присутніми за нормальних умов.
Важливо розуміти, що пупок є прямими воротами до черевної порожнини, тому будь-яка інфекція тканин може призвести до швидкого поширення інфекції глибоко всередину. Після пологів на пупок накладають затискач, і з часом він відпадає, залишаючи сухий і чистий пупок. За нормальних умов пупок відпадає між п'ятим і п'ятнадцятим днем після народження дитини. Після цього періоду місце пупка має бути сухим, чистим і не повинно кровоточити.
Пуповина є придатним «живильним середовищем» для росту та розмноження бактерій, оскільки містить живу тканину, яка може легко інфікуватися. Таким чином, причинами омфаліту є мікроорганізми, які потрапляють у шкіру пупка та глибші тканини та викликають запальний процес. Інфекція може поширюватися на кровоносні судини пупка, лімфатичні судини черевної стінки та кровоносні судини навколишніх тканин.
Кілька видів бактерій були ідентифіковані як найпоширеніші збудники цього запалення. Омфаліт може спричинити як один вид, так і поєднання аеробних та анаеробних видів мікробів.
До аеробних організмів належать: золотистий стафілокок (найпоширеніший), стрептокок групи А, кишкова паличка, клебсієла, протей.
Анаеробні види спричиняють приблизно 30% випадків омфаліту: Bacteroides fragilis, Peptostreptococcus, Clostridium perfringens.
Патогенез
Патогенез змін при омфаліті полягає в тому, що бактерії приваблюють поліморфноядерні лейкоцити до пуповини як природний захисний механізм організму. Джерелами потенційно патогенних бактерій, що колонізують пуповину, є родові шляхи матері та різні місцеві бактеріальні джерела в місці пологів. Коли лейкоцити першими реагують на джерело інфекції, то активуються моноцити та лімфоцити, які доповнюють запальну реакцію. Вивільняються різні цитокіни та біологічно активні речовини, що призводить до інфільтрації шкіри та м’яких тканин навколо пупка. Так виникають місцеві запальні зміни. Процес дуже швидко поширюється не тільки на глибокі тканини, але й на підшкірну клітковину, що ще більше підтримує процес руйнування цих тканин. Відбувається нейтрофільна інфільтрація, яка характеризується вираженими ексудативними проявами та утворенням гнійного процесу. Якщо дитину не лікувати, утворюються вогнища некрозу, а мікроорганізм може проникнути в кров та викликати сепсис.
Існує таке поняття, як «омфаліт від мочалки». Що це таке? Коли мікроорганізми потрапляють на тканини пупка під час його загоєння, це викликає запалення. Ця концепція передбачає, що для деяких немовлят джерелом омфаліту може бути неправильний догляд за пупком вдома або неправильні гігієнічні заходи. Це включає розтирання незагоєного пупка мочалкою, обробку пупкової кукси антисептичними розчинами, мацерацію пупка підгузком та інші фактори, що призводять до екзогенного інфікування ранової поверхні незагоєного пупка. Тому основним фактором розвитку омфаліту є неправильний післяпологовий догляд за пупком. Спосіб догляду за пуповиною після народження впливає як на бактеріальну колонізацію, так і на час відокремлення пупка. До поширених факторів ризику розвитку неонатального омфаліту належать незаплановані домашні пологи, низька вага при народженні, тривалий розрив плодових оболонок, катетеризація пуповини та хоріоамніоніт. До факторів ризику також належать імунодефіцитні стани у новонароджених; генетичні дефекти, пов'язані зі скоротливими білками під час пологів; синдром дефіциту адгезії лейкоцитів та дефект рухливості нейтрофілів. Якщо у матері є хронічні або гострі запальні захворювання статевих органів, ці мікроорганізми колонізують шкіру дитини та згодом можуть бути етіологічним фактором омфаліту.
Симптоми омфаліту
Симптоми омфаліту можуть гостро розвиватися у доношених дітей, тоді як у недоношених перші ознаки можуть бути прихованими через недорозвинену температурну реакцію.
Клінічні особливості омфаліту різняться за тяжкістю у дітей різного віку. Першими ознаками омфаліту у новонароджених є виникнення труднощів з годуванням, а потім дитина стає все більш дратівливою, млявою або сонливою, коли інфекція вже поширилася. Поряд з цим з'являються ознаки локалізованої інфекції: наявність неприємного запаху гною з пуповини; почервоніння шкіри навколо пупка, набряк шкіри в цій області. Виділення з пупка можуть бути прозорими, але якщо вони з'являються через деякий час після того, як пупок почав гоїтися, то це також має насторожити. Температурна реакція у новонароджених розвивається не часто, але в міру наростання інтоксикації на тлі поширення інфекції вглиб тканин пупка може підвищуватися і температура тіла дитини. Будь-яка зміна кольору шкіри навколо пупка може вважатися одним із небезпечних симптомів, які можуть сигналізувати про запалення.
Гострий омфаліт у дітей старшого віку зустрічається рідше, оскільки немає прямих шлюзів для інфекції. Однак у дітей з імунодефіцитами на тлі ранової інфекції або пошкодження шкіри в цій області може виникнути запальний процес пупка. Тоді симптоми більш виражені: інтоксикація; біль в області пупка, на який вказує дитина; гіпертермія.
Омфаліт у дорослих зазвичай пов'язаний з недостатньою гігієною та поглибленням пуповини в глибокі шари підшкірної клітковини, спричиненим ожирінням. Часто запалення пірсингу пупка є наслідком розвитку омфаліту у дорослих пізніше. Спочатку спостерігаються характерні зміни шкіри, які виникають після пошкодження пуповини або через тиждень. У цей період ранка в області пупка тільки починає гоїтися, коли з'являються виділення та неприємний запах. Коли навколо пупкового кільця вже з'являється некротична тканина, шкіра темнішає і може виглядати як сильний удар або синець. Потім можуть з'явитися виразки та посилитися біль. Омфаліт у дорослих рідко призводить до ускладнень, оскільки дорослі звертаються за допомогою на початкових стадіях. Омфаліт у новонароджених вважається більш небезпечним, оскільки його важче діагностувати, а запальний процес поширюється блискавично.
Залежно від ступеня поширення інфекційного процесу розрізняють кілька видів омфаліту. Простий омфаліт характеризується початковими проявами без серйозних ускладнень. Зазвичай це перший день захворювання, коли процес вражає лише ділянку шкіри навколо пупка. Катаральний омфаліт розвивається при пошкодженні шкіри та підшкірної клітковини на початку захворювання. У цьому випадку можуть бути початкові прояви набряку, почервоніння шкіри та слизових виділень з пупка прозорого характеру. Серозний омфаліт – це виділення слизового вмісту серозного характеру з пупка, яке може відбуватися і в нормальних умовах. При великій кількості мікробів у вогнищі запалення відбувається мобілізація величезної кількості нейтрофільних лейкоцитів, що супроводжується їх загибеллю та виділенням гною. Таким чином, катаральний процес може швидко перейти в гнійний омфаліт. Це супроводжується появою неприємного запаху від запалених тканин та зелених або жовтих виділень.
Якщо процес поширюється на глибші шари шкіри та тканин, розвивається флегмонозний омфаліт. Флегмонозний омфаліт викликається продукцією факторів (одним або кількома мікроорганізмами), які безпосередньо призводять до загибелі клітин тканин, руйнування клітинних мембран бактеріальними ферментами. Токсини, що виробляються в анаеробному середовищі некротичної тканини, дозволяють організмам швидко поширюватися по тканинних площинах. Це призводить до руйнування м'язів та сполучної тканини, що дозволяє організмам продовжувати ріст та збільшувати вироблення токсинів. Через прогресуюче глибоке руйнування тканин такі інфекції можуть бути смертельними, якщо їх швидко не лікувати. Крім того, наростання місцевого набряку призводить до здавлення м'язів у межах їх фасцій, що може призвести до ішемічного некрозу м'язів та розвитку некротичного омфаліту. Це заключна стадія гострого омфаліту, яка у новонароджених пов'язана з високим ризиком смерті.
Ускладнення і наслідки
Наслідки та ускладнення омфаліту можуть виникнути, коли бактерії колонізують пуповину та безпосередньо потрапляють у кров. Найпоширенішими ускладненнями є поширення інфекції, що зачіпає здорові тканини. Так розвиваються некротичний фасціїт, абсцес, флегмона та перитоніт.
Некротичний фасціїт швидко поширюється і може призвести до летального результату. Першими ознаками можуть бути набряк і почервоніння шкіри навколо вогнища інфекції, а також напруження шкіри та її різкий біль і крепітація при дотику. Перитоніт розвивається, коли в процес залучаються судини, оскільки пупкова вена є прямим шляхом до очеревини. Таким чином, мікроорганізми зі шкіри потрапляють в очеревину та викликають там запалення.
Будь-які ускладнення омфаліту значно підвищують ризик летального результату.
Діагностика омфаліту
Діагностика омфаліту повинна бути ранньою, тоді ефект від лікування буде швидким, а ускладнення розвиватимуться з меншою ймовірністю. Якщо є якісь підозрілі виділення з пупка або зміна кольору шкіри, то необхідно звернутися до лікаря. Візуальний огляд важливий, оскільки можна визначити колір шкіри, характер виділень, їх запах. Необхідно уточнити, як загоїлася пупкова ранка, якщо це новонароджений. У дітей старшого віку необхідно уточнити, чи була травма цієї ділянки.
Аналізи, необхідні при підозрі на омфаліт, - це загальний аналіз крові. Зміни у вигляді нейтрофілії або нейтропенії свідчать про гостру інфекцію. Іноді, при прогресуючому погіршенні стану на тлі омфаліту, необхідно виключити сепсис. Для цього вивчаються ширші показники - співвідношення кількості незрілих нейтрофілів до зрілих, яке перевищує 0,2 при системній бактеріальній інфекції, а також може виникати тромбоцитопенія.
Інші неспецифічні лабораторні тести, які можна використовувати для оцінки тяжкості запального процесу при омфаліті, включають: нейтрофільний CD64, прокальцитонін, С-реактивний білок та швидкість осідання еритроцитів.
Підтверджувальними діагностичними критеріями сепсису та синдрому дисемінованого внутрішньосудинного згортання крові є: мазок периферичної крові, фібриноген, D-димер, протромбіновий час та активований частковий тромбопластиновий час. Для виділення та ідентифікації мікроорганізмів при омфаліті використовуються мазки з пуповинних виділень та посів крові.
Інструментальна діагностика включає: ультразвукову діагностику черевної порожнини для виявлення перитоніту. Ультрасонографія та КТ показують анатомічні аномалії, фасціальне потовщення та рідину в тканинах.
Диференціальна діагностика
Диференціальну діагностику омфаліту слід проводити насамперед із нормальним серозним процесом, який може протікати при нормальному загоєнні пупка. За нормальних умов може спостерігатися скупчення рідини в області пупка між пуповиною та черевною стінкою. Це може проявлятися серозними виділеннями після відпадання пупка. Але якщо немає почервоніння системних реакцій, то це не омфаліт.
Затримка епітелізації пупка може призвести до утворення тьмяної сіро-рожевої гранульоми, з якої виділяється рідина. Таку гранульому необхідно диференціювати від абсцесу.
Також необхідно диференціювати омфаліт та пупковий свищ. Пупковий свищ може виникнути, коли інфекція з черевної порожнини через податливе місце – пупок – починає потрапляти на шкіру. У цьому випадку сам пупковий отвір не залучається до процесу запалення. При омфаліті в першу чергу відбувається запалення м’яких тканин навколо пупка, що можна побачити одразу.
Лікування омфаліту
Лікування омфаліту завжди проводиться в лікарні. Якщо дитина недоношена або новонароджена, може знадобитися лікування її у відділенні інтенсивної терапії.
Метою лікування омфаліту є усунення бактеріальних патогенів та корекція супутніх симптомів з профілактикою ускладнень. Швидке та адекватне застосування антимікробних препаратів є необхідним. Антибіотики є обов'язковими при омфаліті; іноді необхідно використовувати навіть два препарати одночасно. Результати тестів на чутливість повинні визначати вибір антибіотиків. Рекомендується комбінація ампіоксу, оксациліну, метициліну та гентаміцину з метронідазолом для анаеробів. Короткочасне лікування протягом 7 днів підходить у неускладнених випадках, а у більш складних випадках з розвитком ускладнень необхідні 10-14 днів парентерального введення. У разі таких ускладнень, як гіпотензія, дисеміноване внутрішньосудинне згортання крові та дихальна недостатність, рекомендується введення внутрішньосудинних рідин та переливання крові або плазми.
Емпірична антимікробна терапія повинна бути комплексною та охоплювати всі можливі патогени в контексті клінічної ситуації. Препарати, які можуть бути використані, включають:
- Ампіцилін – це пеніцилін широкого спектру дії. Він запобігає синтезу клітинної стінки бактерій під час активної реплікації, що призводить до бактерицидної активності проти чутливих організмів. Він має бактерицидну дію проти таких організмів, як Listeria, деякі стафілококи, деякі штами Haemophilus influenzae та менінгококи. Дозування для внутрішньом’язового та внутрішньовенного введення становить 45 міліграмів на кілограм. Препарат слід розділити на три дози. Побічні ефекти включають порушення функції печінки та діарею. Застереження: Не застосовувати, якщо у сімейному анамнезі є алергія на пеніцилін.
- Оксацилін – це антистафілококовий пеніцилін, який діє специфічно на цей збудник. Бактерицидний антибіотик, що пригнічує синтез клітинної стінки. Застосовується для лікування інфекцій, спричинених стафілококами, що продукують пеніциліназу. Може використовуватися для початку терапії, якщо є підозра на стафілококову інфекцію. Дозування становить 50 міліграмів на кілограм. Побічні ефекти включають порушення зору, алергічний висип та дисфункцію кишечника.
- Нетилміцин – це аміноглікозидний антибіотик, який діє проти грамнегативних бактерій. Дозування препарату для внутрішньовенного введення становить 10 міліграмів на кілограм маси тіла. У гострому періоді антибіотик вводять внутрішньовенно. Побічні ефекти можуть включати токсичний вплив на органи слуху, нирки та алергічні реакції.
- Кліндаміцин – застосовується для лікування інфекцій, спричинених анаеробними бактеріями. Препарат також ефективний проти аеробних та анаеробних стрептококів (крім ентерококів). Пригнічує ріст бактерій, блокуючи дисоціацію пептидил-тРНК від рибосом, що призводить до припинення РНК-залежного синтезу білка. Дозування – 8-10 міліграмів на кілограм. Побічні ефекти – алергічні реакції, вплив на орган зору.
- Ванкоміцин – антибіотик, що є бактерицидним засобом проти більшості аеробних та анаеробних грампозитивних коків та паличок. Він є резервним препаратом і рекомендується в терапії при підозрі на коагулазо-негативний стафілококовий сепсис. Дозування – початкова доза 15 міліграмів, потім 10 міліграмів на кілограм маси тіла. Побічні ефекти – респіраторний дистрес, нейтропенія.
Таким чином, антибіотики є обов'язковими препаратами при лікуванні омфаліту. Крім того, використовується симптоматична терапія – жарознижуючі, інфузійна терапія для зняття інтоксикації. Мазі від омфаліту використовуються рідко, оскільки при вираженому запальному процесі вони можуть призвести до порушення процесу загоєння. Левомеколь – це мазь, яку часто використовують при простому омфаліті. Це гідрофільна мазь, яка має властивість витягувати гнійний та слизовий вміст. Вона використовується в гострому періоді за призначенням лікаря.
Вітаміни та фізіотерапія можуть використовуватися після одужання дитини.
Традиційні та трав'яні методи лікування обмежені, оскільки омфаліт - це запальний процес, який дуже швидко поширюється та призводить до наслідків, тому такі методи можуть лише ускладнити його перебіг.
Захворюваність та смертність при омфаліті залежать від розвитку ускладнень та початку своєчасного лікування. Тому медичне втручання при омфаліті повинно базуватися на комплексному лікуванні хірургічних ускладнень. Хірургічне лікування проводиться при появі гнійного вмісту в області пупка – первинне хірургічне лікування. Якщо є інші ускладнення, то антибактеріальну терапію необхідно доповнити хірургічним втручанням. Хірургічне втручання при омфаліті проводиться для санації джерела інфекції та дренажу.
Некротичний фасціїт характеризується утворенням ділянок некрозу фасції, а потім м’язів. Основним завданням лікування цього ускладнення є видалення мертвої або дегенерованої тканини шляхом обробки рани та зрошення. Після загоєння великі рани згодом можна зашити або замінити шкірним трансплантатом.
Перитоніт без абсцесу черевної порожнини може не вимагати хірургічного втручання, а інфекцію можна контролювати за допомогою внутрішньовенних антибіотиків широкого спектру дії. Внутрішньоочеревинний абсцес, підтверджений ультразвуковим дослідженням або лапаротомією, слід повністю хірургічно очистити та дренувати. Внутрішньоочеревинний абсцес слід очистити під час лапаротомії.
Профілактика
Профілактика омфаліту – це, перш за все, правильний догляд за пуповиною новонародженого. Сьогодні це поняття включає якомога менше втручання з боку персоналу та батьків, а також необхідність постійного сухого та чистого пупка. Тому після виписки додому не потрібно нічим змащувати пупок, а просто купати дитину в чистій кип'яченій воді, не розтираючи місце загоєння пупка. Важлива профілактика ускладнень, тому, якщо з'являються будь-які виділення з пупка або на цьому тлі погіршується загальний стан дитини, необхідно звернутися до лікаря.
Прогноз
Прогноз при омфаліті загалом сприятливий, але ускладнення, якщо їх вчасно не лікувати, можуть призвести до смертності до 7-15%. У 4% новонароджених з локалізованою формою омфаліту розвивається клінічна картина сепсису. Смертність, незважаючи на успіхи сучасної медицини, залишається високою, досягаючи 30-40% у доношених дітей, 50% і більше у недоношених. Такий прогноз ще раз доводить високу необхідність своєчасної діагностики омфаліту.
Омфаліт – це патологія, яку можна побачити, тому, незважаючи на швидке поширення запалення при омфаліті, його діагноз повинен ставитися навіть матерям на основі візуальної оцінки пупка. Несвоєчасна діагностика та лікування омфаліту призводить до інвалідності або смерті дітей. Тому профілактика, своєчасна діагностика, ефективне лікування мають не лише медичне, а й соціальне значення.


 [
[