
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Туберкульоз лімфатичних вузлів: діагностика, лікування
Медичний експерт статті
Останній перегляд: 12.07.2025
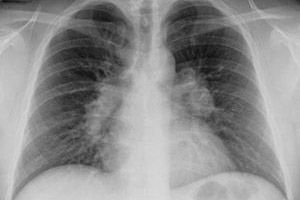
Сьогодні туберкульоз лімфатичних вузлів вважається однією з найпоширеніших форм позалегеневого туберкульозу, який може розвинутися внаслідок первинної туберкульозної інфекції.
А локалізація патологічного пошкодження в тканині лімфатичних вузлів – гранулематозне запалення – пояснюється лімфогенним шляхом.
І поширення цієї інфекції в організмі.
Оскільки лімфатичні вузли (nodus lymphaticus) є периферичною частиною розгалуженої лімфатичної системи, використовується визначення туберкульозу периферичних лімфатичних вузлів, туберкульозна периферична лімфаденопатія; також можна зустріти назву «периферичний туберкульозний лімфаденіт». Хоча характер ураження лімфоїдної тканини при лімфаденіті має інший патогенез і перебіг, а саме захворювання, згідно з МКХ-10, належить до інфекцій шкіри та підшкірної клітковини (L04). У той час як усі форми туберкульозу – і туберкульоз лімфатичних вузлів – відносяться до класу інфекційних захворювань (A15-A19).
Епідеміологія
Статистика, представлена в останньому Глобальному звіті ВООЗ про туберкульоз, дозволяє нам оцінити стан епідемії цієї інфекції. У 2015 році у світі було зареєстровано 10,4 мільйона нових випадків туберкульозу. З них 56% (5,9 мільйона) становили чоловіки; 34% (3,5 мільйона) – жінки та 10% (1 мільйон) – діти. ВІЛ-позитивні люди становили 11% (1,2 мільйона) випадків виявленого туберкульозу.
Кількість смертей у 2015 році оцінюється в 1,4 мільйона, що на 22% менше порівняно з 2000 роком.
Туберкульоз лімфатичних вузлів, як основна форма позалегеневого туберкульозу, становить до 5% випадків у європейських країнах, близько 10% у Північній Америці; в ендемічних країнах півострова Індокитай та Південної Африки цей показник становить 15-20% усіх випадків туберкульозу (більше половини припадає на хворих на СНІД).
У ВІЛ-інфікованих осіб позалегеневий туберкульоз розвивається у 68% випадків, причому 45-60% з них – це туберкульоз периферичних лімфатичних вузлів різної локалізації.
Причини туберкульозу лімфатичних вузлів
Причинами туберкульозу лімфатичних вузлів є проникнення в організм мікобактерії туберкульозу (Mycobacterium tuberculosis) або палички Коха, яка належить до класу актинобактерій.
Як передається туберкульоз лімфатичних вузлів? Ця бактерія, нездатна самостійно пересуватися, але здатна витримувати спеку, мороз і брак вологи, найчастіше передається від хворої людини до здорової через кашель або чхання, і цей шлях зараження – повітряно-крапельний (аерогенний) – є основним. Потрапляючи в легені, бактерії осідають на епітелії нижніх дихальних шляхів, а потім поглинаються альвеолярними макрофагами (фагоцитарними клітинами) легеневої тканини. Коли макрофаги не в змозі перетравити (лізувати) бактерії, розвивається легенева форма захворювання, яка також може включати туберкульоз периферичних лімфатичних вузлів, оскільки інфекційний агент потрапляє в лімфу через міжклітинну рідину та осідає в лімфоїдній тканині лімфатичних вузлів, які виконують функцію фільтра для лімфатичної рідини.
Фтизіатри також вважають, що заразитися туберкульозом можна через їжу (яка була забруднена M. tuberculosis), наприклад, туберкульоз брижових лімфатичних вузлів може розвинутися від вживання непастеризованого молока.
Крім того, інфекція передається контактним шляхом, або ж її можна отримати в утробі матері, яка є носієм цієї бактерії.
Фактори ризику
Патогенез
Туберкульоз периферичних лімфатичних вузлів є первинним туберкульозом, оскільки лімфатичні вузли є першими провідниками міграції імунних клітин для впровадження Mycobacterium tuberculosis.
Вивчаючи патогенез ураження лімфатичних вузлів мікобактеріями туберкульозу, дослідники виявили, що макрофаги в стромі лімфатичних вузлів поглинають палички Коха під час хемотаксису, переміщуючи їх у свою цитоплазму (разом з частиною власної плазматичної мембрани).
Після цього в лімфоїдній тканині утворюються фагосоми (з поглиненими мікобактеріями), а з них – після злиття з лізосомами (які містять травні перекисні ферменти) – формуються фаголізосоми.
Однак, порівняно з більшістю патогенних мікроорганізмів, M. tuberculosis мають унікальні фактори вірулентності: вони демонструють підвищену стійкість до фагоцитозу, тобто руйнівної дії лізосомальних ферментів, що зумовлено особливостями клітинної мембрани (що містить ліпідні компоненти), а також комплексом альфа-, метокси- та кето-міколевих кислот.
Крім того, M. tuberculosis: має ген UreC, який запобігає підвищенню рівня кислотності у фагосомах; блокує молекули ендосомних аутоантигенів; продукує дитерпеновий ізотуберкулозинол (isoTb), який запобігає дозріванню фагосом.
Більше того, туберкульозні бактерії не тільки виживають всередині фаголізосом, але й продовжують розмножуватися шляхом реплікації, харчуючись холестерином, який входить до складу клітинних мембран. Таким чином, завдяки своєму імуномодулюючому ефекту, туберкульозні бактерії зберігають свою життєздатність, що призводить до розвитку латентної туберкульозної інфекції.
З іншого боку, активація цитокінів (Т-лімфоцитів) та моноцитів, що беруть участь в імунній відповіді, сприяє утворенню специфічних фагоцитарних гранульом, які формуються з малорухомих гістіоцитів (трансформованих макрофагів). А гранулотоматозні ураження лімфатичних вузлів (часто з казеозним некрозом) є основним патогенетичним фактором туберкульозу периферичних лімфатичних вузлів.
До речі, рецидив туберкульозу лімфатичних вузлів найчастіше пов'язаний з активацією так званих L-форм туберкульозних мікобактерій, які з'являються під впливом антибактеріальних препаратів (що використовуються при лікуванні всіх форм туберкульозу) та здатні тривалий час існувати в клітинах організму.
Симптоми туберкульозу лімфатичних вузлів
Згідно з клінічними спостереженнями, симптоми туберкульозу лімфатичних вузлів проявляються не одразу, оскільки захворювання повільно прогресує (від 3 тижнів до 8 місяців).
Перші ознаки туберкульозу шийних лімфатичних вузлів неспецифічні та проявляються як безболісний набряк та деяке ущільнення. Уражений вузол стає чітко видимим (досягає розміру до 1-3 см), еластичним та рухомим, але не викликає болю при натисканні. Однак під час огляду 10-35% пацієнтів відчувають біль. У 85% випадків ураження одностороннє.
З часом клінічна картина доповнюється блідістю шкіри; підвищенням температури та ознобом; гіпергідрозом (сильним потовиділенням); втратою апетиту та втратою ваги; нездужанням та швидкою стомлюваністю. У міру прогресування ураження (при казеозному некрозі) шкіра в області лімфатичних вузлів набуває жовтого або коричневого відтінку. Аналізи крові показують прискорену ШОЕ, підвищення рівня лімфоцитів та білків плазми, а також незначне зниження гемоглобіну.
При туберкульозі внутрішньогрудних лімфатичних вузлів переважають симптоми, спричинені інтоксикацією (слабкість, поганий апетит, пітливість під час сну, лихоманка), а скарги на біль у грудях та кашель з'являються при тиску збільшених лімфатичних вузлів на бронхи. У дітей фтизіатри відзначають розширення периферичної венозної мережі на передній грудній стінці (симптом Відергоффера вказує на здавлення непарної вени); біль при натисканні на III-VI) грудні хребці (свідчить про явні запальні зміни в задньому середостінні).
Читайте також – Симптоми туберкульозу внутрішньогрудних лімфатичних вузлів
Окрім лихоманки, нічної пітливості та слабкості, симптоми мезентеріального туберкульозу включають нудоту, блювання, біль у животі (внизу праворуч), здуття живота, запор або діарею. За словами експертів, клінічно гострий мезентеріальний туберкульоз проявляється як гострий апендицит або гострий гастроентерит.
Симптоми туберкульозу внутрішньочеревних лімфатичних вузлів також включають лихоманку, втрату ваги та біль при дотику до ураженого лімфатичного вузла. А оскільки вузол постійно зростає, він може проростати в сусідні структури, утворюючи спайки.
Стадії
Розрізняють чотири стадії розвитку туберкульозної периферичної лімфаденопатії.
Перша стадія починається з моменту заселення M. tuberculosis у капсулі лімфатичного вузла до моменту формування гранульоматозного вогнища в лімфоїдній тканині. У міру зростання гранульома займає значну частину фіброзної капсули вузла, що призводить до збільшення вузла та патологічної зміни структури його тканин. Цю стадію зазвичай називають проліферативною.
На другій стадії стінки капсули гранульоми стають товщими (через дистрофічне перетворення білків позаклітинного матриксу в гіалінові), а в її центрі утворюється некротична зона. Сирнистий вигляд мертвої клітинної маси визначив назву цієї стадії туберкульозу лімфатичних вузлів – казеозний; на цій стадії патологічний процес може супроводжуватися кальцифікацією некротичних мас у гранульомі.
Під час 3-ї, абсцедуючої стадії відбувається міомаляція (розм'якшення) вмісту гранульоми, перетворюючи його на щось схоже на гній (лікарі називають це «холодним абсцесом»). А 4-та стадія спостерігається при поверхнево розташованих великих гранульомах, які проривають стоншену шкіру, і потім гній виходить через норицю, а на його місці утворюється рана.
Форми
У клінічній фтизіатрії види туберкульозу лімфатичних вузлів розрізняють за їх розташуванням.
Туберкульоз шийних лімфатичних вузлів може вражати передні та задні підщелепні, завушні та яремні лімфатичні вузли, вузли Вірхова (у надключичній ямці), паратрахеальні лімфатичні вузли (на передній поверхні шиї).
Туберкульоз внутрішньогрудних лімфатичних вузлів – тім’яних та вісцеральних – поширюється на вузли, локалізовані в легенях та вздовж бронхів (бронхолегеневі) та на стику трахеї та бронхів (трахеобронхіальні). Сюди також входить група лімфатичних вузлів заднього середостіння (розташованих поблизу грудної аорти) та середостінні лімфатичні вузли вздовж стравоходу. Фахівці відзначають частіше ураження бронхолегеневих кореневих лімфатичних вузлів M. tuberculosis. І хоча інфекція не поширюється безпосередньо на легеневу тканину, вони зазнають значних змін через утворення інфільтратів. Діагноз може включати туберкульозний бронхоаденіт.
Така локалізація позалегеневої туберкульозної інфекції становить до двох третин усіх випадків, а якщо у дітей розвивається туберкульоз лімфатичних вузлів, то 95% припадає на цей тип захворювання. Більш детальна інформація у статті - Туберкульоз внутрішньогрудних лімфатичних вузлів у дітей
Туберкульоз внутрішньочеревних лімфатичних вузлів (внутрішньочеревний туберкульозний лімфаденіт) включає туберкульоз брижових лімфатичних вузлів (внутрішньоочеревинних або мезентеріальних, частіше це ілеоцекальні лімфатичні вузли) та туберкульоз ретроперитонеальних (заочеревинних) вузлів, які розташовані в ділянці селезінки, ворітної та нижньої порожнистої вени тощо. Так звана брижова лімфаденопатія (або туберкульозний брижовий лімфаденіт) у більшості випадків виникає при туберкульозних ураженнях шлунка або тонкої кишки (тобто є вторинною формою); її поширеність не перевищує 0,05% і здебільшого виявляється в дитячому та підлітковому віці.
Ускладнення і наслідки
Патологічні зміни легеневої тканини відзначаються як основні наслідки та ускладнення туберкульозу внутрішньогрудних лімфатичних вузлів. Найчастішими ускладненнями є ендобронхіт (іноді з обструкцією та ателектазом сегмента або частки легені, що призводить до дихальної недостатності) та міждолевий плеврит. Також існує ризик перфорації казеозного вузла та виходу його вмісту в просвіти бронхіального дерева, що загрожує вторинним інфікуванням перикардіальних лімфатичних вузлів.
При туберкульозі внутрішньочеревних лімфатичних вузлів ускладнення можуть включати утворення виразок, кишкову непрохідність або часткову кишкову непрохідність, варикозне розширення вен черевної порожнини, асцит, туберкульозний перитоніт тощо.
Діагностика туберкульозу лімфатичних вузлів
Сьогодні діагностика туберкульозу лімфатичних вузлів, крім анамнезу та огляду, включає аналізи крові: клінічний та біохімічний (включаючи рівень Т-лімфоцитів).
Обов’язковою є внутрішньошкірна туберкулінова проба (проба Манту). Детальніше у публікації – Туберкульоз: виявлення Mycobacterium tuberculosis
Інструментальна діагностика включає рентгенографію, ультразвукове дослідження, КТ, а в деяких випадках і МРТ. Ексцизійна біопсія запаленого лімфатичного вузла використовується для подальшого гістоморфологічного дослідження його вмісту. У разі глибоко розташованих уражених лімфатичних вузлів методом вибору може бути ендоскопічне ультразвукове дослідження з біопсією.
Туберкульозні ураження брижових лімфатичних вузлів, навіть при рентгенологічному дослідженні, дуже схожі на камені в нирках або жовчному міхурі, і часто потрібна уро- або холангіографія. А у разі особливо великих гранулотоматозних уражень лімфатичних вузлів у брижі (до 8-10 см у діаметрі) може знадобитися лапаротомія.
Враховуючи високу вірулентність M. tuberculosis, роль диференціальної діагностики цього захворювання важко переоцінити. Наприклад, слід виключити лімфаденопатію шиї (лімфаденіт), спричинену атиповими мікобактеріями (Mycobacterium scrofulaceum) та іншими збудниками (Streptococcus pyogenes, Staphylococcus aureu тощо).
Які аналізи необхідні?
Диференціальна діагностика
Диференціальна діагностика туберкульозу, локалізованого у внутрішньогрудних лімфатичних вузлах, покликана відрізнити його від гіперплазії лімфатичних вузлів, лімфогранулематозу, лімфолейкозу, проявів раку легень, метастазів карциноми, пухлин та кіст вилочкової залози або бронхів, тератоми, саркоїдозу тощо.
Туберкульоз внутрішньочеревних лімфатичних вузлів може імітувати низку інших захворювань черевної порожнини, таких як рак підшлункової залози, метастази у вузли та лімфома. Лікарям може бути важко диференціювати туберкульоз брижових лімфатичних вузлів від хронічного апендициту, раку ілеоцекальних лімфатичних вузлів та лімфоми Беркітта.
Туберкульоз лімфатичних вузлів внутрішньочеревної локалізації може виглядати як кіста або злоякісне новоутворення підшлункової залози, що створює серйозні діагностичні проблеми.
До кого звернутись?
Лікування туберкульозу лімфатичних вузлів
Слід одразу зазначити, що лікування туберкульозу лімфатичних вузлів може бути медикаментозним або хірургічним. Лікарі стверджують, що ніякі компреси при туберкульозі лімфатичних вузлів не допоможуть, і рекомендують приймати вітаміни (вони будуть корисними).
До препаратів першої лінії проти туберкульозу, що використовуються в комбінованій терапії цього захворювання, належать такі препарати:
Ізоніазид (Ісонізид, Тубазид, Динакрин, Піразидин, Евтизон та інші торгові назви) вводять внутрішньом'язово або внутрішньовенно, а таблетки (100, 200 та 300 мг) приймають перорально з розрахунку 5-15 мг на кілограм маси тіла на добу (у три прийоми протягом дня). Тривалість курсу лікування визначає лікар. Можуть виникнути побічні ефекти у вигляді головного болю, нудоти та блювоти, кропив'янки, безсоння, погіршення функції печінки, болю по ходу периферичних нервів та парестезії. Цей препарат не призначають при епілепсії, проблемах з печінкою та щитовидною залозою, атеросклерозі, бронхіальній астмі, аутоімунних захворюваннях шкіри.
Антибіотик Рифампіцин (Рифампін, Рифорал, Ріпамізин, Бенемецин, Тубоцин) призначається по 450 мг один раз на день (за годину до їди). Побічні ефекти включають диспепсію, порушення функції підшлункової залози та печінки, зниження кількості лейкоцитів у крові. А список протипоказань включає патології нирок, вагітність та ранній дитячий вік.
Протитуберкульозний препарат Парааміносаліцилат натрію (ПАС-натрієва сіль) у формі порошку для приготування розчину зазвичай приймають по два пакетики на день (не більше 12 г), розчиняючи порошок у теплій воді (півсклянки на разовий прийом). Цей препарат протипоказаний при запаленні нирок, гепатиті та цирозі печінки, виразкових захворюваннях шлунково-кишкового тракту (небажано приймати його при проблемах зі щитовидною залозою); а до його побічних ефектів належать втрата апетиту, нудота та блювання, біль у животі, спазм бронхів, біль у суглобах.
Бензамідосаліцилат кальцію (Бепаск) у формі порошку або таблеток використовується таким самим чином.
Хірургічне лікування
Хірургічне лікування туберкульозу лімфатичних вузлів передбачає видалення вмісту гранулематозного утворення в лімфатичному вузлі після його розтину з подальшою дезінфекцією та (за необхідності) дренуванням.
Західні фтизіатри використовують такий хірургічний метод, як видалення туберкульозних лімфатичних вузлів, але лише у виняткових випадках та у доступних місцях. Також уражені вузли на шиї можна видалити або повторною аспірацією, або кюретажем (вишкрібанням).
Однак, як показує досвід, видалення слід розглядати як доповнення до антибіотикотерапії. Наприклад, видалення привушного лімфатичного вузла, ураженого мікобактеріями туберкульозу, досить часто призводить до рецидиву туберкульозу лімфатичних вузлів, а також провокує поширення інфекції на інші органи. Крім того, при видаленні шийних лімфатичних вузлів існує ризик пошкодження лицевого нерва.
Тож найефективнішим методом лікування вважається традиційне лікування антибіотиками – протягом двох-трьох місяців.
Профілактика
Основна профілактика – вакцинація БЦЖ. Всі подробиці читайте у статті – Санітарна та соціальна профілактика туберкульозу


 [
[