
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Синдром Поланда
Медичний експерт статті
Останній перегляд: 04.07.2025
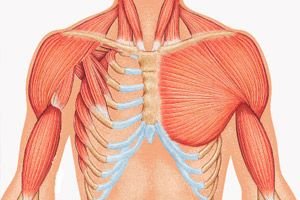
Рідкісна аномалія внутрішньоутробного формування будови тіла, яка переважно полягає в гіпоплазії грудинної та реберної частини великого грудного м'яза або його повній відсутності. Носить ім'я англійського хірурга, який описав екземпляр з реберно-м'язовим дефектом, на який він натрапив, працюючи за сумісництвом у морзі, ще будучи студентом. А. Поланд не був першим; до нього окремі випадки вже привертали увагу у Франції та Німеччині на початку XIX століття, але саме його публікація поклала початок серйозному вивченню цієї вродженої патології. На порозі XX століття Дж. Томпсон опублікував повний опис цього захворювання. Відтоді у світовій медичній літературі описано близько 500 таких випадків.
Епідеміологія
Статистика захворюваності показує, що вроджені реберно-м'язові аномалії, виражені різним ступенем, зустрічаються в середньому у одного новонародженого з 30 тисяч або трохи більше дітей, народжених живими. Хлопчики народжуються з такими вадами розвитку частіше.
До 80% деформацій при синдромі Поланда є правосторонніми. Порушення виражені різною мірою, і немає відповідності між тяжкістю аномалій у формуванні грудної клітки та кисті.
Причини синдрому Поланда
Причини народження дітей з цією аномалією на сьогоднішній день залишаються гіпотетичними. Тип успадкування та ген, що передає цю патологію, не визначені, але є описи рідкісних сімейних історій із синдромом Поланда. Передбачається рецесивне успадкування. Вважається, що ймовірність передачі захворювання від хворого батька до їхніх дітей становить приблизно 50%. Більшість випадків є поодинокими. Факторами ризику народження дітей з цією аномалією є зовнішній та внутрішній тератогенний вплив на ембріон у період закладки та розвитку органів і систем. Існує кілька гіпотез, що пояснюють етіологію та патогенез цього реберно-м'язового дефекту, але жодна з них не отримала повного підтвердження. Найбільш імовірним припущенням є те, що якийсь несприятливий фактор провокує недостатність кровопостачання ембріона на шостому тижні вагітності, коли формується підключична артерія. Це спричиняє її недорозвинення (звуження просвіту) та недостатнє кровопостачання, що призводить до локальної гіпоплазії м'яких тканин та кісток. Ступінь ураження визначається ступенем пошкодження артерії та/або її гілок.
До причин також належать порушення міграції клітин грудних реберно-м'язових тканин ембріона або їх внутрішньоутробна травма. Однак жодна з цих гіпотез на сьогоднішній день не має достатніх достовірних доказів.
Симптоми синдрому Поланда
Перші ознаки цієї вродженої аномалії візуально помітні вже в немовлячому віці за характерним виглядом грудного м'яза та пахвової западини. А за наявності гіпоплазії кисті – з народження.
Симптомокомплекс синдрому виглядає наступним чином:
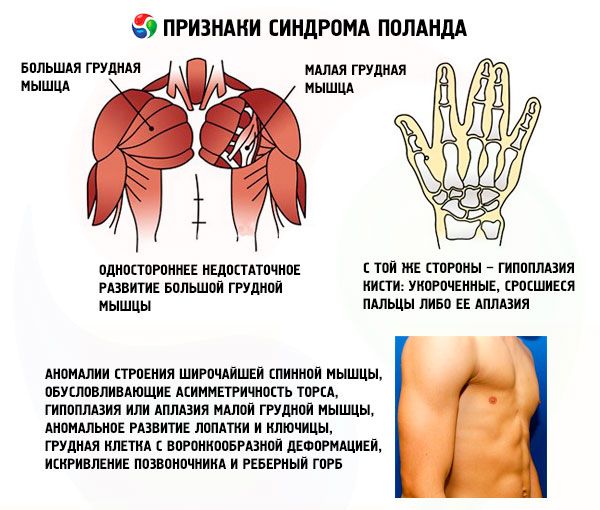
- односторонній недостатній розвиток великого грудного м'яза або його фрагментів, найчастіше грудинного та реберного;
- з того ж боку – гіпоплазія кисті: вкорочені, зрощені пальці або її аплазія; недостатній розвиток молочної залози або її відсутність, ателія; витончення підшкірного жирового шару; відсутність пахвового волосся; аномалії будови хрящової/кісткової реберної тканини або їх повна відсутність (зазвичай III та IV).
Наявність усіх ознак, описаних у другій частині, не є обов'язковою; їх можна поєднувати з першою різноманітними способами.
Окрім перерахованих, можуть виникати надзвичайно рідкісні аномалії в будові найширшого м'яза спини, що викликають асиметрію тулуба, гіпоплазію або аплазію малого грудного м'яза, аномальний розвиток лопатки та ключиці, лійкоподібну грудну клітку, викривлення хребта та реберний горб.
При лівій дефектній стороні часто спостерігається транспозиція внутрішніх органів, зокрема, серце зміщене праворуч. При нормальному розташуванні серця в поєднанні з відсутністю ребер воно практично незахищене, а його скорочення помітне під шкірою.
Синдром Поланда у дітей зазвичай помітний з народження, але в деяких випадках незначні дефекти не виявляються приблизно до трьох років.
За локалізацією дефекти структурних елементів грудної клітки поділяються на деформації передньої, задньої та бічних стінок.
Синдром Поланда у дівчаток у період статевого дозрівання, навіть у найлегшій формі, дає про себе знати тим, що груди на дефектній стороні не формуються або відстають у розвитку та розташовані помітно вище, ніж на нормальній стороні. У легких випадках захворювання у хлопчиків синдром іноді виявляється досить пізно, в підлітковому віці, коли «накачати» м’яз на дефектній стороні не вдається.
Синдром Поланда у жінок не впливає на гормональний рівень або здатність до зачаття дитини.
У більшості випадків синдром Поланда є косметичним дефектом: найчастіше грудний м'яз деформований або відсутній, дефект грудної клітки відсутній, а кисть повністю функціональна. Рухові функції верхньої кінцівки збережені, і ніщо не заважає таким пацієнтам інтенсивно займатися спортом.
Однак існують й інші, більш травматичні види цієї патології. Наслідки та ускладнення таких випадків дещо серйозніші. Залежно від тяжкості деформацій у пацієнта можуть розвинутися дихальні та гемодинамічні порушення. У випадках повної відсутності реберно-хондрального каркаса зазвичай виявляється легенева грижа, а порушення дихання проявляються з народження.
У рідкісніших випадках лівобічних патологій у поєднанні з відсутністю ребер при нормальному розташування органів серце розташоване безпосередньо під шкірою. Життю такого пацієнта постійно загрожує небезпека, пов'язана з можливою травмою та зупинкою серця.
Дитина з вираженим дефектом грудної клітки зазвичай має проблеми з гемодинамікою через зниження систолічного та підвищення діастолічного артеріального тиску в поєднанні з підвищенням венозного тиску. Для таких дітей характерні підвищена стомлюваність, астенічний синдром, вони можуть відставати від однолітків у фізичному розвитку.
Прояви синдрому Поланда також стосуються структури підключичної артерії та/або її гілок, що створює умови для порушення артеріального кровотоку на стороні дефекту.
Спостерігаються деякі анатомічні аномалії будови та розміщення життєво важливих внутрішніх органів. Ступінь їх вираженості може значно ускладнити стан пацієнта. Це відхилення серця від нормального положення в ту чи іншу сторону аж до транспозиції, розширення його меж або обертання за годинниковою стрілкою, гіпоплазія легені та нирки на дефектному боці.
Стадії
При цьому захворюванні можна виділити чотири стадії формування грудної клітки.
Перший типовий для більшості відомих випадків, коли аномально розвинені лише м’які тканини, а форма грудної клітки та будова хрящової та кісткової частин ребер є нормальними.
Другий – коли деформації зачіпають грудну клітку: дефектна сторона зі збереженими кістковими та хрящовими частинами ребер дещо вдавлена в ділянці реберних хрящів, грудина повернута наполовину вбік, а на протилежному боці часто спостерігається виступаюча (кілеподібна) частина грудної клітки.
На третій стадії структура кісткової частини ребер збережена, але хрящова частина недорозвинена, грудна клітка асиметрична, грудина скошена в бік деформації, але грубих аномалій не виявляється.
Четверта стадія характеризується відсутністю хрящової та кісткової частини ребер від одного до чотирьох (від III до VI). На дефектному боці, на місці відсутніх ребер, є заглиблення, грудина помітно повернута.
Однак, на будь-якому етапі формування елементів структури грудної клітки стан організму дитини може бути нормальним (компенсованим), з періодичними покращеннями (субкомпенсованим) та зі зростаючим погіршенням функціонування внутрішніх органів та кісткової системи (декомпенсованим). Це залежить від індивідуальних особливостей організму, темпів розвитку, супутніх захворювань та способу життя.
Діагностика синдрому Поланда
Вроджена реберно-м'язова патологія визначається візуально, лікар пальпує пацієнта та призначає рентген. Цього зазвичай достатньо, щоб виявити ступінь та тип ураження грудної клітки. Більш точну картину захворювання може дати комп'ютерна томографія та магнітно-резонансна томографія.
Також призначається ультразвукове дослідження підключичної артерії для визначення її діаметра, ультразвукове дослідження головного мозку та інша інструментальна діагностика за показаннями.
Для оцінки супутніх анатомічних дефектів необхідні консультація кардіолога та проведення електрокардіографії, ультразвукового дослідження серця, велоергометрії, ехокардіографії та доплерографії магістральних судин.
У разі порушення дихання потрібна консультація пульмонолога, який може призначити дослідження функціонального стану легень, наприклад, спірографію.
Результати аналізів на це захворювання зазвичай знаходяться в межах норми, за умови відсутності супутніх патологій.
Ретельні діагностичні заходи дозволяють точно оцінити обсяг реконструктивних втручань.
Які аналізи необхідні?
Лікування синдрому Поланда
Ця патологія підлягає хірургічному лікуванню. Часто, за показаннями, вона починається в ранньому дитинстві. Іноді може знадобитися кілька хірургічних втручань, наприклад, при вираженому дефекті грудної клітки або реберній аплазії, для забезпечення збереження серця або нормалізації дихальної системи. Такі операції проводяться у відділеннях торакальної хірургії. Їхня мета – сформувати найкращий захист внутрішніх органів, забезпечити їх нормальне функціонування, усунути викривлення грудної клітки, відновити її та відтворити природне анатомічне співвідношення м’яких тканин.
Основним і найскладнішим етапом хірургічного лікування цього синдрому є усунення викривлення скелетних елементів грудної клітки та заміщення відсутніх ребер. Використовуються різні методи торакопластики. У разі правобічного розташування дефекту та відсутності, наприклад, III та IV ребер, проводиться розщеплення II та V. Дефіцит чотирьох ребер виправляється шляхом пересадки частини ребер, взятих зі здорової сторони грудної клітки пацієнта. У сучасній медичній практиці перевага надається титановим імплантатам для трансплантації тканин пацієнта.
У дітей дошкільного віку в ділянці дефекту ребер встановлюють щільну сітку, що захищає внутрішні органи та не порушує подальшого розвитку ребер, оскільки пластика ребер у дітей може призвести до вторинного викривлення елементів скелета грудної клітки, викликаного нерівномірним формуванням здорових та прооперованих ребер дитини.
Хірургічна корекція тяжкого викривлення грудини проводиться за допомогою клиноподібної стернотомії.
Якщо є недорозвинення кисті, хірургічну допомогу надають ортопеди-травматологи.
На першій стадії синдрому Поланда єдиною метою хірургічного втручання є усунення косметичного дефекту. Якщо є дефект м'язів грудної клітки, нормальне анатомічне співвідношення відновлюється або за допомогою м'язової тканини пацієнта (для цієї мети можна використовувати частину переднього зубчастого м'яза або прямого м'яза живота), або за допомогою силіконового протеза. Для чоловіків більш бажаними є індивідуальні силіконові протези, оскільки трансплантація м'язів не забезпечує повноцінного косметичного ефекту і замість одного м'язового дефекту з'являється два. Однак вибір хірургічного методу завжди визначається залежно від конкретного випадку.
У жінок найширший м'яз спини переміщують ззаду вперед, одночасно створюючи м'язовий каркас і шар. Після загоєння проводиться реконструктивна мамопластика.
Ці операції вважаються чистими, медикаментозна профілактика призначається індивідуально з урахуванням обсягу операції, наявності імплантів, переносимості препаратів, віку та супутніх захворювань пацієнта. Мінімальний обсяг медикаментозної профілактики включає передопераційну антибіотикотерапію (призначається за годину до початку операції та закінчується не пізніше ніж через день-два), знеболення та седацію, відновлення функції кишечника та дренування плевральної порожнини (якщо проводиться торакопластика). Найчастіше в профілактиці бактеріальних ускладнень використовуються цефалоспоринові антибіотики другого та третього поколінь.
Цефуроксим – це β-лактамний бактерицид широкого спектру дії, механізм дії якого полягає в перериванні синтезу клітинної мембрани бактерій. Він є антагоністом грампозитивних та грамнегативних штамів бактерій, включаючи стійкі до синтетичних пеніцилінів – ампіциліну та амоксициліну. Після внутрішньом’язового введення 0,75 г препарату максимальний рівень у сироватці крові спостерігається не більше ніж через годину, внутрішньовенного – через 15 хвилин. Необхідні концентрації підтримуються більше п’яти та восьми годин відповідно та реєструються в кісткових та м’яких тканинах, шкірі. Повністю виводиться протягом 24 годин. Протипоказаний при сенсибілізації до інших цефалоспоринів, а також з обережністю при алергії на засоби пеніцилінового типу.
У разі алергії на цефалоспорини може бути призначений ванкоміцин. Цей препарат застосовується лише внутрішньовенно крапельно протягом години (0,5 г через шість годин або 1 г через дванадцять). Для пацієнтів з порушенням функції нирок дозу коригують.
Перед призначенням антибіотика зазвичай проводять тест на чутливість, щоб уникнути ускладнення операції. Побічними ефектами, крім алергічних реакцій, можна знехтувати за допомогою короткочасної профілактики.
У першу добу після хірургічного втручання знеболення забезпечують наркотичні анальгетики. Наприклад, Промедол – опіоїдний знеболювальний засіб, який значно підвищує больовий поріг, пригнічує реакції на подразники, заспокоює та прискорює процес засинання. Його використовують у вигляді ін’єкцій, підшкірних та внутрішньом’язових. Найвища доза – 160 мг на добу. Організм зрідка реагує на введення цього препарату нудотою, запамороченням та розвитком ейфорії.
На другий день після операції наркотичний препарат чергують з ненаркотичним, потім Промедол призначають тільки перед сном.
У післяопераційному періоді, до початку спонтанної дефекації, пацієнтам ставлять гіпертонічні клізми, виключають вживання солодощів та газованої води, призначають Прозерин, який стимулює секреторну функцію залоз шлунково-кишкового тракту, а також потових і бронхіальних залоз, тонізує гладку мускулатуру кишечника та сечового міхура, а також скелетні м'язи. Протипоказаний при сенсибілізації, тиреотоксикозі, тяжких патологіях серцево-судинної системи. Приймають внутрішньо за півгодини до їди, добову дозу (не більше 50 мг) ділять на два або три прийоми.
Також призначаються ліки, що покращують кровообіг у тканинах та їх постачання киснем: Рибоксин, Солкосерил, Актовегін – покращення обмінних процесів, мікроциркуляції крові та загоєння післяопераційних ран.
Для моніторингу плевральних порожнин у ранньому післяопераційному періоді використовується ультразвукове дослідження з метою проведення плеврального дренування, якщо там виявлено кров і транссудат.
Після операції з пересадки ребер пацієнт спостерігається в лікарні близько 14 днів, період відновлення триває кілька місяців. Після операції рекомендується обмежити фізичну активність та уникати поштовхів і ударів у область хірургічного втручання протягом року.
Пластика м’язів – менш травматична операція; пацієнта зазвичай виписують через два-три дні; фізичну активність необхідно обмежити протягом місяця.
Реабілітаційні заходи повинні сприяти швидкій детоксикації організму та нормалізації обмінних процесів, покращенню мікроциркуляції крові та відновленню тканин у зоні операції. Пацієнтам призначають вітаміни (С, А, Е, групи В, D3, кальцій, цинк), що сприяють загоєнню шкіри, м’яких тканин і кісток, зміцненню імунної системи та покращенню загального стану організму. У стаціонарі вітаміни вводяться внутрішньом’язово та перорально; при виписці лікар може рекомендувати прийом вітамінно-мінеральних комплексів.
Після хірургічного лікування системи кровообігу та дихання добре адаптуються до медикаментозного сну. З першого по десятий день лікування пацієнтам рекомендуються дихальні вправи, масаж та лікувальна фізкультура.
У реабілітаційний період призначається фізіотерапевтичне лікування, спрямоване на підвищення тонусу скелетних та дихальних м'язів, розвиток правильної постави та ходьби: електрофорез, електро- та магнітотерапія, теплові процедури лікування (лікувальні грязі, парафін, озокерит), гідротерапія (плавання, гідромасаж, перлинні ванни).
Альтернативне лікування
Народна медицина може допомогти в підготовці до операції та стимулювати відновлювальні процеси в організмі, насичуючи його натуральними, а не синтетичними вітамінами.
Корисно вживати вітамінно-мінеральні суміші, що зміцнюють імунну систему, покращують кровообіг і прискорюють загоєння післяопераційних ран.
- Подрібніть будь-яким способом 500 г журавлини, склянку очищених волоських горіхів, чотири великих яблука із зеленою шкіркою, видаливши серцевину. Додайте півсклянки води та 500 г цукру, поставте на слабкий вогонь. Кип'ятіть, регулярно помішуючи. Зберігайте в банці з кришкою. Приймайте кілька разів на день по столовій ложці.
- Подрібніть будь-яким способом рівні за вагою частини сушених абрикосів, родзинок, волоських горіхів, лимонів, видаливши кісточки, але разом зі шкіркою. Влийте мед у такій же кількості, добре перемішайте. Зберігайте в холодильнику у скляній банці з кришкою. Вранці, за 30 хвилин до їди, з'їжте столову ложку цієї суміші.
Добре пити свіжоприготовані соки з доступних овочів та фруктів (взимку – морквяний, яблучний, цитрусовий), їх можна змішувати, наприклад, класичне поєднання – морква та яблуко. Курс сокотерапії триває три тижні, 1 тиждень – один раз на день вранці перед їжею по півсклянки, 2 тиждень – така ж кількість, але вранці та перед обідом, 3 тиждень – знову один раз на день по півсклянки. Курс можна повторити, але не раніше, ніж через десять днів.
Заварювати чай, як чорний, так і зелений, можна з висушеними шматочками цедри цитрусових.
Зміцнити імунітет та покращити кровообіг, особливо взимку та навесні, коли організму не вистачає вітамінів, можна за допомогою арсеналу лікувальних трав. Наступні трав’яні суміші п’ють замість чаю на сніданок після їжі.
- Змішайте подрібнене листя кропиви та лемонграсу (по 150 г) з 50 г шавлії. Заваріть чайну ложку трав'яної суміші в термосі 200 мл окропу. Процідіть через дві години, додайте чайну ложку меду.
- Приготуйте трав'яну суміш з подрібненої трави чистотілу, листя суниці та квіток ромашки. Заваріть столову ложку суміші окропом (250 мл), процідіть через 20 хвилин.
Настій із сушеної червоної горобини п'ють по півсклянки чотири рази на день: дві столові ложки ягід заварюють у ½ літрі окропу, настоюють не менше чверті години, проціджують, можна додати мед.
Гомеопатія є консервативним методом лікування і навряд чи допоможе виправити вроджені деформації, але гомеопатичні препарати цілком здатні підготувати до операції або активувати процес відновлення. Arsenicum album, Arnica, Mancinella сприяють загоєнню ран, Calcarea fluorica та Calcarea phosphorica сприяють зрощенню кісток. Слід зазначити, що гомеопатичні препарати повинен призначати лікар-гомеопат.
Гомеопатичний препарат Траумель С можна використовувати в післяопераційному періоді, користуючись його високими відновлювальними якостями. Ефективність препарату зумовлена його здатністю активувати ланцюг реакцій імунної системи, стимулюючи клон Th3-лімфоцитів. В результаті нормалізується баланс про- та протизапальних цитокінів у місці операції, що сприяє усуненню набряку, болю, гіперемії. Відновлює порушену мікроциркуляцію крові та функції тканин.
Ін'єкції роблять внутрішньом'язово та внутрішньошкірно, під шкіру, методом біопунктури та гомеосиніатрії. Добова доза для пацієнтів віком від шести років становить 2,2 мл, для дітей віком до шести років – не більше 0,55 мл. У важких випадках дорослим можна давати дві ампули протягом дня.
При покращенні стану переходять на таблетовану форму препарату (сублінгвально): пацієнтам з трьох років можна призначати по одній таблетці тричі, 0-2 роки – по пів таблетки тричі. Для полегшення гострих станів таблетки розсмоктують з інтервалом у чверть години. Цю процедуру можна проводити протягом двох годин (не більше восьми разів).
Прогноз
Більшість випадків цього вродженого дефекту будови тіла зводяться до м’язового недорозвинення, яке не впливає на функціонування кінцівки та внутрішніх органів, фертильність у жінок і є усуненим косметичним дефектом. Навіть при більш складних комбінованих ураженнях своєчасне лікування гарантує пацієнтці можливість вести повноцінне життя.


 [
[