
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Діагностика остеоартрозу: радіоізотопна сцинтиграфія і термографія
Медичний експерт статті
Останній перегляд: 06.07.2025
Радіоізотопна сцинтиграфія суглобів проводиться з використанням остеотропних радіофармацевтичних препаратів (пірофосфат, фосфон, мічені 99mTc ). Ці препарати активно накопичуються в зонах активного метаболізму кісткової тканини та колагену. Особливо інтенсивно вони накопичуються в запалених тканинах суглобів, що відображається на сцинтиграмах суглобів.
Метод радіоізотопної сцинтиграфії використовується для ранньої діагностики артриту, виявлення субклінічних фаз ураження суглобів, диференціальної діагностики запальних та дегенеративних уражень.
Для ранньої діагностики патологічних змін у суглобах, виявлення реактивного запалення може бути використана скелетна сцинтиграфія з пірофосфатом, міченим 99mTc. Гіперфіксація з дифузним розподілом радіоізотопу відзначається за наявності реактивного синовіту. У гіповаскулярних ділянках кісткових епіфізів сцинтиграми в ішемічних зонах показують зменшення накопичення радіофармпрепарату, тоді як у ділянках підвищеного кровопостачання, що відповідає ділянкам ремоделювання кістки, його накопичення рівномірно підвищене. При порівнянні даних сцинтиграфії з результатами внутрішньокісткової флебографії та вимірювання внутрішньокісткового тиску було зазначено, що венозний застій та підвищений тиск у кістковомозковому каналі поєднуються з аномально високим поглинанням радіофармпрепарату. При цьому ступінь його поглинання прямо пропорційний стадії дегенеративно-дистрофічного процесу. Аналіз розподілу радіонуклідів при коксартрозі виявив підвищене накопичення міченої сполуки в ділянках підвищеного навантаження, переважно в стінках кіст та остеофітів, а також у ділянках формування нової кістки.
У широкому сенсі, термографія – це графічний запис теплового поля об'єктів, тобто їхнього поля інфрачервоного випромінювання, отриманий різними методами. Термограма – це фіксоване двовимірне зображення температурного поля частини або всього тіла об'єкта.
Термографія – це допоміжний діагностичний тест, який необхідно інтерпретувати в єдиному зв'язку з клінічними, лабораторними та анамнестичними даними, отриманими відповідно до діагностичного алгоритму. За даними Л. Г. Розенфельда та співавторів (1988), основними перевагами термографії є:
- Абсолютна безпека. Організм людини не піддається впливу радіації чи пошкоджень. Можливе проведення кількох досліджень одного й того ж об'єкта.
- Швидкість обстеження. Залежно від типу термографа, це займає від 1 до 4 хв. Час, необхідний для врівноваження температури шкіри пацієнта та навколишнього повітря (15 хв), можна значно скоротити, якщо термографічний кабінет відповідним чином обладнаний.
- Висока точність. Мінімальний зареєстрований градієнт температури між двома точками на відстані одного міліметра становить 0,1°C. Така точність дозволяє проводити попередню місцеву діагностику ураження.
- Можливість вибору послідовності безпечних дослідницьких процедур для вагітних жінок та дітей.
- Можливість одночасної оцінки функціонального стану кількох систем організму (за допомогою оглядової термографії).
Важливим моментом у точному виконанні термографії є правильне оснащення кабінету, а також підготовка пацієнта до обстеження. У кабінеті необхідно створити умови для стабілізації впливу факторів навколишнього середовища на термодіагностичне обладнання та пацієнта. Для цього двері та вікна закриваються щільними світлозахисними шторами. Можливі джерела ІЧ-випромінювання (батареї центрального опалення) екрануються. У кабінеті для обстеження рекомендується підтримувати температуру 22+1°C, оскільки при вищій температурі спостерігається зниження контрастності термограм, а при нижчій температурі у пацієнтів розвивається вазоконстрикція, що різко знижує інформативність методу. Відносна вологість повітря в кабінеті повинна бути в межах 40-70%. Швидкість потоку повітря в приміщенні не повинна перевищувати 0,15-0,2 м/с. Закрите приміщення, обладнане кондиціонером, відповідає цим вимогам.
При захворюваннях суглобів різної локалізації слід дотримуватися таких правил підготовки пацієнта до термографічного дослідження:
А. Верхні кінцівки:
- Руки мають бути чистими, зняти лак для нігтів.
- Протягом дня перед обстеженням не використовуйте креми, не приймайте фізіотерапію, вазодилататори або вазоконстриктори.
- Під час обстеження руки звільняють від одягу та кладуть на стіл-підставку.
Б. Нижні кінцівки:
- Ноги звільняють від будь-яких пов'язок або компресів і оголюють, щоб шкіра могла адаптуватися до кімнатної температури.
- Не приймайте жодних ліків та не проходьте фізіотерапевтичні процедури протягом дня перед обстеженням.
- Напередодні ввечері потрібно зробити ванночку для ніг, щоб видалити шкірне сало та відлущений епідерміс; зняти лак для нігтів.
- Пацієнта обстежують у положенні лежачи на спині, рідше – стоячи.
Дослідженню має передувати період температурної адаптації, який у дорослих становить 10-15 хвилин. З огляду на те, що температурні показники організму людини змінюються протягом доби кожні 3-4 години з коливаннями 0,2-0,4 °C, порівняльні (динамічні) дослідження рекомендується проводити одночасно. Також необхідно враховувати, що максимальна температура тіла у здорових людей відзначається о 15-16 годині.
Правильна інтерпретація термограм вимагає знань загальної фізіології, анатомії та спеціальних галузей медицини. У нормі у здорової людини є зони гіпер- та гіпотермії, спричинені низкою причин. Поява зон гіпертермії може бути викликана:
- посилений метаболізм у певному органі або тканині протягом певного періоду часу (наприклад, молочні залози під час лактації),
- «ефект порожнини» (ділянки орбіт, пупок, міжсіднична складка, пахвові, пахвинні ділянки, міжпальцеві проміжки, медіальні поверхні зведених разом нижніх кінцівок або щільно притиснутих до тіла верхніх кінцівок).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Топографічні особливості нормальних термограм
Спина та хребет на термограмах представлені однорідною термотопографією з незначною гіпертермією в середній частині поперекової області. Іноді спостерігається помірна гіпертермія міжлопаткового простору.
На термограмі спини можна виділити 4 постійні зони гіпертермії:
- у проекції остистих відростків, починаючи від рівня середньогрудного відділу хребта; ширина першої зони дещо більша в нижньому грудному та верхньому поперековому відділах порівняно з нижнім поперековим,
- в проекції міжсідничної складки,
- дві симетричні зони в проекції крижово-клубових суглобів (латерально та трохи вище міжсідничної складки),
- в проекції нирок (симетрично розташовані ділянки гіпертермії нерівномірної інтенсивності).
Попереково-крижовий радикулярний синдром призводить до зниження температури шкіри ноги в зоні іннервації цього корінця на 0,7-0,9 °C з одночасною легкою гіпертермією сегмента на рівні відповідних сполучних гілок симпатичного стовбура. Новокаїнова блокада ураженого корінця нормалізує температуру поверхні адекватного дерматома кінцівки та знижує температуру сегмента в попереково-крижовій ділянці на 0,2-0,3 °C. Через 10-12 хвилин після завершення новокаїнової або тримекаїнової блокади поперекових симпатичних вузлів температура шкіри стопи та гомілки відповідного боку підвищується на 0,7-0,9 °C, що триває 2-3 хвилини.
Середня температура шкіри в області спини та хребта становить 33,5-34,2 °C.
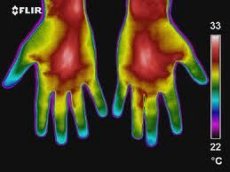
Верхні кінцівки
Термографічні зображення обох верхніх кінцівок характеризуються симетрією, хоча за даними Г. М. Фролова та співавторів (1979) відзначається незначна теплова асиметрія верхніх кінцівок, зумовлена переважним розвитком правої чи лівої кінцівки або різницею артеріального тиску.
Зони гіпертермії на термограмах верхніх кінцівок у нормі визначаються в області судинних пучків – внутрішня поверхня плеча, ліктьовий суглоб, передпліччя, пахвова область. Відносна гіпотермія характерна для зовнішньої поверхні плеча та передпліччя, пальців (порівняно з долонями). В області першого пальця кисті, міжпальцевих проміжках, вздовж великих вен на тилі кисті відзначається помірна гіпертермія. Середня температура шкіри в області верхніх кінцівок (крім пальців) становить 31,2-32,6°C, пальців – 27,2-28,6°C.
Нижні кінцівки
Термографічне зображення обох нижніх кінцівок також симетричне. У верхній та середній третинах гомілок визначаються зони вираженої гіпертермії, тоді як в області колінного суглоба, нижньої третини гомілки та стопи відзначаються ділянки гіпотермії.
Термограми тильної поверхні стоп демонструють неоднорідну картину з тенденцією до зниження гіпертермії зверху вниз – визначається зона гіпотермії в області пальців. На підошовній поверхні стоп інтенсивність гіпертермії більш виражена вздовж медіального краю, особливо в проекції склепіння стопи. Зони гіпотермії реєструються вздовж латерального краю та в області пальців.
На задній поверхні стегон визначається зона вираженої гіпотермії в проекції сідниць та зона гіпертермії у верхній третині стегон, підколінній ямці та верхній третині гомілок. Гомілки характеризуються тенденцією до зниження інтенсивності гіпертермії в дистальному напрямку. Зона гіпотермії визначається над ахілловим сухожиллям. Середнє значення температури шкіри нижніх кінцівок (крім пальців ніг) становить 32,1-32,4 °C, а для пальців ніг - 23,3-23,9 °C.
Аналіз та обробка термограм здійснюється за такими термографічними ознаками:
- виявлення теплової асиметрії,
- дослідження площі асиметричного перерізу (зони гіпо- або гіпертермії): розміри, ступінь однорідності, характеристики меж тощо,
- визначення градієнта температури та розрахунок його коефіцієнта, що виражає відношення різниці температур між точками до відстані між ними,
- визначення максимальної, мінімальної та середньої абсолютної температури симетричних ділянок,
- визначення термографічного індексу (ТІ), який є відношенням суми температур, що відповідають кожному ізотермічному полю, до загальної площі зони патологічної теплової асиметрії.
Зазвичай термографічний індекс коливається від 4,62 до 4,94, в середньому дорівнюючи 4,87.
За даними Н. К. Тернового та співавторів (1988), при остеоартрозі першої рентгенологічної стадії за Н. С. Косинською спостерігається теплова асиметрія суглобів, зона гіпотермії над ділянкою суглоба, що поступово переходить у зону гіпертермії над та під сегментами кінцівки. Градієнт температури в зоні гіпотермії становить 0,6+0,2 °C.
Термограми пацієнтів з остеоартрозом II-III стадії показують теплову асиметрію, зону гіпертермії над ураженим суглобом різного рельєфу та ступеня тяжкості, що свідчить про гіперваскуляризацію суглоба та асептичне запалення в синовіальній оболонці суглоба та параартикулярній тканині. Градієнт температури патологічно зміненого суглоба становить 1±0,2 °C.
У разі ефективного лікування термограма характеризується зменшенням температурної асиметрії, зменшенням інтенсивності гіпертермії, а градієнт температури падає до 0,4-0,8 °C.
В Українському ревматологічному центрі було проведено дослідження взаємозв'язку між даними дистанційної комп'ютерної термографії (РКТ), рентгенографії та ультразвукового дослідження колінних суглобів, уражених остеоартритом.
У дослідженні взяли участь 62 пацієнти з остеоартрозом колінного суглоба, що відповідав критеріям класифікації ACR (1986), з них 43 (69,4%) жінки та 19 (30,6%) чоловіки віком від 47 до 69 років (в середньому 57,4±6,2 роки), які хворіли від 1,5 до 12 років (в середньому 5,6±2,6 роки). Моноартикулярні ураження колінних суглобів виявлено у 44 (71%) пацієнтів, двосторонні – у 18 (29%), таким чином, загалом у пацієнтів основної групи було обстежено 80 колінних суглобів. Рентгенологічно 1 стадія за Келлгреном та Лоуренсом діагностована у 23 (28,8%), II – у 32 (40%), III – у 19 (23,8%) та IV – у 6 (7,4%) пацієнтів. Для порівняння було використано 54 рентгенограми колінних суглобів 27 осіб, які склали контрольну групу, в анамнезі яких не було даних про травматичні чи будь-які інші пошкодження колінних суглобів, а також судин, м’яких тканин, кісток та інших суглобів нижніх кінцівок. Серед 27 осіб контрольної групи було 18 (66,7%) жінок та 9 (33,3%) чоловіків віком від 31 до 53 років (в середньому 41,5 + 4,9 років).
Рентгенологічне дослідження колінних суглобів проводилося в передньо-задній проекції за стандартною методикою. Градація рентгенологічних критеріїв остеоартрозу від 0 до 3 ступенів (зменшення висоти суглобової щілини та остеофітоз) проводилася за допомогою Атласу градації остеоартрозу колінних суглобів Y. Nagaosa et al. (2000).
Під час проведення ДКТ за допомогою тепловізора «Веселка-1» ми використовували рекомендації Л. Г. Розенфельда (1988). На термограмі колінного суглоба було обрано дві симетричні ділянки розміром 35x35 мм, які відповідали медіальній та латеральній частинам тибіофеморального сегмента колінного суглоба (ТСКС), де визначалася середня температура. Для математичної обробки результатів ДКТ індекс градієнта температури визначався за формулою:
ATm = Tm - Trm та ATl = Tl - Trl,
Де AT – градієнт температури, Tm та Tl – температури ділянок у проекції медіальної та латеральної областей ТФКС, Trm та Trl – референтні значення температур ділянок у проекції медіальної та латеральної областей ТФКС, отримані під час обстеження здорових осіб контрольної групи.
Усім обстеженим особам було проведено ультразвукове дослідження колінних суглобів за допомогою апарату SONOLINE Omnia (Siemens) з лінійним датчиком 7,5L70 (частота 7,5 МГц) в режимі «орто» у стандартних положеннях. Оцінювався стан суглобових поверхонь кісток (включаючи наявність «розпушення» кортикального шару та його дефектів), суглобових щілин, навколосуглобових м’яких тканин, наявність випоту, зміни зв’язкового апарату та деякі інші параметри.
У пацієнтів основної групи також вивчали клінічні ознаки суглобового синдрому. Для цього використовували алгофункціональний індекс Лекена (LAI) тяжкості гонартрозу, який визначався характером больового синдрому (час виникнення, максимальна дистанція ходьби без болю), тривалістю ранкової скутості тощо. Тяжкість гонартрозу кодували в балах (1-4 - слабкий, 5-7 - помірний, 8-10 - сильний, 11-13 - значно сильний, більше 14 - сильний). Інтенсивність больового синдрому оцінювали за допомогою візуальної аналогової шкали болю (VAS), де відсутність болю відповідає 0 мм, а максимальний біль - 100 мм.
Статистичний аналіз отриманих результатів було проведено за допомогою комп'ютерної програми STATGRAPHICS plus v.3. Під час проведення кореляційного аналізу коефіцієнт кореляції r < 0,37 свідчив про наявність слабкого, 0,37 < r < 0,05 – помірного, 0,5 < r < 0,7 – значущого, 0,7 < r < 0,9 – сильного та r > 0,9 – дуже сильного зв'язку. Значення p < 0,05 вважалося достовірним.
Клінічне обстеження пацієнтів виявило легкий ступінь гонартрозу у 8 (12,9%), середній – у 13 (20,9%), тяжкий – у 21 (33,9%), значно тяжкий – у 15 (24,2%) та різко тяжкий – у 5 (8,1%) пацієнтів. Дев'ять (14,5%) пацієнтів не скаржилися на біль в уражених суглобах, тоді як ще 53 (85,5%) оцінили інтенсивність болю за шкалою VAS від 5 до 85 мм. Обмеження діапазону рухів від 75 до 125° виявлено у 38 (61,2%), а збільшення діапазону розгинання від 5 до 20° – у 19 (30,6%) пацієнтів.
Клінічна характеристика суглобового синдрому у обстежених пацієнтів з остеоартритом
Індикатор |
M±sg |
АФІ Лекена |
8,87±3,9 |
ТВІЙ біль, мм |
35,48±23,3 |
Діапазон згинання, ° (норма 130-150°) |
128,15+20 |
Діапазон висування, ° (нормальний 0") |
3,23±5,7 |
Дослідження термограм колінного суглоба у обстежених пацієнтів з остеоартрозом показало, що в середньому DTM становила 0,69±0,26 °C, а DTL – 0,63±0,26 °C (p=0,061). Кореляційний аналіз виявив статистично значущий зв'язок між DTM та всіма досліджуваними клінічними параметрами, а також між DTL та індексом болю за шкалою Лекена, шкалою ВАС та діапазоном згинання.
При проведенні кореляційного аналізу було виявлено статистично значущий прямий зв'язок між градієнтом температури в медіальному СФЗ та зменшенням висоти суглобової щілини в медіальній ділянці, а також остеофітозом у медіальній та латеральній ділянках, тоді як градієнт температури латерального СФЗ корелював зі зменшенням висоти суглобової щілини та остеофітозом лише в латеральному СФЗ.
Згідно з даними ультразвукового дослідження, у пацієнтів з остеоартрозом виявлено звуження суглобової щілини через зменшення висоти суглобового хряща (поперечне положення датчика), кісткові розростання (остеофіти) та/або дефекти суглобової поверхні кісток, зміни синовіальної оболонки та наявність випоту в суглобі, зміни параартикулярних м’яких тканин (усі положення). Зміни поверхонь кортикального шару суглобової поверхні кісток (нерівність, утворення поверхневих дефектів) реєструвалися вже на початкових стадіях захворювання (I стадія) та досягали свого максимального вираження на III-IV стадіях.
Суглобовий випіт зафіксовано у 28 пацієнтів (45,16%), переважно на II та III стадіях остеоартрозу, який локалізувався переважно у верхньому заглибленні (32,3% пацієнтів), у латеральній частині суглобової щілини (17,7%), рідше в медіальному (9,7%) та в задньому заглибленні (3,2%). Випіт мав однорідну анехогенну ехоструктуру за умови тривалості клінічних симптомів до 1 місяця, а у пацієнтів з клінічними ознаками стійкого запалення – неоднорідну з включеннями різного розміру та ехощільності. Товщина синовіальної оболонки була збільшена у 24 (38,7%) пацієнтів, а її нерівномірне потовщення зафіксовано у 14 з них. Середня тривалість захворювання в цій групі була довшою, ніж у цілому (6,7±2,4 року), а у пацієнтів з нерівномірним потовщенням синовіальної оболонки – ще довшою (7,1 + 1,9 року). Таким чином, характеристики синовіту відображали тривалість захворювання та тяжкість перебігу на момент дослідження. обстеження. Вартими уваги є дані, що порівнюють результати ДКТ та ультразвукового дослідження.
Сильний або дуже сильний прямий зв'язок згідно з даними кореляційного аналізу відзначається між градієнтом температури в медіальній та латеральній ділянках скронево-заднього суглоба (СЗС), з одного боку, та випотом у суглобі та потовщенням синовіальної оболонки за даними ультразвукового дослідження, з іншого. Слабший зв'язок виявлено між наявністю кісткових розростань у медіальній ділянці СЗС (дані ультразвукового дослідження) та градієнтом температури у всіх досліджених ділянках суглоба.
Виявлено кореляцію між даними ДКТ, з одного боку, та клінічними характеристиками суглобового синдрому у обстежених пацієнтів з остеоартрозом, рентгенологічною стадією захворювання та результатами ультразвукового дослідження, з іншого. Отримані дані свідчать про доцільність використання комплексу інструментальних методів діагностики, включаючи рентгенографію, ДКТ та ультразвукове дослідження, що забезпечує більший обсяг інформації про стан не лише внутрішньосуглобових, а й позасуглобових тканин.

