
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Гіпоплазія матки
Медичний експерт статті
Останній перегляд: 04.07.2025
Термін «гіпоплазія матки» лікарі використовують у випадках, коли орган недорозвинений: тіло матки зменшене в розмірах порівняно з нормальним віком та фізіологічними нормами. Таке порушення може бути вродженим або набутим, пов'язаним з багатьма патологічними причинами. Гіпоплазія матки не завжди супроводжується якимись явними ознаками. У багатьох випадках патологія виявляється під час ультразвукової діагностики – майже випадково. Деякі форми гіпоплазії створюють серйозні перешкоди для вагітності.
Гіпоплазія матки: що це таке простою мовою?
У перекладі з грецької мови «гіпоплазія» буквально означає «недостатнє формування», «недостатній розвиток». Тобто гіпоплазія матки – це стан, при якому цей орган розвинений неправильно, не повноцінно. Такий діагноз ставиться, коли жінка досягає репродуктивного віку, коли стає зрозуміло, що розмір матки не відповідає мінімально достатньому розміру, необхідному для зачаття та виношування дитини. Однак при багатьох формах гіпоплазії все ж можливо завагітніти та народити. Головне – знайти хорошого лікаря, пройти обстеження та дотримуватися рекомендацій спеціаліста. [ 1 ]
Тому основною характеристикою діагнозу гіпоплазії матки є її зменшені розміри, що може ускладнити настання вагітності або навіть зробити зачаття та виношування плоду неможливими.
Про гіпоплазію матки кажуть, що вона виникає, коли після завершення процесу дозрівання репродуктивних органів її розміри «не дотягують» до нормальних значень та виявляються інші структурні аномалії. Часто патологія сусідить з інфантилізмом яєчників, гіпоплазією зовнішніх статевих органів або ендометрію.
Гіпоплазія ендометрію – це недорозвинення функціонального шару матки, який відіграє життєво важливу роль у механізмі розвитку вагітності. Якщо цей шар на стадії овуляції має товщину менше 0,8 см, запліднена яйцеклітина не зможе прикріпитися до матки. У таких ситуаціях рідко відбувається процес імплантації, але в стані гіпоплазії ендометрію виношування плода утруднене, з постійними ризиками раптового викидня або внутрішньоутробної загибелі плода через плацентарну недостатність.
Ендометріальний шар включає базальний шар, який утворює нові клітини, та функціональний шар, який складається з епітеліальних та залозистих структур. Функціональний шар має тенденцію до відторгнення з кожним початком щомісячної циклічної кровотечі. Протягом циклу ендометрій змінюється залежно від необхідної функціональної активності. Можливість нормального зачаття залежить від його товщини та так званого ступеня зрілості. [ 2 ]
Діагноз гіпоплазії ендометрію ставиться, якщо протягом першої фази менструального циклу товщина шару менше 0,6 см, а у другій фазі – менше 0,8 см. За таких обставин запліднена яйцеклітина знаходиться занадто близько до найменших спіральних артерій, що ставить її в умови високої концентрації кисню. Це негативно впливає на її життєздатність. Як показують наукові експерименти, ембріональний розвиток протікає комфортніше на тлі зниженої концентрації кисню, що відбувається, коли товщина шару ендометрію становить від 8 до 12 міліметрів.
Епідеміологія
Неправильний розвиток та недорозвинення внутрішніх репродуктивних органів у жінок становлять близько 4% усіх відомих вроджених вад. Вони зустрічаються у 3,2% пацієнтів дітородного віку.
Загалом, вади розвитку сечостатевої системи займають четверте місце у списку всіх вроджених аномалій у людини.
Згідно зі статистикою, жінки з 2 або 3 ступенем гіпоплазії матки мають усі шанси зачати та народити здорову дитину: цьому сприяє грамотне лікування, призначене лікарем. При першому ступені патології шанси на зачаття різко знижуються, проте за умови нормального функціонування яєчників та вироблення повноцінних яйцеклітин можна провести екстракорпоральне запліднення, звернувшись до служби сурогатного материнства.
Гіпоплазія матки часто зустрічається на тлі полікістозу яєчників. Найпоширенішими ускладненнями гіпоплазії є безпліддя та позаматкова вагітність.
Причини гіпоплазії матки
Існує багато відомих причин гіпоплазії матки. Однак найчастіше згадуються такі:
- порушення внутрішньоутробного розвитку плода (патологія формується ще до народження дівчинки);
- гормональний дисбаланс, що виник у дитинстві або підлітковому віці, захворювання щитовидної залози;
- генетична схильність (подібні проблеми діагностовані і у інших родичок жіночої статі).
Гіпоплазійні процеси в матці можуть розвиватися внаслідок важких стресових ситуацій, що сталися в ранньому дитинстві. Часто «винуватцями» є тривалі інфекційно-запальні захворювання, неправильне харчування, надмірні фізичні навантаження тощо [ 3 ].
Матка в організмі жінки починає формуватися на стадії внутрішньоутробного розвитку, що відбувається приблизно на п'ятому тижні вагітності. До фізіологічного завершення виношування плоду цей орган має бути повністю сформований, хоча його розміри ще невеликі. До десяти років ріст матки відбувається повільно та поступово. Причому до трьох років орган знаходиться в черевній порожнині, а згодом опускається нижче - в порожнину малого тазу. Після десяти років і до чотирнадцяти років ріст матки значно активізується: на стадії статевого дозрівання вона набуде своїх нормальних обсягів:
- матка має довжину близько 48 мм, товщину 33 мм, ширину 41 мм;
- довжина шийки близько 26 мм;
- Загальна довжина матки та шийки матки становить близько 75 мм.
Якщо виникає аномальний розвиток або гіпоплазія матки, це найчастіше пов'язано з такими причинами:
- Щось завадило нормальному розвитку органу на етапі його формування. Можливо, це була внутрішньоутробна інтоксикація, або збій на генному чи хромосомному рівні, який призвів до зупинки росту репродуктивного органу.
- Матка розвивалася нормально, але в організмі дитини стався збій, що вплинув на функціонування ендокринної системи (гормонального фону).
Збій міг статися:
- на тлі важкої вірусної інфекції (наприклад, вірус грипу часто атакує основні органи ендокринної системи, такі як гіпофіз та гіпоталамус);
- після частих інфекційних захворювань дихальної системи, включаючи гострі респіраторні вірусні інфекції, тонзиліт;
- при постійній або тяжкій інтоксикації, включаючи нікотинову, алкогольну та наркотичну інтоксикацію;
- в результаті постійного стресу або тривалого та глибокого стресу, що негативно впливає на гіпоталамус;
- при розумовому або фізичному перевантаженні, яке також стає сильним стресом для організму;
- в результаті нестачі вітамінів в організмі (мається на увазі важкий гіповітаміноз);
- на тлі пухлинних процесів у гіпофізі або гіпоталамусі;
- при ураженні репродуктивних органів вірусною інфекцією, зокрема кором, паротитом, краснухою;
- погане харчування, регулярне недоїдання, вимушене та навмисне обмеження раціону дівчинки;
- ранні хірургічні втручання на яєчниках.
Фактори ризику
До групи ризику народження дітей (дівчаток) з гіпоплазією матки належать жінки, які мають шкідливі звички (зловживання алкоголем, куріння), наркотичну залежність, або регулярно стикаються з професійними ризиками, або перенесли вірусні інфекції чи інтоксикації на ранніх термінах вагітності. Також безперечною вважається роль спадкового фактора, ймовірної біологічної клітинної неповноцінності (мається на увазі будова статевих органів), шкідливого впливу хімічних, фізичних та біологічних впливів. [ 4 ]
Вроджений тип гіпоплазії матки є ознакою статевого інфантилізму або цілої патології, що виникає в результаті пошкодження ембріона під час виношування плоду, або викликана генетичними причинами. Часто пусковим механізмом є порушення регуляторної системи з боку гіпоталамуса, або ж оваріальна недостатність на тлі надмірної активності гіпофіза. Такі порушення регуляції спостерігаються в дитячому та підлітковому віці. Вони пов'язані з такими факторами:
- гіповітаміноз;
- різні види сп'яніння (включаючи алкогольне та наркотичне);
- нервові розлади;
- надмірні розумові та фізичні (спортивні) навантаження, що не відповідають статі та віку);
- анорексія;
- часті інфекційні процеси в організмі (тонзиліт, вірусна інфекція, грип).
Ці фактори безпосередньо впливають на гальмування розвитку спочатку нормально формується маткового органу.
Патогенез
Внутрішньоутробний розвиток матки відбувається із середнього відділу парних мюллерових каналів, що зливаються один з одним. Формування цих каналів відзначається вже в перші чотири тижні вагітності, а зливаються вони на другому місяці вагітності. В області зрощення нижнього сегмента каналу формується піхва, а верхні сегменти залишаються нез'єднаними: згодом з них формуються маткові труби. Будь-який збій у процесі зрощення та формування може призвести до різних варіантів дефектів розвитку репродуктивного органу, включаючи часткове або повне подвоєння. При недостатньому розвитку одного каналу виникає асиметрія матки. Гіпоплазія матки з'являється через порушений процес взаємної регуляції розвитку ендокринної та репродуктивної систем у плода. [ 5 ]
Крім того, гіпоплазія може виникати під впливом зовнішніх несприятливих факторів, які прямо чи опосередковано впливають на плід на різних термінах вагітності. У цьому випадку ступінь вираженості вродженої аномалії залежить від тривалості впливу та періоду гестації.
До основних побічних ефектів належать:
- мікробні та вірусні інфекції;
- соматичні патології;
- дисфункція ендокринної системи;
- генетична схильність;
- прийом деяких ліків, заборонених для використання під час вагітності;
- професійні ризики;
- наркотичні препарати;
- алкоголь, куріння;
- глибокі або тривалі стресові ситуації, психоемоційна напруга;
- тривале голодування, погане та одноманітне харчування;
- несприятлива екологія.
Симптоми гіпоплазії матки
Гіпоплазія матки рідко проявляється якимись симптомами, тому пацієнтки часто навіть не підозрюють про наявність такого відхилення. Проблема не проявляється клінічно, якщо орган незначно зменшений, або таке зменшення зумовлене фізіологією – тобто індивідуальними особливостями жінки. Таким чином, маленька матка характерна для мініатюрних, низьких і худих дівчат, що для них є нормою. [ 6 ]
Патологічна гіпоплазія матки може супроводжуватися такими симптомами:
- сильний біль внизу живота, що виникає з початком менструальної кровотечі;
- регулярні, сильні, тривалі головні болі, що супроводжують нудоту, значне погіршення самопочуття на початку менструального циклу;
- недостатня вага, маленькі груди;
- пізній початок менструації (після 15-16 років);
- нерегулярність місячного циклу;
- слабо виражені вторинні статеві ознаки.
Вже під час первинного огляду можна помітити певний дефіцит у фізичному розвитку. Жінки з гіпоплазією матки часто худі, низького зросту, з незначним лобковим та пахвовим оволосінням, вузьким тазом та малими молочними залозами. Під час гінекологічного огляду можуть бути відзначені й інші ознаки:
- недостатньо розвинені статеві губи, оголений клітор;
- маленькі яєчники;
- вкорочена та звужена піхва;
- звивистість фаллопієвих труб;
- аномальна конфігурація шийки матки;
- недостатній розмір і неправильна конфігурація маткового органу.
Однак, всі ці ознаки виявляються під час обстеження, оскільки найчастіше жінки звертаються за медичною допомогою через неможливість завагітніти, часті викидні, відсутність оргазму, слабке статеве бажання, хронічний рецидивуючий ендометрит, ендоцервіцит тощо.
Гіпоплазію матки можна розпізнати вже в підлітковому віці, виходячи з таких підозрілих ознак:
- затримка початку менструації (не раніше 15 років, іноді пізніше);
- порушення менструального циклу, періодична аменорея;
- сильний больовий синдром, який спостерігається з кожним новим менструальним циклом;
- занадто рясні або занадто слабкі менструальні кровотечі;
- поганий фізичний розвиток за інфантильним типом (худорлявість, низький зріст, вузький таз, погано сформовані груди);
- слабкий прояв вторинних статевих ознак.
Жінки старшого віку часто стикаються з:
- безпліддя;
- спонтанні аборти;
- часті запалення статевих органів;
- слабке лібідо;
- слабкий або відсутній оргазм.
Звичайно, причиною цих розладів не завжди є гіпоплазія матки. Однак саме ці ознаки найчастіше дозволяють запідозрити проблему та звернутися за медичною допомогою. [ 7 ]
Гіпоплазія матки та мультифолікулярних яєчників
Мультифолікулярні яєчники – це патологічний стан, при якому в яєчниках одночасно дозріває велика кількість фолікулів (більше 8). У нормі кількість фолікулів у кожному яєчнику коливається від 4 до 7.
Найчастіше розлад починається в підлітковому віці, але може розвинутися і пізніше. Патологія часто пов'язана з хронічними ендокринними порушеннями або інфекційно-запальними захворюваннями, а також сильним стресом. У деяких пацієнток гіпоплазія матки діагностується одночасно з мультифолікулярними яєчниками.
Таке поєднання патологій проявляється відсутністю регулярних менструацій, болісними місячними. Також є типові зовнішні прояви, пов'язані з гормональним дисбалансом: у жінки зазвичай спостерігається акне, нестабільність маси тіла (зазвичай надмірна вага, особливо на животі), поява плям на шкірі типу акантоз, витончення волосся. Крім того, пацієнтки з мультифолікулярними яєчниками на тлі гіпоплазії матки досить часто скаржаться на психічні проблеми, у багатьох з них спостерігається апатія, депресивні розлади, зниження соціальної активності. [ 8 ]
Лікування такої поєднаної патології є комплексним, індивідуальним та тривалим, з обов'язковою гормональною терапією.
Гіпоплазія матки та кольпіт
Гіпоплазія матки часто сусідить з різними запальними патологіями – наприклад, з кольпітом або вагінітом. Це захворювання являє собою запалення слизової оболонки піхви, може мати інфекційне та неінфекційне походження. Воно може виникати в будь-якому віці, навіть у неонатальному періоді.
Характерними ознаками кольпіту є:
- вагінальні виділення різного характеру (рідкі, густі, сирнисті, пінисті тощо);
- набряк і почервоніння вульви;
- неприємні відчуття у вигляді свербіння та печіння в області статевих органів;
- неприємний запах виділень;
- розлади нервової системи, пов'язані переважно зі станом дискомфорту, болю, постійного свербіння (порушення сну, дратівливість, тривога);
- біль у ділянці малого тазу та зовнішніх статевих органів, біль у піхві під час статевого акту;
- іноді, але не завжди – підвищення температури тіла;
- часте сечовипускання, біль під час і після сечовипускання.
Кольпіт зазвичай добре піддається лікуванню, проте на тлі гіпоплазії матки захворювання набуває хронічної та рецидивуючої форми. [ 9 ]
Чи можливо завагітніти при гіпоплазії матки?
Гіпоплазія матки завжди створює перешкоди для вагітності, незалежно від ступеня порушення. Зменшений орган часто має недорозвинені яєчники, що особливо несприятливо. Однак, навіть при гіпоплазії матки жінки вагітніють і народжують здорових дітей. Ймовірність цього визначається ступенем патології.
- Найсерйознішою вважається перший ступінь гіпоплазії: у пацієнток з таким діагнозом матка справді мініатюрна – близько трьох сантиметрів. Такий орган також називають «ембріональним» або «внутрішньоматковим», оскільки його розвиток зупиняється на стадії внутрішньоутробного розвитку. Корекція такого ступеня патології вважається неможливою, оскільки у жінки навіть немає місячного циклу. Настання вагітності найчастіше можливе лише за допомогою сурогатного материнства – за умови нормального функціонування яєчників.
- У разі гіпоплазії матки II ступеня говорять про інфантильну або «дитячу» матку: її розмір приблизно 3-5 см, яєчники розташовані високо, труби довгі та неправильної конфігурації. Як правило, орган пов'язаний з шийкою матки у співвідношенні розмірів 1:3. Менструації у жінки затримуються (після 15 років), вони болючі та нерегулярні. При правильному та тривалому лікуванні таких пацієнток вагітність настала. Виносити дитину досить складно, але можливо: протягом усього періоду гестації існують ризики мимовільного викидня, тому жінка постійно перебуває під наглядом.
- Гіпоплазія матки третього ступеня характеризується розміром органу від 5 до 7 см, зі співвідношенням матки та шийки матки 3:1. Патологію лікують гормональними засобами, настання вагітності цілком ймовірне. Також відомо багато випадків, коли пацієнтка вагітніла з гіпоплазією матки третього ступеня самостійно: фахівці вказують на можливість відновлення нормальної функції матки та яєчників з початком статевого життя.
Стадії
Фахівці говорять про три ступені гіпоплазії матки, які визначають основні характеристики патології.
- Найбільш несприятливою з точки зору репродуктивної здатності вважається ембріональна (плодова) матка, також відома як гіпоплазія матки 1-го ступеня: її зовнішні розміри менше 30 мм, порожнини матки практично немає. Це пов'язано з тим, що формування такої матки завершується на стадії внутрішньоутробного розвитку.
- Гіпоплазія матки 2-го ступеня – це так звана «дитяча» матка, розміром до 50 мм. У нормі такі розміри органу повинні бути присутніми у дев'яти- або десятирічної дівчинки. У цьому випадку матка має порожнину, хоча й відносно невелику. [ 10 ]
- Гіпоплазія матки 3-го ступеня називається «підлітковою» маткою: вона має довжину до 70 мм – у нормі саме такий розмір органу має 14-15-річна дівчина-підлітк. Якщо врахувати, що нормальною довжиною матки вважається 70 мм і більше, то третій ступінь патології вважається найсприятливішим з точки зору реалізації репродуктивної функції жінки.
Помірна гіпоплазія матки
Помірна гіпоплазія матки зазвичай визначається як третій ступінь захворювання та не має суттєвих відмінностей від стандартних розмірних значень. Відмінним показником є співвідношення тіла матки до її шийки, яке становить 3:1. Довжина органу зазвичай відповідає 7 см. У багатьох випадках цей ступінь патології коригується самостійно з початком статевого життя.
Помірна гіпоплазія зазвичай не пов'язана з вродженими патологіями. Таке порушення може з'явитися на тлі гормональних порушень, що виникли внаслідок надмірного фізичного та розумового перевантаження, стресу, тривалого голодування або недоїдання, неправильної харчової поведінки. Інші можливі причини включають вірусну інфекцію, існуючий хронічний тонзиліт, отруєння та інтоксикації (наркотичні, алкогольні, нікотинові). Під впливом цих факторів матка уповільнює свій розвиток, незалежно від того, чи відповідали розміри органу нормам у новонароджених та дитячому віці.
Ускладнення і наслідки
Гіпоплазія матки в першу чергу пов'язана з безпліддям. Якщо розмір органу не перевищує 30 мм, вагітність стає практично неможливою. А якщо зачаття все ж таки відбувається, то існує значний ризик розвитку позаматкової вагітності. Річ у тім, що гіпоплазія матки часто поєднується з недорозвиненням трубної системи: труби стоншені та мають патологічну звивистість.
Оскільки однією з найпоширеніших причин патології вважається гормональна недостатність, порушується і природний захист урогенітального тракту. Це тягне за собою розвиток інфекційно-запальних процесів внутрішніх статевих органів: у жінки з гіпоплазією матки часто розвивається ендометрит, ендоцервіцит, аднексит тощо.
Важка гіпоплазія сприяє розвитку пухлинних процесів у репродуктивній системі, як доброякісних, так і злоякісних. Щоб уникнути ускладнень, жінка з гіпоплазією матки повинна перебувати під наглядом гінеколога. [ 11 ]
Діагностика гіпоплазії матки
Діагностичні процедури починаються з розпитування та огляду пацієнтки. Гіпоплазію матки можна запідозрити, якщо є ознаки генітального інфантилізму:
- рідкий ріст волосся в лобковій зоні та під пахвами;
- недостатній розвиток зовнішніх статевих органів;
- звужена піхва.
Шийка матки має неправильну конічну конфігурацію, а тіло органу сплющене та недорозвинене. [ 12 ]
Аналізи, які необхідно провести амбулаторно:
- загальний клінічний аналіз крові та сечі;
- коагулограма (протромбіновий час, фібриноген, активований частковий тромбопластиновий час, міжнародне нормалізоване співвідношення);
- біохімічний аналіз крові (рівень сечовини та креатиніну, загальний білок, декстроза, загальний білірубін, аланін-амінотрансфераза, аспартат-амінотрансфераза);
- Реакція Вассермана в сироватці крові;
- визначення антигену ВІЛ p24 методом ІФА;
- визначення HbeAg вірусу гепатиту С методом ІФА;
- оцінка загальних антитіл до вірусів гепатиту С за допомогою методу ІФА;
- гінекологічний мазок.
Інструментальна діагностика включає такі види процедур:
- ультразвукове дослідження органів малого тазу;
- електрокардіографія;
- цитологічне дослідження каріотипу для виключення або підтвердження хромосомних аномалій розвитку;
- магнітно-резонансна томографія органів малого тазу;
- кольпоскопія;
- гістероскопія;
- гістеросальпінгографія.
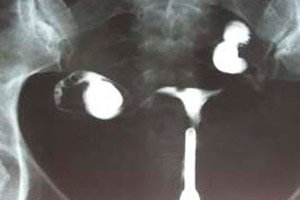
Ультразвукове дослідження, рентгенологічне дослідження, гістеросальпінгографія вказують на недостатній розмір органу, неправильну конфігурацію (звивистість) маткових труб, маленькі яєчники. Обов'язково досліджується рівень статевих гормонів (фолікулостимулюючий гормон, прогестерон, естрадіол, пролактин, лютеїнізуючий гормон, тестостерон) та гормонів щитовидної залози (тиреотропний гормон, Т4). Багатьом пацієнткам проводять зондування матки, визначення кісткового віку, рентген турецького сідла, магнітно-резонансну томографію головного мозку. [ 13 ]
Додатково потрібна консультація терапевта, якщо є екстрагенітальні патології, а також консультації ендокринолога, уролога, хірурга, якщо є порушення з боку інших суміжних органів і систем.
Ультразвукове дослідження при гіпоплазії матки вважається одним з найбільш інформативних діагностичних досліджень. Процедура проводиться за допомогою вагінального та трансабдомінального датчика, поздовжнього та поперечного сканування. [ 14 ]
- Перед трансабдомінальним гінекологічним ультразвуковим дослідженням пацієнтку готують: за годину до процедури вона повинна випити не менше 1 літра негазованої води та не мочитися до кінця обстеження.
- Трансвагінальне УЗД не вимагає особливої підготовки, і перед процедурою краще спорожнити сечовий міхур.
Інтерпретувати результати ультразвукової діагностики може лише лікар.
Ехо-ознаки гіпоплазії матки такі:
- параметри довжини органу не відповідають віковій та фізіологічній нормі;
- шийка матки має великі розміри відносно тіла матки;
- відзначається виражений вигин органу вперед;
- Маткові труби тонкі, звивисті та видовжені.
Тіло матки в нормі дещо нахилене вперед, що визначається такими термінами, як «anteversio» та «anteflexio». Розміри матки визначаються за поперечними, поздовжніми та передньозадніми показниками:
- поздовжній показник характеризує довжину органу і в нормі становить від 45 до 50 мм (у жінки, яка народила, він може збільшитися до 70 мм) + довжина шийки матки повинна бути 40-50 мм;
- поперечний показник характеризує ширину органу і в нормі становить від 35 до 50 мм (у жінки, яка народила, він може збільшитися до 60 мм);
- Передньо-задній індекс показує товщину матки і зазвичай становить від 30 до 45 мм.
Товщина ендометрію змінюється протягом місячного циклу. На 5-7-й день менструації його товщина визначається на рівні 6-9 мм. [ 15 ]
Часто для діагностики гіпоплазії матки достатньо лише ультразвукового дослідження. Інші дослідження проводяться для уточнення діагнозу та з'ясування причин патології, що необхідно для подальшого правильного та ефективного лікування.
Диференціальна діагностика
Тип патології |
Якість місячного циклу |
Ознаки ультразвукового дослідження |
Гінекологічне обстеження |
Аномалії статевого розвитку |
Під час статевого дозрівання менструальна функція відсутня |
Виявляються ознаки аномалій: шийка матки та тіло матки відсутні, є рудиментарний ріг або внутрішньоматкова перегородка, або дворога матка. |
Виявлено ознаки аномального розвитку репродуктивних органів |
Аденоміоз |
Порушений щомісячний цикл, менструальні кровотечі мізерні або рясні, є коричневі вагінальні виділення, менструація болісна |
Передньозадній розмір матки збільшений, є ділянки високої ехогенності міометрія, незначні круглі анехогенні утворення (3-5 мм) |
Матка помірно болюча, має вузли (ендометріоми) та збільшена |
Дисменорея |
Щомісячний цикл присутній, але пацієнтки скаржаться на сильний біль |
Типові ознаки луни відсутні. |
Під час гінекологічного огляду патологічних ознак не виявлено. |
Запальні захворювання органів малого тазу |
Нерегулярні, тривалі маткові кровотечі |
Неправильні розміри матки та товщина ендометрію, високий ступінь васкуляризації, рідина в малому тазу, потовщення маткових труб, неоднорідне зниження ехогенності міометріальних зон |
Болючість та м'якість матки, наявність тубооваріальних утворень, симптоми інтоксикації |
До кого звернутись?
Лікування гіпоплазії матки
Лікування гіпоплазії матки призначається з урахуванням ступеня патології та переслідує такі цілі:
- усунення порушення, корекція параметрів органів;
- відновлення менструального циклу, статевої та репродуктивної функції;
- оптимізація якості життя.
Основою терапії гіпоплазії матки є використання замісних або стимулюючих гормональних препаратів. Правильно підібране лікування дозволяє збільшити розмір органу, достатній для його нормальних фізіологічних функцій.
Додатково використовується фізіотерапевтичне лікування у вигляді магнітотерапевтичних, лазеротерапевтичних, діатермічних, індуктотермічних, УВЧ-процедур, бальнеотерапії, застосування озокериту та парафіну. Основна мета фізіотерапії – покращення кровообігу в області матки.
Чудовий ефект дає процедура ендоназальної гальванізації: цей метод передбачає стимуляцію гіпоталамо-гіпофізарної зони, що призводить до посилення вироблення гормональних речовин, а саме лютеїнізуючого гормону та фолікулостимулюючого гормону. [ 16 ]
Для підтримки та прискорення одужання пацієнткам з гіпоплазією матки рекомендується прийом вітамінотерапії, ЛФК, мануальна терапія з гінекологічним масажем, санаторно-курортне лікування.
Використовуються комплексні вітамінні препарати, що містять вітаміни A, B, D, токоферол, аскорбінову та фолієву кислоти. Вітамін E має антиоксидантну дію, стабілізує місячний цикл, оптимізує репродуктивну функцію. Вітамін C зміцнює судинну мережу, покращує кровотік.
Для покращення репродуктивної функції слід переглянути раціон жінки. Лікар обов'язково скасує суворі дієти та голодування, порекомендує дотримуватися повноцінного харчування, вживати більше клітковини, овочів і фруктів, рослинних олій, злаків. Особливо рекомендуються такі продукти, як шпинат, броколі та брюссельська капуста, помідори, кунжутна та лляна олія, морепродукти.
Препарати
Медикаментозна терапія зазвичай є комплексною, що включає використання препаратів з різними механізмами дії.
- Гормональні засоби:
- безперервний курс естрогенів у період статевого дозрівання;
- естрогени для першої фази місячного циклу, гестагени для другої фази.
При недостатньому загальносоматичному розвитку застосовують гормони щитовидної залози (левотироксин натрію 100-150 мкг на добу), анаболічні стероїдні препарати (метандростенолон 5 мг 1-2 рази на добу, залежно від типу розладу). [ 17 ]
- Антибіотики призначають при частих інфекційних процесах:
- сульбактам/ампіцилін (внутрішньовенно 1,5 г);
- клавуланат/ампіцилін (внутрішньовенно 1,2 г);
- цефазолін (внутрішньовенно 2 г);
- цефуроксим (внутрішньовенно 1,5 г);
- ванкоміцин (за наявності алергії на бета-лактамні антибіотики) 7,5 мг/кг кожні 6 годин або 15 мг/кг кожні 12 годин, протягом 7-10 днів;
- ципрофлоксацин 200 мг внутрішньовенно 2 рази на день протягом тижня;
- макролідний антибіотик азитроміцин 500 мг один раз на день внутрішньовенно протягом 3-5 днів.
Тривала гормональна терапія часто супроводжується небажаними побічними ефектами, про які повинні знати всі пацієнти:
- біль, збільшення молочних залоз;
- підвищений апетит, іноді нудота;
- сухість слизових оболонок;
- відчуття втоми, слабкості;
- тромбоз, тромбоемболія.
Важливо розуміти, що побічні ефекти виникають не у всіх пацієнток, і їхня тяжкість також неоднакова. Водночас без гормональної терапії часто неможливо виправити стан матки та позбутися гіпоплазії, оскільки ріст і розвиток органу безпосередньо залежать від вироблення гормонів в організмі.
Лікування гормональними препаратами
Гормональні препарати при гіпоплазії матки майже завжди стають основною ланкою в лікуванні. Вони допомагають збалансувати гормональний фон, що сприяє відновленню розвитку матки.
Найчастіше препаратами вибору є такі гормональні засоби:
- Фемостон – це препарат естрадіолу та дидрогестерону, який активує розвиток усієї репродуктивної системи в цілому, включаючи маткові труби. Лікування тривале, з перервами: схему складає лікар, враховуючи індивідуальні особливості пацієнтки та реакцію її організму на лікування.
- Дюфастон дуже часто призначають при гіпоплазії матки. Цей гормональний засіб є штучним аналогом прогестерону, що особливо актуально, коли йдеться про гіпоплазію ендометрія. Дюфастон стабілізує баланс гормонів в організмі, якщо приймати його в поєднанні з іншими комплексними препаратами. Тривалість лікування зазвичай становить більше шести місяців. Дозу та схему прийому визначає лікар індивідуально.
- Естрофем – це препарат, який допомагає стабілізувати баланс естрогенів у жіночому організмі, активізувати розвиток головного репродуктивного органу та покращити функцію маткових труб. Одночасно встановлюється місячний цикл. Приймати по 1 таблетці щодня вранці. Тривалість лікувального курсу визначається лікарем індивідуально. Як правило, курси короткочасні (близько 2 місяців), після чого потрібно зробити перерву.
- Овестін містить природний жіночий гормон – естріол. Цей гормон взаємодіє з ядрами клітин ендометрію, нормалізує стан епітелію. Як правило, препарат використовується у формі супозиторіїв: вводиться 1 супозиторій на день з повільним зменшенням дозування, залежно від динаміки лікування. Вагінальні супозиторії вводяться в піхву ввечері, перед сном.
- Мікрофолін – препарат етинілестрадіолу, який усуває порушення, пов’язані з ендогенним дефіцитом естрогенів, стимулює проліферацію ендометрію та вагінального епітелію, сприяє розвитку матки та вторинних статевих ознак у жінок з гіпоплазією.
Гормональне лікування ніколи не слід проводити самостійно: такі препарати завжди призначає лікар, а потім контролюється їх прийом, коригуючи дозування та частоту використання. Необхідно враховувати реакцію організму жінки на гормональну терапію та динаміку лікування. [ 18 ]
Фізіотерапевтичне лікування
Фізіотерапевтичні процедури успішно використовуються як доповнення до основних призначень лікаря при гіпоплазії матки. Особливо поширені такі:
- Магнітотерапія, що використовує магнітне поле, має протинабрякову та протизапальну дію, покращує кровообіг та стимулює клітинні структури.
- Ультразвукова терапія впливає на орган на клітинному рівні, стимулює тканинний метаболізм, що поєднується з вираженою теплопродукцією. При підвищенні температури покращується кровообіг, зникає больовий синдром, розм'якшуються спайки. Крім того, ультразвукові коливання активують гормональну функцію яєчників, що сприяє налагодженню місячного циклу.
- Фонофорез дозволяє доставляти ліки безпосередньо до патологічного вогнища за допомогою ультразвукових хвиль. Це дозволяє препарату діяти локально, що значно знижує ймовірність побічних ефектів. Найчастіше за допомогою фонофорезу до тканин доставляються антибактеріальні препарати, протизапальні та вітамінні засоби.
- Електрофорез «працює» подібно до фонофорез, але для доставки ліків використовується електричний струм.
Крім того, при гіпоплазії матки показані сеанси гінекологічного масажу: 10 хвилин щодня протягом 1-1,5 місяців. Гінекологічний вібраційний масаж оптимізує лімфо- та кровообіг у малому тазу, що усуває застійні явища та посилює обмінні процеси. Завдяки вібраційному масажу вдається зміцнити зв'язково-м'язову систему маткового органу та тазового дна. Корисними також є індуктотермія та акупунктура. [ 19 ]
Лікування травами
Традиційні методи терапії гіпоплазії матки можна використовувати, але реальний корисний ефект вони матимуть лише в поєднанні з основним медикаментозним лікуванням. Іншими словами, повноцінне консервативне лікування не можна замінити домашніми засобами, але цілком можливо доповнити його.
Як фітозасоби для корекції гіпоплазії матки успішно використовуються трав'яні чаї, відвари та настої на основі трав, що мають протизапальну та гормональну активність.
- Ортилія друга, або грушанка одностороння, містить як фітоестрогени, так і рослинний прогестерон, тому рослина показана для лікування багатьох гінекологічних захворювань. Найчастіше в домашніх умовах використовують настоянку грушанки односторонньої. Для її приготування беруть 100 г сухої подрібненої рослини, заливають 1 літром горілки, ставлять у темне місце. Витримують під кришкою 2 тижні, потім проціджують і починають приймати: по 35 крапель з невеликою кількістю води між прийомами їжі, двічі на день. Лікування зазвичай тривале, кілька місяців. Препарат не слід приймати в дитячому віці.
- Спориш птичий, або пташиний горець, має протизапальну, антибактеріальну, сечогінну, протипухлинну та знеболювальну дію. Завдяки фітонутрієнтам, що входять до складу рослини, спориш може стимулювати жіночу репродуктивну систему, збільшувати вироблення гормонів, стабілізувати місячний цикл. Рослину приймають у вигляді відвару. Сушену траву в кількості 20 г заливають 200 мл окропу, настоюють годину під кришкою. Приймають по одному ковтку 3-4 рази на день за 30 хвилин до їди.
- Шавлія може стимулювати вироблення естрогенів жіночим організмом і регулювати овуляцію. Препарати з рослини приймають у першій фазі циклу, після закінчення менструальної кровотечі (приблизно на 4-5-й день). Шавлію не слід приймати при ендометріозі, пухлинах або тяжкій гіпертонії. Для приготування ліків візьміть 1 ст. л. сухої рослини, заваріть 200 мл окропу, настоюйте до охолодження, процідіть і зберігайте в холодильнику. Протягом дня потрібно випити весь настій, що становить приблизно 50 мл 4 рази на день.
- Дивосил успішно стабілізує менструальний цикл, покращує кровообіг у навколоматковій ділянці, тим самим сприяючи розвитку органу. Для приготування настою рослини 2 столові ложки сировини заливають 0,5 літрами окропу та настоюють під кришкою півгодини. Потім настій проціджують і ділять на дві половини: одну частину п'ють вранці за півгодини до сніданку, а другу – за годину до вечері. Приймають ліки щодня. Якщо виникає нудота або слабкість, дозування зменшують.
- Червона щітка – це натуральний рослинний засіб, який активно використовується для лікування міом, фібром, мастопатії, ерозій шийки матки, полікістозу яєчників, порушення менструального циклу та навіть гіпоплазії матки. Для лікування гіпоплазії використовують настоянку рослини: 50 г сухої подрібненої сировини заливають 0,5 літрами горілки, настоюють у закритому вигляді в темному місці протягом одного місяця (іноді потрібно струшувати). Потім настоянку проціджують і починають приймати по 1 чайній ложці тричі на день за 40 хвилин до їди. Схема лікування така: чотири тижні прийому – два тижні перерви.
Хірургічне лікування
У разі супутньої гіпоплазії ендометрію на тлі відсутності ефективності консервативної терапії лікар може призначити хірургічне втручання, яке передбачає окреме діагностичне вискоблювання. Операція полягає в резекції внутрішнього шару матки (так зване очищення) для активації процесів оновлення та подальшого зростання функціонального шару ендометрію.
Втручання проводиться під загальною внутрішньовенною анестезією через вагінальний доступ (без розрізів).
Виконання хірургічних маніпуляцій контролюється за допомогою гістероскопа, що робить операцію точною та безпечною.
Хірургічне втручання триває до півгодини, після чого пацієнтку поміщають у денне відділення стаціонару, де вона перебуває під наглядом медичних спеціалістів протягом кількох годин. Якщо вона почувається добре і немає ускладнень, жінка може повернутися додому того ж дня. [ 20 ]
Профілактика
Профілактичні заходи необхідні, перш за все, під час підготовки до вагітності та на етапі зачаття. Первинна профілактика гіпоплазії матки може включати такі заходи:
- Правильне харчування жінок у репродуктивний період, забезпечення жіночого організму всіма необхідними вітамінами та мікроелементами, прийом біологічно активних добавок, рекомендованих лікарем.
- Уникайте куріння та вживання алкоголю, як на етапі планування, так і під час вагітності. Також слід остерігатися шкідливої їжі та напоїв.
- Запобігання впливу на жіночий організм небезпечних речовин, зокрема важких металів, пестицидів та деяких ліків.
- Своєчасна профілактика інфекційних захворювань, вакцинація (наприклад, вакцину проти краснухи можна вводити щонайменше за 4 тижні до вагітності тим пацієнткам, які раніше не були вакциновані та не хворіли на краснуху в дитинстві).
Піклуватися про здоров'я всієї репродуктивної системи дівчинки потрібно з моменту її народження. Бажано показати дитину лікарю – дитячому гінекологу – вже в немовлячому віці. Це необхідно для того, щоб спеціаліст міг оцінити розвиток статевих органів малюка.
Як у ранньому дитинстві, так і на наступних вікових етапах дитину слід захищати від стресів, забезпечувати нормальне харчування, дотримуватися гігієни, запобігати інфекційним та запальним захворюванням.
У дуже важливий віковий період – підлітковий, починаючи приблизно з 11 років, дівчинку потрібно особливо ретельно оберігати від інфекційних патологій, а особливо від вірусних. Необхідно виключити всі можливі джерела інфекції в організмі – наприклад, карієс, хронічний тонзиліт тощо.
Пояснювальна робота з дітьми відіграє дуже важливу роль: важливо пояснити дитині, чому шкідливі куріння, вживання алкоголю, наркотиків та токсичних речовин. Ці фактори завдають великої шкоди дитячому організму, оскільки мають гонадотоксичність.
Регулярний недосип, голодування, ранній початок статевого життя та психоемоційні перевантаження негативно впливають на розвиток жіночої репродуктивної системи в цілому.
Прогноз
Якщо гіпоплазія матки спричинена порушеннями ендокринної системи, то своєчасне лікування може бути ефективним. Однак важку форму вродженого дефекту неможливо виправити, і ймовірність вагітності жінки практично зводиться до нуля. [ 21 ]
Лікування відносно невеликого ступеня гіпоплазії є тривалим, але прогноз часто сприятливий: багатьом жінкам вдається успішно виносити та народити довгоочікувану дитину.
Важливо розуміти, що пацієнтки повинні негайно готуватися до тривалої терапії з суворим дотриманням усіх лікарських призначень. Результат цього лікування залежить від ступеня аномалії та причин її виникнення. Гіпоплазія матки не завжди повністю виліковується. Однак лікарям часто вдається досягти головного бажаного результату: жінки вагітніють і стають матерями. Головне – знайти хорошого спеціаліста, який грамотно підбере підхід до лікування.

