
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Лімфоцити мобілізують імунну систему проти агресивного раку грудей
Останній перегляд: 02.07.2025
Дослідники з Автономного університету Барселони (UAB) та Інституту досліджень лікарні дель Мар підтвердили, що пацієнти з NK-лімфоцитами навколо пухлин демонструють кращу відповідь на лікування. Це підтверджує можливість використання цитокінів, що секретуються NK-клітинами, як маркерів відповіді на лікування за допомогою простого аналізу крові та підтримує використання цих лімфоцитів для посилення лікування у пацієнтів з метастатичним HER2-позитивним раком молочної залози.
NK-клітини, відомі своїми протипухлинними властивостями, здатні активувати імунну систему для виявлення ракових клітин у поєднанні з лікуванням найагресивнішої форми раку молочної залози. Ця здатність дозволяє їм залучати інші імунні клітини для боротьби з пухлиною.
Виявлення потенційного біомаркера
Дослідження, опубліковане в журналі «Journal of Experimental & Clinical Cancer Research», також дозволило дослідникам описати потенційний біомаркер для ідентифікації пацієнтів, які добре реагують на лікування.
Дослідження очолювали вчені з Дослідницької групи імунітету та інфекцій Інституту досліджень лікарні дель Мар, доктор Аура Мунтаселл, яка також викладає в UAB, та аспірантка Сара Сантана.
Попередні дослідження та нові відкриття
Попередні дослідження групи підтвердили, що наявність NK-клітин, типу цитотоксичних лімфоцитів, які можуть знищувати пухлинні клітини, у HER2-позитивних пухлинах раку молочної залози була пов'язана з реакцією пацієнтів на лікування антитілами проти HER2. Однак, незважаючи на цей зв'язок, їхня кількість була нижчою, ніж у інших клітин імунної системи, що змусило дослідників підозрювати, що вони також відіграють регуляторну роль у реакції організму на рак.
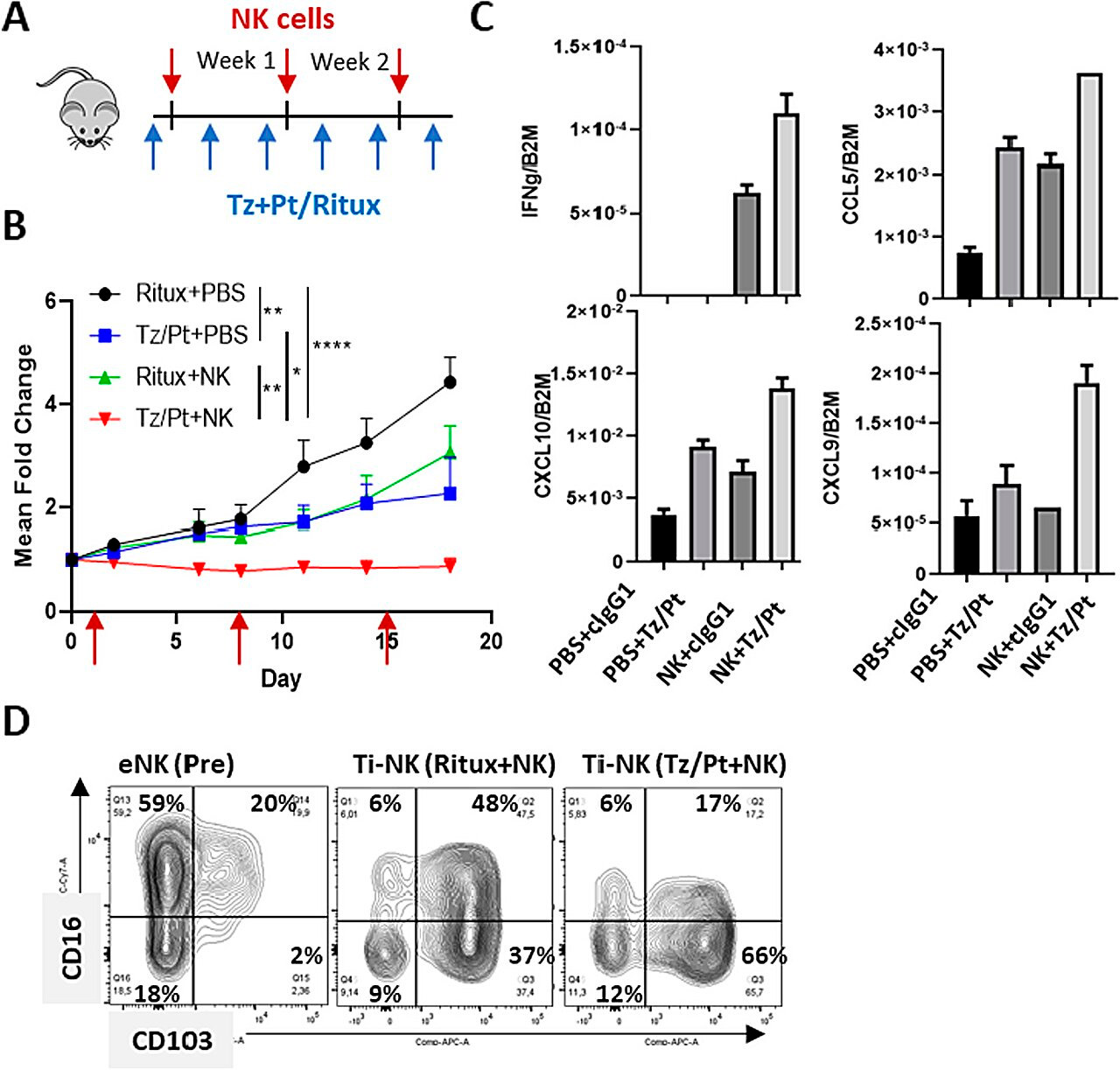
Комбіноване лікування NK-клітинами та антитілами проти HER2 у гуманізованій мишачій моделі HER2-позитивного раку молочної залози. Джерело: Journal of Experimental & Clinical Cancer Research (2024). DOI: 10.1186/s13046-023-02918-4
Нове дослідження зосередилося на проясненні цього питання. Порівнюючи набори РНК з біоптатів пухлини молочної залози, що позитивно впливає на HER2, з NK-клітинами та без них, а також з моделями на мишах, вчені змогли продемонструвати, що ці клітини, піддаючись впливу антитіл, що використовуються проти цих пухлин, секретують два типи малих білків — цитокіни та інші розчинні фактори.
Це змінює мікрооточення пухлини, що, у свою чергу, сприяє проникненню інших клітин імунної системи, посилюючи ефект протипухлинного лікування.
Потенційний новий біомаркер відповіді на лікування
У дослідженні також розглядалося, чи можна виявити фактори, що вивільняються NK-клітинами під час лікування антитілами проти HER2, у пацієнтів, використовуючи зразки крові або сироватки. Їх присутність була підтверджена за допомогою зразків сироватки, взятих від пацієнтів під час лікування у випадках, коли у людини була позитивна відповідь.
«Нові дані підтверджують здатність анти-HER2-терапії викликати імунну відповідь, яка корелює з більшою терапевтичною ефективністю. Це має слугувати основою для подальшого вдосконалення та персоналізації лікування пацієнтів з HER2-позитивним раком молочної залози», – сказала доктор Джоан Албанелл, завідувачка онкологічного відділення лікарні дель Мар, директорка Програми дослідження раку в Інституті досліджень лікарні дель Мар та одна з авторів дослідження.
Перенесення результатів на інші типи пухлин
Дослідники вважають, що ці висновки можуть бути застосовні до інших типів пухлин, оскільки дослідження «доводить, що активність NK-клітин як клітин, здатних змінювати середовище пухлини, може бути перенесена на інші пухлини», – пояснив доктор Мантаселл.
