
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Відшарування плодового яйця на ранніх термінах вагітності
Медичний експерт статті
Останній перегляд: 04.07.2025
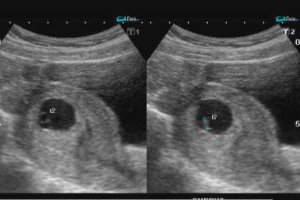
Одна з проблем, що виникають на ранніх термінах вагітності, – це відшарування плодового яйця. Розглянемо основні причини патології, симптоми та методи лікування.
Перший триместр вагітності – важливий період як для матері, так і для майбутньої дитини. У цей час закладаються ключові органи та системи малюка та відбувається велика кількість самовільних викиднів. Однією з причин переривання вагітності є відшарування плодового яйця.
Матка – це м’язовий орган, який періодично скорочується. Під час вагітності запліднена яйцеклітина прикріплюється до її стінок і розвивається. У цей момент формується плацента, або хоріон. Це ворсинчаста оболонка ембріона, що покриває поверхню яйцеклітини. Через хоріон плід отримує кисень і всі поживні речовини. Формування повноцінної плаценти спостерігається наприкінці першого місяця після зачаття.
Запліднена яйцеклітина:
- Це яйцеклітина, запліднена сперматозоїдом, який прикріплюється до стінок матки.
- Це початок ембріонального розвитку плода і перша структура, визначена за допомогою ультразвукового дослідження.
- Через місяць після зачаття в яйцеклітині виявляється жовтковий мішок, наявність якого свідчить про здорову вагітність.
- Він має круглу або овальну форму, яка поступово збільшується в розмірах, що дозволяє визначити точний термін виношування плоду та виявити можливі порушення.
На відміну від матки, хоріон не скорочується, тому якщо орган сильно скорочується на ранніх термінах, відбувається часткове або повне відшарування. Ця проблема виникає у 2% усіх вагітностей і варіюється за тяжкістю та симптомами. [ 1 ]
Термін відшарування передбачає два стани: негайне відшарування (ранні терміни) та критичний стан (середина або кінець вагітності). У першому випадку це тривожний сигнал про можливий викидень.
Епідеміологія
Згідно з Міжнародною класифікацією хвороб МКХ-10, мимовільний викидень належить до категорії XV Вагітність, пологи та післяпологовий період (O00-O99):
- O03 Мимовільний аборт.
- O02.1 Невмілий аборт.
- O20.0 Загроза викидня.
Згідно з медичною статистикою, близько 10-15% усіх вагітностей закінчуються викиднями на ранніх термінах. Більше того, понад 50% спорадичних (випадкових) викиднів пов'язані з генетичними аномаліями плода. [ 2 ]
Відшарування плодового яйця тісно пов'язане з віком вагітної жінки; чим старша жінка, тим вищий ризик викидня:
- До 35 років – 15%
- 35-45 років – 20-35%
- Понад 45 років – 50%
- Викидки в анамнезі – 25%
Через дію певних факторів ембріон гине, а потім починається відшарування заплідненої яйцеклітини від стінок матки. У цей період у жінки спостерігаються кров'янисті виділення, оскільки відшарування видаляється з порожнини матки. Для підтвердження самовільного аборту проводиться кількісне визначення бета-ХГЛ та ультразвукова діагностика. [ 3 ], [ 4 ]
Причини відшарування на ранніх термінах вагітності
Існує багато факторів, які можуть спровокувати вивільнення заплідненої яйцеклітини в першому триместрі. Найчастіше патологічний стан пов'язаний з такими причинами:
- Гормональні порушення.
- Історія абортів.
- Захворювання репродуктивної системи.
- Нові нарости.
- Запальні патології органів малого тазу.
- Аномалії розвитку жіночих статевих органів.
- Вірусні та інфекційні захворювання під час вагітності.
- ЗПСШ.
- Артеріальна гіпертензія.
- Підвищена фізична активність.
- Спадкові патології.
- Резус-конфлікт між матір'ю та плодом.
- Порушення розвитку плаценти та ембріона.
- Шкідливі звички жінок: куріння, наркоманія, алкоголізм.
- Негативний вплив факторів навколишнього середовища.
Найчастіше причиною відшарування є дефіцит прогестерону. При цій патології жіночий організм не виробляє достатньої кількості прогестерону, який відповідає за нормальне виношування дитини. [ 5 ]
Фактори ризику
Ризик відшарування плодового яйця на ранніх термінах вагітності значно зростає, коли організм піддається впливу таких факторів:
- Стрес та емоційні переживання.
- Вік понад 35 років.
- Виснажлива фізична активність.
- Шкідливі звички.
- Резус-конфлікт.
- Пухлинні новоутворення.
- Дефіцит прогестерону.
- Хвороби вагітних: венеричні, інфекційні, вірусні, запальні.
- Прийом певних ліків.
- Спадкові патології та інші.
Будь-який із перелічених факторів може спричинити мимовільне переривання вагітності. Високий ризик викидня характерний для періоду, коли плацента ще не повністю сформована, тобто з перших днів запліднення до 16-го тижня. У цей період жінка повинна максимально захищати себе від впливу будь-яких патологічних факторів. [ 6 ]
Патогенез
Механізм розвитку самовільного викидня на ранніх термінах вагітності пов'язаний з багатьма факторами. Патогенез відшарування можуть викликати такі віруси у жінки: цитомегаловірус, герпес, парвовірус, краснуха. Ще однією можливою причиною викидня є хромосомні або спадкові патології.
Розглянемо етіопатогенез основних причин відшарування плодового яйця:
- Патології матки – аномалії розвитку мюллерової протоки, синехії полички матки, гіпоплазія матки, ураження органів внаслідок аборту, істміко-цервікальна недостатність,
- Ендокринні захворювання – гіпофункція яєчників, лютеїнова недостатність, гіперандрогенія надниркових залоз, гіпертиреоз, гіпотиреоз, діабет. Порушення у функціонуванні яєчників, надниркових залоз та інших ендокринних залоз. У цьому випадку викидень може статися як при спонтанному зачатті, так і при медикаментозно індукованій вагітності.
- Хромосомні аномалії – структурні порушення, кількісні аберації хромосом. Порушення клітинного та гуморального імунітету у жінок, ізосерологічна несумісність за групою крові та резус-фактором матері та плода.
- Інтоксикація організму – найбільшу небезпеку становить отруєння свинцем, ртуттю, бензином, нікотином та іншими токсичними речовинами. Ранні викидні типові для жінок, які зазнали впливу іонізуючого випромінювання або працюють у хімічній промисловості.
- Ізоантигенна несумісність крові плода – при цій аномалії антигени плода проникають через плаценту в організм жінки та провокують утворення специфічних антитіл. Це може призвести до гемолітичної хвороби, внутрішньоутробної загибелі плода та інших патологій.
- Захворювання та аномалії розвитку статевих органів. Наприклад, при міомі матки імплантація заплідненої яйцеклітини може відбуватися на міоматозному вузлі, який являє собою стоншену слизову оболонку. Через це ембріон не отримує достатнього харчування і не може повноцінно розвиватися.
- Аборти в анамнезі – штучне переривання вагітності викликає порушення нервової та ендокринної систем. На цьому тлі можливий розвиток запальних захворювань, хронічного ендометриту. Під час інструментального видалення плода під час розкриття шийки матки можливе пошкодження її м'язових структур. Це тягне за собою недостатність істміко-цервікального каналу та невиношування всіх наступних вагітностей.
- Інфекційні захворювання – викидень може бути спричинений як хронічними інфекціями, так і локальними ураженнями статевих органів бактеріальною флорою, вірусами, грибками та іншими патогенами. Запальні ураження статевих органів призводять до порушення структури та функцій основних шарів ендометрію та міометрія. Це спричиняє спайки, пухлини в малому тазі, фіксовану ретрофлексію та інші патології, що порушують ріст плода.
Не слід також виключати психогенні фактори, дія яких збільшує ризик викидня. Будь-яка з перерахованих вище причин призводить до посилення скоротливої активності матки та відшарування плодового яйця. Якщо викидень відбувається на початку першого або другого триместру, плодове яйцо відокремлюється від матки без розриву амніотичного міхура. [ 7 ]
Симптоми відшарування на ранніх термінах вагітності
Симптоми мимовільного викидня проявляються погіршенням самопочуття жінки. У цей період відбувається відшарування хоріона, розрив судин, через які він був введений у матку, та утворюється гематома.
Основні симптоми викидня включають:
- Біль у спині, схожий на менструальні спазми.
- Спазмолітичні напади внизу живота.
- Кров'янисті виділення зі згустками, що свідчать про видалення відшарованої заплідненої яйцеклітини з порожнини матки.
- Зменшення або повна відсутність ознак вагітності: нудота, біль у грудях, зміни настрою тощо.
У більшості випадків аборт на ранніх термінах починається з кров'янистих виділень, які переходять у кровотечу. Такі симптоми є приводом для звернення за невідкладною медичною допомогою.
Перші ознаки
Мимовільний викидень може статися на будь-якому терміні вагітності, але найчастіше це трапляється в перші місяці виношування. У першому триместрі існує високий ризик розвитку ретрохоріальної гематоми.
Перші ознаки відшарування плода:
- Спазмотичний біль внизу живота.
- Ниючий біль у попереку.
- Яскраво-червоні або темні вагінальні виділення.
- Відчуття спазмів матки.
- Сильна кровотеча зі згустками.
Якщо гематома не почала спорожнятися, то виділень немає, жінка скаржиться на біль та загальне погіршення самопочуття. Поява коричневих виділень свідчить про зменшення гематоми та є приводом для консультації гінеколога. У 30% випадків викидень протікає безсимптомно та може бути діагностований лише за допомогою скринінгового ультразвукового дослідження. [ 8 ]
Стадії
Існує кілька стадій відшарування плодового яйця:
- Загроза викидня – жінка відчуває біль, з’являються незначні кров’янисті виділення з піхви. Якщо своєчасно звернутися за медичною допомогою, є шанс зберегти вагітність.
- Почався викидень – біль у поєднанні з кров'янистими виділеннями. Ще є шанс врятувати вагітність.
- Аборт на ходу - різкі болі, рясні кров'янисті виділення зі згустками. Вагітність не врятувати.
- Завершений аборт – запліднена яйцеклітина повністю видаляється з порожнини матки, і кровотеча зупиняється.
Відторгнення плодового утворення до 12 тижнів називається викиднем на ранніх термінах, а мимовільний аборт до 22 тижнів – пізнім викиднем. [ 9 ]
Форми
Згідно з дослідженнями, плодові оболонки розходяться по-різному. Тому існує кілька видів самовільного переривання вагітності на ранніх термінах, розглянемо їх:
- Біохімічна вагітність – відторгнення сталося до затримки менструації. УЗД не виявляє плодове яйце, але тест на ХГЛ показує підвищений рівень. Найчастіше таке відшарування пов'язане з дефектами плодового яйця або гормональними порушеннями у жінки.
- Повне відшарування – плодові оболонки відокремилися від стінок матки, ембріон загинув. Матка скорочується і позбавляється плода. Жінка відчуває ниючий біль внизу живота, який іррадіює в крижі та поперек. Можлива сильна кровотеча.
- Неповний аборт – коли частина заплідненої яйцеклітини відмирає, в матці залишаються тканини, які порушують її скорочення та гемостаз. Через це існує ризик сильної кровотечі та геморагічного шоку. Навіть якщо кровотеча незначна, ризик її посилення залишається через залишки частин заплідненої яйцеклітини, інфекцію або утворення плацентарного поліпа.
- Невдалий викидень – запліднена яйцеклітина зупиняється в розвитку, але не відторгається. Вона піддається розсмоктуванню та проходить кілька стадій: кровотворення, плоть, літонедіон (петрифікація). Ця аномалія може виникнути на будь-якому терміні вагітності. Діагноз ґрунтується на кровотечі з незгортаючоюся кров’ю. У таких вагітних жінок в анамнезі можуть бути напади стенокардії.
- Шийкова вагітність – запліднена яйцеклітина розвивається в цервікальному каналі, тобто в області її перешийка. Відторгнення відбувається на 4-6 тижні вагітності. У жінки спостерігається рясна кровотеча, яка загрожує життю. Для лікування проводиться гістеректомія та замісна кровотерапія.
- Септичний (фебрильний) аборт – це серйозний стан, спричинений первинним або вторинним імунодефіцитом. Відшарування пов’язане з проникненням суперінфекції з антибіотикорезистентною флорою в піхву та матку. Жінка скаржиться на загальну слабкість, гіпертермію, тахікардію, гострий біль внизу живота, кров’янисто-гнійні виділення зі статевих шляхів. Вагітній потрібна невідкладна медична допомога та госпіталізація.
Незалежно від типу самовільного викидня, жінці потрібна медична та психологічна допомога.
Ускладнення і наслідки
Ризик ускладнень після викидня залежить від багатьох факторів. Перш за все, це термін, на якому відбулося відторгнення заплідненої яйцеклітини, вік жінки, тип самовільного аборту тощо.
До основних наслідків цієї патології належать:
- Неповний аборт, при якому частина заплідненої яйцеклітини та плаценти залишаються в матці. Це небезпечно через сильну кровотечу та інфекційний синдром.
- Інфекційні та запальні захворювання репродуктивної системи.
- Гормональні порушення.
- Труднощі з подальшим зачаттям та виношуванням плода.
- Гематометра – це порушення евакуації крові з порожнини матки. Через погану скоротливість або спазми шийки матки в ній накопичуються тромби. Жінка скаржиться на гострий біль внизу живота та відчуття розпирання, кров’янистих виділень немає.
- Порушення менструального циклу.
- Істміко-цервікальна недостатність.
- Ерозія шийки матки.
- Плацентарний поліп – коли плодове яйцо не повністю відшарується, в матці залишається частина плаценти, яка з часом проростає в сполучну тканину та щільно прикріплюється до стінок органу. Жінка страждає від болю та періодичних кров’янистих виділень, які можуть перерости в сильну кровотечу.
- Психологічні проблеми, депресія. [ 10 ]
У більшості випадків наслідки відшарування плодового яйця на ранніх термінах вагітності не становлять небезпеки для життя та здоров'я жінки. Для запобігання можливим ускладненням гінекологи рекомендують обов'язкове вишкрібання матки та контрольне ультразвукове дослідження через 2-3 тижні.
Діагностика відшарування на ранніх термінах вагітності
Для оцінки стану пацієнтки та діагностики мимовільного викидня збирають анамнез, аналізують скарги, проводять фізикальне обстеження та комплекс додаткових досліджень. Обов'язковою є первинна оцінка гемодинамічних показників.
- Аналіз скарг та збір анамнезу – особливості менструального циклу, попередні вагітності та аборти, гінекологічні захворювання, результати УЗД. Наявність симптомів ранньої вагітності: кров'янисті виділення з піхви, біль внизу живота та попереку, затримка менструації. Аналіз сечі на ХГЛ.
- Фізикальне обстеження – температура, артеріальний тиск, частота серцевих скорочень. Огляд та пальпація живота (біль, здуття, напруга м’язів передньої черевної стінки), вагінальне обстеження (огляд за допомогою дзеркал для визначення джерела та оцінки об’єму кровотечі). Бімануальна оцінка консистенції та довжини шийки матки, стану цервікального каналу, болючісті придатків та склепінь піхви.
- Інструментальне обстеження органів малого тазу (трансвагінальне або трансабдомінальне УЗД) та лабораторні аналізи.
Комплексний діагностичний підхід дозволяє виявити відшарування плодового яйця на ранній стадії та, якщо можливо, запобігти повному викидню. Також своєчасне звернення за медичною допомогою допомагає уникнути серйозних ускладнень у разі неповного відшарування ембріона. [ 11 ]
Тести
Лабораторні дослідження в поєднанні з результатами ультразвукового дослідження дозволяють діагностувати викидень. Пацієнтка повинна здати такі аналізи:
- Клінічний аналіз крові.
- Визначення рівня ХГЛ.
- Визначення групи крові (якщо є ризик крововтрати).
- Тестування на ЗПСШ.
- Аналіз на інфекційні захворювання.
- Мікроскопічне дослідження виділень з шийки матки.
Аналіз хоріонічного гонадотропіну людини – це гормон, що утворюється після імплантації ембріона в порожнину матки. Після викидня рівень ХГЛ підвищений, що дозволяє діагностувати мимовільний аборт. Аналіз на інфекційні захворювання та інші лабораторні дослідження дозволяють визначити, що стало причиною викидня, і, якщо можливо, запобігти викидням у майбутніх вагітностях. [ 12 ]
Інструментальна діагностика
У разі втрати вагітності на ранніх термінах проводиться трансвагінальне або трансабдомінальне УЗД для виявлення ознак відшарування плодового яйця та затримки його залишків у матці. Перше УЗД – це дослідження через піхву за допомогою ендовагінального датчика, що дозволяє детально оглянути структуру матки та яєчників.
Якщо трансвагінальне дослідження неможливе, показане трансабдомінальне дослідження. Його проводять при повному сечовому міхурі. Воно дозволяє вивчити стан органів малого тазу, матки та придатків, виявити патології репродуктивних органів.
Можливі результати дослідження:
- Повний аборт – середній внутрішній діаметр плідного яйця >20-25 мм, ембріон не візуалізується. Товщина ендометрію менше 15 мм, залишки продуктів зачаття були попередньо ідентифіковані.
- Нежиттєздатна вагітність – ембріон >7-8 мм, серцебиття не візуалізується.
- При неповному викидні в матці є тканина діаметром понад 15 мм.
- Позаматкова вагітність – порожнина матки порожня, але збільшена в розмірах, як і придатки. Спостерігаються ознаки гіперплазії ендометрія.
- Септичний викидень – ознаки повного або неповного аборту, висхідного інфекційного ураження порожнини матки та її придатків, очеревини, абсцесу малого таза.
Якщо у жінки тривалий або нерегулярний менструальний цикл, повторне УЗД показано через тиждень після першого.
Диференціальна діагностика
Обов'язковим компонентом обстежень при відторгненні плодового утворення на ранніх термінах вагітності є диференціальна діагностика.
Викидень диференціюють від таких патологій:
- Новоутворення піхви та шийки матки. Рясні кров'янисті виділення можуть свідчити про ектропіон, тобто виворіт слизової оболонки цервікального каналу. Для виявлення захворювання проводиться дослідження в дзеркалах та кольпоскопія.
- Ще однією можливою причиною вагінальної кровотечі є ановуляторний цикл, який часто супроводжується затримками менструації. Для діагностики проводиться тест на ХГЛ (негативний) та бімануальне дослідження матки.
- Диференціацію проводять з пузирним заносом. При цій патології з'являються виділення у вигляді бульбашок, а розмір матки більший за передбачуваний термін вагітності. Для підтвердження діагнозу показано УЗД.
- При позаматковій вагітності спостерігаються кров'янисті виділення, різкі болі, відчуття тиску на сечовий міхур. Тест на ХГЛ позитивний. Бімануальна діагностика виявляє біль при русі шийки матки. Орган менший за розміром, ніж має бути на передбачуваному терміні вагітності. При пальпації маткових труб можливе потовщення та випинання склепінь. УЗД виявляє запліднену яйцеклітину в матковій трубі. При її розриві кров накопичується в черевній порожнині.
Результати диференціальної діагностики дозволяють поставити остаточний діагноз щодо самовільного переривання вагітності на ранніх стадіях. [ 13 ]
До кого звернутись?
Лікування відшарування на ранніх термінах вагітності
Якщо підозри на відшарування плодового яйця підтверджуються, жінку направляють до лікарні. Вагітність, яку можна зберегти, потребує стаціонарного лікування та медичного нагляду, тому пацієнтку госпіталізують. Головною метою лікування є розслаблення матки, зупинка кровотечі та продовження терміну вагітності за умови життєздатності ембріона/плоду.
На цьому етапі жінці слід забезпечити повний спокій, як фізичний, так і емоційний. Навіть надто активна перистальтика кишечника небезпечна, тому рекомендується дієтичне харчування, відмова від продуктів, що послаблюють або провокують метеоризм. Статеві акти також заборонені. [ 14 ]
Обов’язковим компонентом терапії є препарати, що зупиняють кровотечу, знижують тонус матки та полегшують біль. Але при використанні ліків у першому триместрі слід враховувати ризик їх тератогенної та ембріотоксичної дії. [ 15 ]
Препарати
У більшості випадків раннє відшарування плідного яйця вимагає медикаментозного лікування. Лікар підбирає ліки на основі стану вагітної жінки, типу відторгнення, менструації та загального стану здоров'я.
- Гормональна терапія часто застосовується у випадках загрози або розпочатого викидня. У випадках раніше діагностованої недостатності жовтого тіла використовуються гестагени: алілестренол, турінал. Але такі препарати протипоказані жінкам з наднирковою гіперандрогенією, тому їм призначають кортикостероїди: преднізолон, дексаметазон.
- Препарати прогестерону позитивно впливають на гормональний статус вагітної жінки та усувають загрозу викидня. Найчастіше пацієнткам призначають Ацетомепрегенол.
- Жінкам з аномаліями розвитку матки, гіпоплазією та гіпофункцією яєчників, крім гестагенів, призначають естрогени: етинілестрадіол, мікрофолін, фолікулін, естрадіолу дипропіонат.
- Для пацієнток з коригованою гіпофункцією яєчників препарат Хоріогонін застосовується на тлі терапії гестагенами та естрогенами.
- Коли почалося відшарування з кровотечею, використовуються Аскорутин, Дицинон та Етамзилат.
- У разі неповного аборту для видалення заплідненої яйцеклітини може бути використано внутрішньовенне крапельне введення Окситоцину або Простагландину F2.
- У разі тривалої кровотечі після спорожнення матки рекомендується використовувати препарати, що сприяють скороченню органу: метилергометрин, ерготал, ерготаміну гідротартрат. Ці препарати вводяться підшкірно, внутрішньом'язово, повільно у вену або в шийку матки.
Розглянемо детальніше основні групи препаратів, що використовуються для відторгнення заплідненої яйцеклітини в першому триместрі:
- Спазмолітичні препарати
- Папаверин
Міотропний спазмолітичний засіб. Знижує тонус і скоротливість гладкої мускулатури. Має судинорозширювальні та спазмолітичні властивості.
- Показання до застосування: спазми гладкої мускулатури органів черевної порожнини, спазми сечовивідних шляхів та судин головного мозку, спазми периферичних судин.
- Спосіб введення: підшкірно, внутрішньом'язово та внутрішньовенно. Дозування та тривалість терапії визначає лікар.
- Протипоказання: непереносимість компонентів препарату, артеріальна гіпотензія, кома, пригнічення дихання, глаукома, ниркова недостатність, бронхообструктивний синдром.
- Побічні ефекти: головний біль та запаморочення, сонливість, тимчасове зниження гостроти зору, нудота, розлад кишечника, сухість у роті, підвищення активності печінкових ферментів. Аритмія, почастішання серцевого ритму, шкірні алергічні реакції, апное. Передозування має схожі симптоми. Специфічного антидоту немає, лікування симптоматичне.
Форма випуску: ампули по 2 мл, по 10 штук в упаковці.
- Но-шпа
Лікарський засіб з активним компонентом дротаверином. Має сильну та тривалу спазмолітичну дію на організм. Розширює судини та нормалізує перистальтику кишечника. Не проникає через гематоенцефалічний бар'єр та не має негативного впливу на центральну нервову систему.
- Показання до застосування: спазми гладкої мускулатури різної етіології та локалізації, головні болі та напруга, альгодисменорея, коліт, гастрит.
- Спосіб застосування: 120-240 мг на добу, розділені на 2-3 прийоми. Тривалість терапії залежить від тяжкості захворювання.
- Побічні ефекти: головний біль, запаморочення, розлади ЦНС, утруднення дефекації, нудота та блювота, тахікардія, гіпотензія, алергічні реакції.
- Протипоказання: гіперчутливість до компонентів препарату, ниркова/печінкова недостатність, непереносимість лактози, період лактації, серцева недостатність,
- Передозування: порушення ритму та провідності серцевого м'яза. Лікування спрямоване на підтримку нормального функціонування організму.
Форма випуску: 10 таблеток у блістері, 2 блістери в упаковці.
- Метацин
М-холінергічний засіб, що застосовується при захворюваннях зі спазмами гладкої мускулатури. Призначають при виразках шлунково-кишкового тракту, гастриті, ниркових та печінкових кольках. В анестезіології для зменшення секреції слинних та бронхіальних залоз.
Спосіб застосування: перорально 20-40 мг 2-3 рази на день, парентерально 0,5-2 мл 0,1% розчину. Побічні ефекти та симптоми передозування включають утруднене сечовипускання, сухість у роті, запор. Метацин протипоказаний у випадках підвищеного внутрішньоочного тиску та гіпертрофії передміхурової залози. Препарат випускається у двох формах: таблетки 20 мг, 10 штук в упаковці, ампули 0,1% розчину по 1 мл, 10 штук в упаковці.
- Баралгін
Має виражені спазмолітичні та знеболювальні властивості. Застосовується при спазмах гладкої мускулатури: спазмах сечоводів, спастичній дисменореї, спазмах шлунка та кишечника, тенезмах сечового міхура та інших патологіях.
- Препарат приймають перорально по 1-2 таблетки 2-3 рази на день. В особливо важких випадках Баралгін вводять внутрішньом'язово або внутрішньовенно.
- Протипоказання: непереносимість компонентів препарату, гранулоцитопенія, тахіаритмія, глаукома, гіпертрофія передміхурової залози, недостатність коронарного кровообігу.
- Побічні ефекти: алергічні реакції. Передозування має схожі ознаки, лікування симптоматичне.
Форма випуску: таблетки по 20 штук та ампули по 5 мл по 5 штук в упаковці.
Також розслабити м’язи матки допоможе внутрішньом’язове введення 25% розчину сульфату магнію.
- Гемостатичний
- Етамсилат
Збільшує утворення мукополісахаридів у стінках капілярів та підвищує їхню стабільність. Нормалізує їхню проникність, покращує мікроциркуляцію та має гемостатичну дію.
Стимулює утворення III фактора згортання крові, нормалізує швидкість адгезії тромбоцитів. Не впливає на протромбіновий час, не викликає підвищеного згортання крові та не сприяє утворенню тромбів.
- Показання до застосування: капілярна кровотеча при діабетичних ангіопатіях. Хірургічні втручання в отоларингології та офтальмології, стоматології, урології в хірургічній та гінекологічній практиці. Невідкладні стани при кишкових та легеневих кровотечах та геморагічних діатезах.
- Спосіб введення: внутрішньовенно, внутрішньом'язово, перорально, субкон'юнктивально, ретробульбарно. Дозування та тривалість терапії визначає лікар.
- Протипоказання: кровотеча, спричинена антикоагулянтами. З обережністю призначають пацієнтам з тромбозами та емболіями в анамнезі. Випадків передозування та побічних реакцій не виявлено.
Форма випуску: 12,5% розчин в ампулах по 2 мл по 10, 50 ампул в упаковці. Таблетки по 250 мг по 50 та 100 штук в упаковці.
- Тренакса
Антифібринолітичний препарат, містить активну речовину – транексамову кислоту. Уповільнює процес фібринолізу, має місцеву та системну гемостатичну дію. Добре проникає в синовіальну рідину, створюючи концентрації, рівні плазмовим. У спинномозковій рідині рівень активних компонентів становить близько 10%. Транексамова кислота не зв'язується з альбумінами плазми. Виводиться нирками у незміненому вигляді та у вигляді метаболітів.
- Показання до застосування: короткочасна терапія геморагій у пацієнтів з підвищеним загальним фібринолізом, включаючи злоякісні ураження підшлункової залози та передміхурової залози, хірургічні втручання, післяпологові кровотечі. Носові, маткові та шлунково-кишкові кровотечі, гематурія, кровотечі після конізації шийки матки, простатектомії. Спадковий ангіоневротичний набряк та шкірні алергічні захворювання.
- Спосіб застосування: перорально 1-1,5 г 2-3 рази на день. Тривалість лікування залежить від тяжкості захворювання.
- Побічні ефекти: біль в епігастральній ділянці, нудота, блювання, розлади кишечника, головний біль та запаморочення, кропив'янка, свербіж, тромбоз, тромбоемболія.
- Протипоказання: індивідуальна непереносимість компонентів препарату, тяжке порушення функції нирок, тромбофлебіт, макроскопічна гематурія, інфаркт міокарда, субарахноїдальний крововилив, високий ризик утворення тромбів.
- Передозування: біль в епігастральній ділянці, нудота та блювання, ортостатична гіпотензія. Специфічного антидоту немає, лікування симптоматичне.
Форма випуску: 6 таблеток у смужці, 2 смужки в упаковці.
- Аскорутин
Зменшує проникність капілярів, блокує фермент гіалуронідазу. Запобігає перекисному окисленню ліпідів клітинних мембран. Застосовується при підвищеній проникності судин, гіповітамінозі та авітамінозі Р.
Препарат приймають по 1 таблетці 2-3 рази на день. Не застосовують при непереносимості активних компонентів. Випадків передозування та побічних ефектів не виявлено. Аскорутин випускається у формі таблеток по 10 та 50 штук в упаковці.
- Діцинон
Протигеморагічний засіб. Пригнічує розпад мукополісахаридів судинної стінки, нормалізує її проникність при патологічних процесах. Препарат діє гемостатично, збільшує швидкість утворення первинного тромбу. Не впливає на протромбіновий час і не має гіперкоагуляційного ефекту.
Він стає активним через 5-10 хвилин після ін'єкції та через 1-2 години після перорального застосування. Зберігає ефективність протягом 4-8 годин. Протягом курсу лікування терапевтичний ефект триває 5-8 днів.
- Показання до застосування: паренхіматозні та капілярні кровотечі під час хірургічних втручань в отоларингології, офтальмології, стоматології, гінекології. Екстрені операції для зупинки гострої кровотечі, захворювання системи крові, геморагічний діатез.
- Спосіб застосування: внутрішньовенно/внутрішньом'язово, перорально. Дозування та тривалість лікування визначає лікар.
- Побічні ефекти: головний біль та запаморочення, оніміння нижніх кінцівок. Нудота, блювання, печія, важкість в епігастральній ділянці. Зниження артеріального тиску, гіперемія шкіри.
- Протипоказання: крововиливи та кровотечі внаслідок передозування антикоагулянтами, порфірія, тромбоемболія, тромбоз. Випадків гострого передозування не зареєстровано.
Форма випуску: таблетки по 50 та 500 мг, 5% та 12,5% розчин для ін'єкцій.
- Седативні засоби
- Персен
Лікарський засіб з м’якою седативною дією на рослинній основі. Містить екстракт валеріани та меліси. Заспокоює, знімає дратівливість та психоемоційне напруження, збудження. Покращує засинання, але не викликає сонливості протягом дня.
- Показання до застосування: неврози, психоемоційне збудження, зниження уваги, безсоння, тривога, вегето-судинна дистонія. Психосоматичні розлади при стресових факторах. Відміна сильних седативних препаратів.
- Спосіб застосування: перорально по 2-3 капсули 1-3 рази на день. Тривалість лікування визначає лікар.
- Побічні ефекти: реакції гіперчутливості, схильність до запорів.
- Протипоказання: непереносимість компонентів препарату, педіатрична практика.
- Передозування: слабкість, головний біль та запаморочення, нудота, спастичний біль у внутрішніх органах, тремор кінцівок, мідріаз. Больові симптоми зникають самостійно протягом 24 годин після введення.
Форма випуску: кишковорозчинні таблетки у блістерах по 40 штук, капсули по 20 штук в упаковці.
- Ново-Пасіт
Комбінований препарат, що містить гвайфенезин та комплекс екстрактів лікарських рослин: глоду, хмелю, звіробою, меліси, пасифлори, чорної бузини, валеріани. Має заспокійливі та протитривожні властивості. Усуває психічну напругу та страх. Сприяє розслабленню гладкої мускулатури.
- Показання до застосування: дратівливість, легкі форми неврастенії, тривога, страх, втома, порушення пам'яті, розумове виснаження. Розлади сну, головні болі, мігрень, нервово-м'язова збудливість. Дерматози, функціональні захворювання шлунково-кишкового тракту, вегето-судинна дистонія.
- Спосіб застосування: сироп і таблетки приймають перорально. Дозування та тривалість терапії визначає лікар індивідуально для кожного пацієнта.
- Побічні ефекти: головний біль та запаморочення, втома, зниження концентрації уваги, нудота, блювота, печія, м'язова слабкість, свербіж, запор.
- Протипоказання: м'язова слабкість, гіперчутливість до компонентів препарату, тяжкі шлунково-кишкові розлади, педіатрична практика.
Форма випуску: розчин для перорального застосування у флаконах по 100 мл, по 10 таблеток у блістері.
Як заспокійливий засіб можна використовувати настій кореня валеріани або трави пустирника по 1 столовій ложці тричі на день. Корисними будуть чаї та відвари на основі м’яти, меліси, ромашки.
- Адренергічні агоністи, що мають гальмівну дію на скоротливу активність міометрія.
- Партусістен
Токолітичний засіб з фармакологічної групи бета2-адренергічних стимуляторів. Його механізм дії подібний до фенотеролу.
- Показання до застосування: загроза передчасних пологів. Не має негативного впливу на плід та дитину.
- Спосіб введення: внутрішньовенно крапельно 0,5 мг у 250-500 мл 5% розчину глюкози. Перорально 5 мг кожні 2-3 години, максимальна добова доза 40 мг. Тривалість лікування – 1-3 тижні.
- Побічні ефекти: тахікардія, тремор кінцівок, зниження артеріального тиску, пітливість, нудота та блювота, м'язова слабкість.
- Протипоказання: серцева аритмія, вади серця, тиреотоксикоз, глаукома.
Форма випуску: таблетки по 0,5 мг та ампули по 0,025 мг.
- Фенотерол
Адреноміметичний засіб, стимулює бета-адренорецептори матки та бронхів. Застосовується для купірування нападів бронхіальної астми, емфіземи легень, спастичного астматичного бронхіту. Спосіб застосування та дозування індивідуальні для кожного пацієнта, тому підбираються лікарем.
Побічні ефекти включають тремор кінцівок, тахікардію, підвищену тривожність, втому, пітливість, головний біль. Для лікування показано зменшення дози.
Медикамент протипоказаний при серцевій аритмії, тяжкому атеросклерозі. Фенотерол випускається у формі таблеток по 5 мг, ампул для ін'єкцій по 0,5 мг, а також у формі аерозольного балона об'ємом 15 мл (300 разових доз).
- Ритодрин
Препарат, подібний за механізмом дії до фенотеролу, сальбупарину та інших бета2-адреноміметиків. Розслаблює м'язи матки. Застосовується як токолітичний засіб при загрозі передчасного переривання вагітності.
- Спосіб застосування: перорально 5-10 мг 3-6 разів на день. Тривалість лікування становить 1-4 тижні. Якщо є підозра на відшарування плодового яйця на ранніх стадіях, препарат вводять внутрішньовенно. 50 мг препарату розводять у 500 мл ізотонічного розчину натрію хлориду та вводять крапельно (10-15 крапель за хвилину).
- Побічні ефекти: почастішання серцевого ритму, тремор кінцівок, м’язова слабкість, підвищене потовиділення, нудота та блювання, зниження артеріального тиску. Больові симптоми зменшуються внутрішньовенним введенням 30 мг верапамілу.
- Протипоказання: порушення серцевого ритму, захворювання щитовидної залози, вади серця, підвищений внутрішньоочний тиск.
Форма випуску: ампули по 10 мг та таблетки по 5 мг.
- Гормональні засоби
- Утрожестан
Лікарський засіб з активною речовиною – натуральним мікронізованим прогестероном. При введенні в організм нормалізує секреторні перетворення у слизовій оболонці матки. Сприяє переходу ендометрію з проліферативної фази в секреторну. Під час вагітності знижує скоротливість та збудливість міометрія та маткових труб. Стимулює трансформацію в термінальних елементах молочних залоз. [ 16 ]
- Показання до застосування: препарат застосовують перорально при безплідді, спричиненому недостатністю жовтого тіла, порушеннях менструального циклу, мастопатії та передменструальному синдромі.
- Інтравагінальне введення капсул показано для підтримки лютеїнової фази менструації, як замісна гормональна терапія при передчасній менопаузі. Призначається при безплідді, спричиненому недостатністю жовтого тіла, для профілактики міоми матки та ендометріозу. Препарат ефективний при загрозі переривання вагітності та для лікування звичних невиношування вагітності через дефіцит прогестерону.
- Спосіб застосування: таблетки приймають перорально по 200-300 мг на добу, розділивши на два прийоми. Капсули вводяться глибоко в піхву з дозуванням, підібраним лікарем. При загрозі переривання вагітності та для профілактичного лікування звичного невиношування вагітності застосовують 400-800 мг вагінально.
- Побічні ефекти: міжменструальні кровотечі, головний біль та запаморочення, сонливість, реакції гіперчутливості. Передозування має схожі ознаки, лікування симптоматичне.
- Протипоказання: кровотечі зі статевих шляхів, схильність до тромбозів, неповний аборт, злоякісні ураження репродуктивних органів та молочних залоз, порфірія. Не застосовується при тяжких порушеннях функції печінки, алергічних реакціях на компоненти препарату. [ 17 ]
Форма випуску: таблетки 100 мг, 30 штук у блістері, капсули для інтравагінального введення 200 мг, 14 штук в упаковці.
- Дюфастон
Лікарський засіб з активною речовиною – дидрогестероном (аналогом натурального прогестерону). Не має естрогенної, кортикоїдної та андрогенної дії. Не порушує термогенез та не впливає на метаболічні процеси. Вибірково впливає на прогестинові рецептори слизової оболонки матки. Не впливає на овуляцію фолікулів.
- Показання до застосування: ендогенний дефіцит прогестерону, загроза викидня, звична втрата плода, передменструальний синдром. Замісна гормональна терапія, клімактеричний синдром.
- Спосіб застосування: при загрозі переривання вагітності приймати 40 мг один раз на день, потім по 10 мг кожні 8 годин протягом 1 тижня. Потім дозування зменшують, але якщо виникає нова загроза переривання вагітності, дози відновлюють. Препарат можна приймати до 12-20-го тижня вагітності. При дисфункціональних кровотечах приймати по 10 мг двічі на день у поєднанні з етинілестрадіолом 0,05 мг. При плануванні вагітності або звичному невиношуванні вагітності – 10 мг двічі на день з 11-го по 25-й день менструального циклу.
- Побічні ефекти: у рідкісних випадках може розвинутися кровотеча. Може розвинутися гіперчутливість до препарату.
- Протипоказання: непереносимість дидрогестерону або інших компонентів препарату, синдром Ротора та синдром Дубіна-Джонсона. Випадків передозування не зареєстровано.
Форма випуску: таблетки для перорального застосування.
Згідно зі статистикою, при своєчасному лікуванні близько 80% випадків відторгнення плодового утворення закінчуються одужанням пацієнтки без ускладнень. Якщо звернутися за медичною допомогою пізно, збереження вагітності неможливе. У разі неповного спорожнення порожнини матки проводиться хірургічне вискоблювання продуктів зачаття. Тривалість лікування індивідуальна для кожної пацієнтки, але в середньому становить не менше 10-14 днів. [ 18 ]
Вітаміни
Вітамінотерапія є невід'ємним компонентом лікування будь-якого захворювання або патологічного стану. Вітаміни рекомендуються на ранніх термінах вагітності та під час відшарування плодового яйця. Найчастіше жінкам призначають такі корисні речовини:
- Вітамін Е
Токоферол покращує репродуктивні функції, тому його призначають для успішного зачаття. Він має антиоксидантні властивості, нормалізує нервову систему, захищає від стресу. Сприяє нормальному розвитку плода в першому триместрі та відповідає за центральну нервову систему дитини, захищає від негативних факторів навколишнього середовища. [ 19 ]
Вітамін Е слід приймати після консультації з лікарем. Це пов'язано з ризиком розвитку алергічних реакцій та шлунково-кишкових розладів. Токоферол випускається в рідкій формі та в капсулах, які приймаються перорально. На ранніх стадіях вітамін приймають по 200 мг на день, розділивши на два прийоми. Тривалість лікування не повинна перевищувати 1 місяця. [ 20 ], [ 21 ]
- Фолієва кислота
Вітамін B9 належить до групи протианемічних водорозчинних речовин. Стимулює кровотворення, бере участь в утворенні еритроцитів, лейкоцитів і тромбоцитів. Сприяє засвоєнню заліза. Фолієва кислота бере участь у синтезі амінокислот ДНК і РНК, підтримці нормального рівня гомоцистеїну та в дозріванні яйцеклітини. [ 22 ]
Вітамін B9 стимулює роботу мозку, покращує пам'ять і настрій. Нормалізує рівень жіночих гормонів. Прийом вітаміну до зачаття та в першому триместрі знижує ризик розвитку патологій у плода. [ 23 ]
Дефіцит фолієвої кислоти може спровокувати відшарування плаценти та мимовільний викидень. Збільшує ймовірність вроджених вад та аномалій у плода, таких як дефекти нервової трубки, розщеплення піднебіння тощо. Фолієву кислоту приймають по 0,4 мг на добу. Передозування препарату викликає підвищену збудливість, шлунково-кишкові розлади та функціональні зміни нирок. [ 24 ]
- Магне Б6
Магній бере участь у багатьох біохімічних процесах в організмі. Речовина нормалізує функціонування імунної, нервової та м'язової систем, прискорює обмінні процеси, а також сприяє відновленню кісткової тканини. Під час вагітності потреба організму в цьому мікроелементі зростає в 2-3 рази. [ 25 ]
Дефіцит магнію B6 негативно впливає на здоров'я жінок та розвиток плода. Це може призвести до вад розвитку суглобів та мітрального клапана серця. Збільшується ризик викидня та передчасних пологів. Дозування вітаміну та тривалість його застосування визначаються лікарем індивідуально для кожної пацієнтки.
Фізіотерапевтичне лікування
Якщо існує ризик відшарування плодового яйця на ранніх термінах вагітності, жінці можуть призначити фізіотерапію. Таке лікування спрямоване на усунення загрози переривання вагітності та зменшення медикаментозного навантаження на організм.
Найчастіше пацієнткам призначають фізіотерапевтичні процедури, що впливають на скоротливість матки, центральні або периферичні механізми.
Фізіотерапевтичне лікування показано в таких випадках:
- Ризик мимовільного аборту.
- Ранній токсикоз з нудотою та блювотою.
- Гестоз.
- Затримка розвитку плода.
- Переношена вагітність.
- Розбіжність лобкових кісток.
- Лактостаз, післяпологовий ендометрит.
У разі загрози відторгнення плодового утворення використовуються такі фізіотерапевтичні процедури:
- Ендоназальна гальванізація.
- Електрофорез магнію синусоїдальним модульованим струмом.
- Індуктотермія області нирок.
- Електрорелаксація матки за допомогою змінного синусоїдального струму.
Якщо причиною відшарування є істміко-цервікальна недостатність, то допоміжними методами є медикаментозна терапія та фізіотерапія. Основним методом лікування є хірургічна корекція.
Народні засоби
Народні методи лікування відшарування плодового яйця в більшості випадків неефективні та навіть небезпечні. Але деякі жінки все ж вдаються до народної терапії. Давайте розглянемо найбезпечніші методи на основі лікарських рослин:
- Столову ложку кори калини залийте 500 мл окропу та варіть на повільному вогні 10 хвилин. Охолодіть та процідіть. Приймайте по ½ склянки 3 рази на день.
- Подрібніть та змішайте 100 г сухої трави деревію та 50 г трави споришу. Приймайте трав'яний порошок по ½ чайної ложки 3 рази на день за 30 хвилин до їди.
- Візьміть 5 г свіжого листя або коренів кульбаби. Залийте їх окропом і кип'ятіть 5-7 хвилин на середньому вогні. Приймайте по 50 мл 3 рази на день.
- Змішайте свіжі квіти звіробою та календули в рівних пропорціях. Залийте 250 мл окропу та дайте настоятися 30-40 хвилин. Процідіть та приймайте по 2 склянки на день, додавши ложку меду.
Всі вищезазначені рецепти використовуються при загрозі викидня в першому триместрі. Перед використанням методів народної медицини слід проконсультуватися з лікарем і отримати його дозвіл.
Лікування травами
Лікарські трави є ще одним альтернативним підходом до лікування переривання вагітності на ранніх термінах.
Для запобігання викидню можна використовувати такі трав'яні рецепти:
- Візьміть по 2 частини бешихи, квіток календули та трави дягелю. Змішайте їх з 1 частиною листя кропиви дводомної та кореневищ шабельника. Дві столові ложки суміші залийте 500 мл окропу та дайте настоятися 3 години. Процідіть та приймайте по ½ склянки 3 рази на день за 30 хвилин до їди.
- Три столові ложки календули (листя та суцвіття) залийте 1 літром води та поставте на середній вогонь. Рідина повинна википіти до половини. Процідіть охолоджений відвар і приймайте по 50 мл 2-3 рази на день перед їжею.
- Візьміть по 3 частини коренів солодки та оману, додайте 2 частини чорної смородини. Ретельно перемішайте трави та з’єднайте з 1 частиною коренів перстачу та кропиви дводомної. 2-3 ложки суміші залийте 250-300 мл окропу, кип’ятіть на середньому вогні 20-30 хвилин. Охолодіть, процідіть та приймайте по ½ склянки 3 рази на день до їди.
Перед використанням вищезазначених рецептів слід проконсультуватися з лікарем і переконатися у відсутності алергічних реакцій на рослинні інгредієнти рецептів.
Гомеопатія
Альтернативним методом лікування мимовільного викидня в перші місяці вагітності є гомеопатія. Якщо є загроза викидня, можна використовувати такі гомеопатичні препарати:
- Аконіт – загроза викидня після нервового переживання, стресу, спалаху гніву.
- Арніка – відторгнення заплідненої яйцеклітини після травми, сильна кровотеча.
- Беладонна – ниючий біль внизу живота та спини, рясні кров'янисті виділення.
- Каулофілум – звичне невиношування вагітності, болючі відчуття в спині та животі. Скорочення матки з незначними кров'янистими виділеннями.
- Ромашка - викидень після сильного нервового збудження.
- Циміцифуга – різкий біль внизу живота.
- Сабіна – рясні кров’янисті виділення. Біль у спині, що поширюється на низ живота.
- Секале – ризик відшарування, сильна кровотеча, сильний біль.
- Сепія – різкий біль і слабкість, м’язові спазми.
- Калина – викидні в анамнезі, біль у животі, спині та стегнах.
Всі ліки та їх дозування підбирає лікар-гомеопат, оцінюючи стан пацієнта.
Хірургічне лікування
У разі неповного викидня, септичного аборту та масивної кровотечі показано хірургічне лікування. Перед операцією проводиться ультразвукове дослідження, яке виявляє залишки заплідненої яйцеклітини в порожнині матки. Залежно від результатів УЗД можуть бути призначені такі види вишкрібання:
- Аспіраційне кюретаж – залишки ембріона невеликі та можуть бути відсмоктані вакуумом. [ 26 ]
- Кюретаж – плід загинув, але ще не повністю вийшов з матки.
Лікування проводиться під загальним або місцевим наркозом. Для операції використовуються спеціальні інструменти, що відкривають шийку матки та видаляють верхній шар ендометрію. Процедура триває близько 15-25 хвилин. Після цього пацієнтка проводить кілька годин під наглядом лікаря і, якщо немає ускладнень, відправляється додому.
Після кюретажу можуть розвинутися такі ускладнення, деякі з яких є нормальними:
- Помірний біль внизу живота, схожий на менструальний. Триває від кількох годин до кількох днів і не потребує лікування.
- Рясні кров'янисті виділення. Зазвичай тривають не більше 10 днів. Якщо кровотеча триває довше, це може бути ознакою спазму шийки матки та потребує додаткового лікування.
- Ризик інфікування та розвитку сепсису.
- Ризик неповного вилучення залишків тканин плода. Спричиняє сильну крововтрату та вимагає термінового хірургічного втручання.
- Ризик пошкодження шийки матки або тіла матки під час операції. Неправильні дії хірурга можуть призвести до перфорації матки або розриву її тканин.
Тканини, отримані в результаті операції після викидня, відправляються на гістологічне дослідження. Це необхідно для підтвердження внутрішньоутробної вагітності, виключення позаматкової вагітності, трофобластичної хвороби.
Щоб мінімізувати ризик викиднів у майбутньому, слід пройти комплексне медичне обстеження. Це допоможе визначити причини відторгнення плодового утворення та усунути їх.
Профілактика
Немає специфічних методів запобігання відшарування плодового яйця в перші місяці вагітності. Щоб зменшити ризик розвитку дефектів нервової трубки у плода, які можуть спричинити викидні, рекомендується прийом фолієвої кислоти під час планування вагітності та протягом першого триместру.
Планування зачаття має важливе значення. Готуючись до вагітності та для зменшення ризику мимовільного викидня, майбутнім батькам слід пройти медичне обстеження та здати ряд аналізів:
- Аналіз на ЗПСШ та інфекційні захворювання.
- Генетичні тести.
- Обстеження репродуктивної системи.
- УЗД органів малого тазу у жінок.
- Визначення біосумісності подружжя та інші тести.
Регулярні візити до гінеколога та своєчасна реєстрація в жіночій консультації також є профілактичним методом. Медична консультація та ранні обстеження дозволяють оцінити стан вагітності, що триває.
Майбутній мамі рекомендується збалансоване харчування, помірна фізична активність та мінімум стресу. Також їй слід відмовитися від шкідливих звичок, які негативно впливають як на жіночий організм, так і на розвиток плода.
Прогноз
Відшарування плодового яйця на ранніх термінах вагітності має сприятливий результат. При одному мимовільному викидні ризик переривання наступної вагітності становить близько 20%. Якщо у жінки сталося два мимовільних викидні поспіль, проводиться комплексне обстеження для виявлення причин цієї аномалії.
Не забувайте про психологічну реабілітацію. Після викидня жінка стикається з сильним стресом і депресією, тому їй потрібна реабілітаційна терапія. Планувати нову вагітність можна не раніше ніж через 6-12 місяців. Дуже важливо виключити всі фактори, які призвели до аборту в минулому.

