
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Операція з видалення жовчного міхура лапароскопічним шляхом: життя після та реабілітація
Медичний експерт статті
Останній перегляд: 06.07.2025
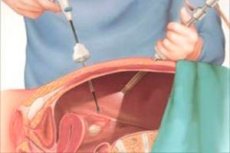
Сьогодні лапароскопічні операції набули широкого поширення та широко використовуються в практиці хірургів. Вони мають багато переваг. Хірурги вказують на високу ефективність цього методу, наголошують на його відносній безпеці та низькому рівні травматичності. Метод ідеально підходить для операцій на черевній порожнині та тазу, дозволяє швидко проводити маніпуляції. Лапароскопія використовується приблизно в 70-90% випадків і стала звичною частиною повсякденної практики.
Видалення жовчного міхура: лапароскопія чи відкрита операція?
Іноді єдиний спосіб позбутися жовчнокам'яної хвороби – це хірургічне втручання. Традиційно використовувалися операції на черевній порожнині, але зараз перевага надається лапароскопії.
Для початку визначимося з терміном «лапароскопія»: операція, спрямована на видалення жовчного міхура або його окремої частини. Вона виконується за допомогою лапароскопічного доступу.
Відповідь на питання, до якого методу краще вдатися, можна знайти, розглянувши суть кожної з операцій.
Звичайна операція на черевній порожнині передбачає розріз у черевній порожнині. Робиться отвір, через який відкривається доступ до внутрішніх органів. Лікар руками розсуває всі м’язи, волокна, зміщує органи та дістається до хворого органу. За допомогою хірургічних інструментів лікар виконує необхідні дії.
Тобто лікар розрізає черевну стінку, вирізає сечовий міхур або видаляє камені та зашиває рану. Природно, що після такої операції не уникнути шрамів та слідів. Основний шрам проходить по лінії розрізу.
При використанні лапароскопічного методу видалення жовчного міхура повний розріз не робиться. Використовується сучасне високотехнологічне обладнання. Доступ до органу, який оперують, відбувається через невеликий розріз. У цьому допомагає лапароскоп, який можна уявити як інструмент з міні-відеокамерою та освітлювальними приладами на кінці. Це обладнання вводиться через розріз, і воно виводить зображення на екран комп'ютера. Потім через отвори, що залишилися, вводяться трубки малого діаметра. Через них проводяться маніпулятори (троакари) з інструментами, за допомогою яких виконуються основні дії. Лікар керує цими інструментами ззовні, не проникаючи руками в рану.
Прокол зазвичай не перевищує 2 см у діаметрі, тому рубець невеликий. Це важливо як з естетичної, так і з медичної точки зору: поверхня рани швидше гоїться, а ризик інфікування нижчий.
Таким чином, значення обох методів однакове, але результат різний. Більшість лікарів схиляються до використання лапароскопії замість абдомінальної хірургії. Про її переваги можна судити за такими фактами:
- площа пошкодження незначна, через те, що поверхня проколота, а не порізана;
- больові відчуття значно зменшуються;
- біль вщухає швидше: приблизно через добу;
- короткий період відновлення: мінімальні рухи, будь-які легкі рухи можливі через 6 годин після втручання;
- короткий період стаціонарного спостереження;
- людина швидко одужує та здатна відновити повну працездатність за короткий час;
- ймовірність ускладнень, післяопераційних гриж та інфекції значно нижча;
- шрами легко розсмоктуються.
Показання
Існують певні показання до лапароскопії, за яких її використання виправдане. Лапароскопія рекомендується в таких випадках:
- коли у людини діагностовано хронічний калькульозний та некалькульозний холецистит;
- при утворенні поліпів та холестерозі;
- пізні стадії запального процесу при гострому холециститі;
- при безсимптомному холецистолітіазі.
Підготовка
Суть підготовки до операції полягає в попередній консультації хірурга, анестезіолога, попередніх лабораторних та інструментальних дослідженнях.
Підготовку слід розпочати за 2 тижні до планованої операції. Вона вимагатиме визначення концентрації білірубіну, рівня глюкози, загального білка крові, лужної фосфатази.
Без коагулограми не обійтися. Жінкам також знадобиться вагінальний мазок на мікрофлору. Також знадобиться електрокардіограма. Пацієнтці дозволено перенести операцію, якщо результати аналізів знаходяться в межах норми.
Якщо результати аналізів не входять до норми, призначається додаткова терапія для усунення цього зсуву та стабілізації досліджуваних параметрів. Потім аналізи повторюють.
Попередня підготовка також включає моніторинг наявних хронічних захворювань. Може знадобитися підтримуюча медикаментозна терапія.
Підготовка особливо ретельна за кілька днів до операції. Дотримується рекомендований режим харчування та пиття, безшлакова дієта. Приблизно з вечора їжу вживати вже не можна. Воду можна пити не пізніше 22:00. У день операції також не можна їсти та пити. За день до операції (ввечері) та вранці рекомендується зробити клізму.
Це стандартна схема підготовки, яка практично універсальна. Вона може дещо відрізнятися в невеликих межах. Все залежить від особливостей стану організму, фізіологічних показників та особливостей перебігу захворювання. Про це лікар попередить вас заздалегідь.
Лапароскопічне видалення жовчних каменів
Іноді лапароскопія означає необхідність лапароскопічної хірургічної техніки для видалення утворених каменів. Однак ця методика майже ніколи не використовується через свою недоцільність. Раціональніше було б повністю видалити жовчний міхур, що дозволяє запобігти його подальшому постійному запаленню. Якщо камені невеликого розміру та в невеликій кількості, доцільно використовувати інші, нехірургічні методи їх видалення. Наприклад, застосовується медикаментозна терапія.
 [ 5 ]
[ 5 ]
Анестезія при лапароскопічному видаленні жовчного міхура
Найбільш виправданим є проведення операції загальним ендотрахеальним методом, з підключенням апарату штучної вентиляції легень. Це єдиний метод знеболювання, який застосовується під час такої операції. Це газовий наркоз, який використовується у вигляді спеціальної трубки. Через цю трубку подається газова суміш.
Іноді цей метод не можна використовувати, наприклад, він може бути вкрай небезпечним для астматиків. Тоді допускається введення анестезії через вену. Використовується загальний наркоз. Це забезпечує необхідний рівень знеболення, тканини стають менш чутливими, м'язи – більш розслабленими.
Техніка видалення жовчного міхура
Спочатку людині вводять анестезію. Після того, як анестезія набула чинності, необхідно видалити залишки рідини та газу зі шлунка. Для цього вводиться шлунковий зонд, що дозволяє виключити випадкове виникнення блювоти. Також за допомогою зонда можна уникнути випадкового потрапляння вмісту шлунка в дихальні шляхи. Це може бути небезпечно, оскільки може спричинити закупорку дихальних шляхів і закінчитися задухою, а як наслідок – смертю. Зонд не можна виймати зі стравоходу, доки операція не буде повністю завершена.
Після встановлення зонда вдаються до закриття ротової та носової порожнини спеціальною маскою. Потім підключаються до апарату штучної вентиляції легень. Це дає людині можливість дихати. Без цієї процедури неможливо обійтися, оскільки використовується спеціальний газ, що закачується в порожнину, над якою проводиться операція. Він тисне на діафрагму, стискає легені, внаслідок чого вони втрачають здатність повністю розправлятися та забезпечувати процес дихання.
На цьому етапі попередня підготовка до операції завершена, і хірург переходить безпосередньо до самого оперативного втручання. Робиться розріз в області пупка. Потім у утворену порожнину закачується стерильний газ. У більшості випадків використовується вуглекислий газ, який допомагає розкрити та розправити черевну порожнину, збільшивши її об'єм. Вводиться троакар, на кінці якого є камера та ліхтарик. Завдяки дії газу, який розширює черевну порожнину, зручно керувати інструментами, а ризик пошкодження стінок та сусідніх органів значно знижується.
Потім лікар ретельно оглядає органи. Звертає увагу на розташування та зовнішній вигляд. Якщо виявлені спайки, які свідчать про наявність запального процесу, їх препарують.
Сечовий міхур пальпується. Якщо він напружений, одразу роблять розріз стінок, відсмоктують зайву рідину. Потім накладають затискач. Лікар знаходить загальну жовчну протоку, яка виконує роль сполучного фактора між сечовим міхуром і дванадцятипалою кишкою. Далі її розсікають і переходять до пошуку кістозної артерії. Після того, як артерію знаходять, на неї також накладають затискач, роблять розріз між двома затискачами. Утворений просвіт артерії одразу зашивають.
Після того, як жовчний міхур відокремлений від протоки та міхурової артерії, його відокремлюють від печінкового ложа. Сечовий міхур відокремлюють повільно та обережно. При цьому потрібно намагатися не торкатися та не пошкоджувати навколишні тканини. Якщо судини починають кровоточити, їх негайно припікають електричним струмом. Після того, як лікар переконався, що сечовий міхур повністю відокремлений від навколишніх тканин, його видаляють. Видаляють його за допомогою маніпуляторів, через розріз в області пупка.
На цьому етапі ще зарано вважати операцію завершеною. Необхідно ретельно перевірити порожнину на наявність кровоточивих судин, жовчі, надлишку рідини та будь-яких помітних патологій. Судини коагуляються, а тканини, що зазнали змін, виявляються та видаляються. Після цього вся уражена ділянка обробляється антисептичним розчином та ретельно промивається. Надлишок рідини відсмоктується.
Тільки зараз можна сказати, що операція завершена. З ранового отвору видаляють троакари, місце проколу зашивають. У простих випадках, якщо немає кровотечі, його можна просто закрити. У порожнину вводять трубку, яка забезпечить дренаж. Через неї відводяться рідини, промивні розчини та виділена жовч. Якщо сильного запалення не було, а жовч виділялася в невеликій кількості або не виділялася взагалі, то дренаж можуть не встановлювати.
Завжди існує ймовірність того, що будь-яка операція може перетворитися на обширну операцію на черевній порожнині. Якщо щось піде не так, виникне якесь ускладнення або непередбачена ситуація, черевну порожнину розсікають, троакари видаляють і вживають необхідних заходів. Це також може спостерігатися при сильному запаленні сечового міхура, коли його неможливо видалити через троакар, або якщо виникає кровотеча чи інші пошкодження.
Скільки триває операція з видалення жовчного міхура?
Тривалість операції залежить від її складності, наявності у хірурга подібного досвіду. Більшість операцій виконуються в середньому протягом години. Відомо, що мінімальна операція виконується за 40 хвилин, а максимальна – за 90 хвилин.
Протипоказання до проведення
Лапароскопія підходить не всім пацієнтам. Протипоказання включають:
- важкі декомпенсовані захворювання;
- вагітність, починаючи з 27 тижнів;
- органи в черевній порожнині, що мають нечітке та аномальне положення;
- розташування жовчного міхура всередині печінки, панкреатит у гострій стадії;
- жовтяниця в результаті закупорки жовчних проток;
- злоякісні та доброякісні новоутворення;
Видалення сечового міхура заборонено при абсцесах, різних видах холециститу. Небезпечно проводити операцію, якщо у людини знижена згортання крові, кардіостимулятор. Якщо є свищі, спайки, патологічні зміни рубців, краще утриматися від операції, якщо це можливо. Також не можна проводити повторну операцію, якщо одна операція вже була проведена лапароскопічно.
Наслідки після процедури
Основним наслідком можна вважати викид жовчі, який відбувається безпосередньо в дванадцятипалу кишку. Ці відчуття викликають сильний дискомфорт. Таке явище називається постхолецистектомічним синдромом. При цьому синдромі людину може тривалий час турбувати нудота та блювота, інші неприємні відчуття, такі як діарея, печія.
Людина може гірко відригувати, може спостерігатися жовтяниця. Все це може супроводжуватися підвищенням температури тіла. Позбутися цих наслідків дуже важко, і навіть неможливо. У багатьох людей ці наслідки спостерігаються протягом усього життя.
Біль після видалення жовчного міхура за допомогою лапароскопії
Сильні болі трапляються рідко. У більшості випадків вони помірні або слабкі та легко знімаються знеболювальними засобами. Рекомендується використовувати ненаркотичні препарати: Кетонал, Кетанов, Кеторол. Вони застосовуються відповідно до самопочуття. Якщо болі зменшилися або зникли, більше не потрібно приймати знеболювальні. Якщо ж болі не зменшуються, а посилюються, потрібно звернутися до лікаря, оскільки це може свідчити про наявність патології.
Після зняття швів біль зазвичай не турбує. Однак періодично біль може з'являтися при різких рухах, при напрузі. Зазвичай, якщо біль продовжує турбувати у віддалений післяопераційний період, це свідчить про патологію.
Ускладнення після процедури
Ускладнення трапляються не часто. Але іноді доводиться з ними стикатися. Загалом, усі ускладнення можна класифікувати на 2 категорії: ті, що виникають безпосередньо під час операції, і ті, що виникають через деякий час після операції. Перебіг операції може ускладнитися перфорацією шлунка, кишечника, жовчного міхура, що супроводжується кровотечею, випотом лімфи в просвіт навколишніх органів. Якщо таке пошкодження відбувається, лапароскопія терміново перетворюється на відкриту операцію на черевній порожнині.
На практиці трапляються випадки, коли сама операція проходить успішно, але через деякий час виникають різні патології, такі як висока температура, перитоніт, грижа. У більшості випадків це наслідок пошкодження тканин, видалення органу, при якому жовч витікає з погано зашитого каналу, ложа печінки. Причиною може бути запалення, низький рівень регенеративних процесів, інфекція.
Висока температура
Температура може з'являтися під час запальних процесів, поширення інфекції. Температура також може свідчити про застій жовчі. У таких випадках температура підвищується протягом 14 днів. Як правило, вона тримається в межах 37,2-37,5 °C. Підвищення температури може свідчити про процеси одужання. У виняткових випадках температура може досягати 38 °C і вище. Це може свідчити про інфекцію, гнійні та запальні процеси. Слід негайно звернутися до лікаря, щоб з'ясувати причину такої патології. Проводиться УЗД черевної порожнини та післяопераційного рубця.
Пупкова грижа
Ризик розвитку пупкової грижі зберігається протягом тривалого часу. Виникненню гриж сприяє високий рівень фізичної активності. Відновлення апоневрозу, який утримує всю черевну стінку, відбувається протягом 9 місяців. У цей час все ще існує ризик розвитку пупкової грижі. Грижі розвиваються переважно в області пупка, оскільки саме в цій зоні проводиться прокол.
Спайки
Після лапароскопії в черевній порожнині, в області накладання швів, з'являються спайки. Вони різко підвищують ризик гриж. Саме через утворення спайок не рекомендується інтенсивна фізична активність.
Гази, метеоризм
Після операції спостерігається інтенсивне газоутворення. Перш за все, причиною таких розладів є подразнення стінок кишечника слизом, патологічні зміни в протоках, загальні розлади травлення.
Відрижка
Відрижка після лапароскопії — досить поширене явище. Вона пов’язана з газоутворенням, розладами травлення. Необхідне дотримання дієтичного харчування.
Рідкий стілець
Після лапароскопії діарея є досить поширеним явищем в результаті розладів травлення. Це також пов'язано з особливостями виділення жовчі. Щоб запобігти цьому, необхідно дотримуватися дієти.
Догляд після процедури
Після завершення операції лікар поступово приводить людину до тями: просто припиняє давати анестезію. Пацієнт приходить до тями у відділенні інтенсивної терапії. Його стан контролюється за допомогою підключеного обладнання. Для моніторингу використовуються: тонометр (контроль артеріального тиску), електрокардіограф (контроль частоти серцевих скорочень), гематологічний аналізатор (контроль основних показників крові). Також до людини підключається катетер, що дає можливість контролювати відтік сечі, її стан та параметри.
Реабілітація проста. Спочатку необхідно залишатися в ліжку (6 годин). Після цього часу можна робити прості рухи, такі як перевертання в ліжку, сідання, вставання. Після цього можна поступово починати вставати, намагатися ходити та доглядати за собою.
У деяких виняткових випадках людину виписують у перший день. Однак, загалом, необхідно дотримуватися етапу одужання, який триває 3 дні.
Рекомендації та обмеження після видалення жовчного міхура лапароскопією
Процес одужання досить швидкий. Ускладнення трапляються рідко. Можна сказати, що людина повністю реабілітується лише тоді, коли вона одужала як фізично, так і психічно. Повна реабілітація передбачає не лише фізичні аспекти одужання, а й психологічні. Це займає близько 6 місяців. Але не варто думати, що весь цей період часу обмежений і що її життя перестане бути повноцінним.
Повна реабілітація означає, що людина відновилася як фізично, так і психічно, а також накопичила необхідні резерви, які дозволять людині адаптуватися до умов звичайного життя, робочих навантажень, стресу без ускладнень, виникнення супутніх захворювань.
Пацієнта зазвичай виписують з лікарні на 6-й день.
Нормальне самопочуття та звичайна працездатність повертаються приблизно на 10-15-й день. Для більш успішної реабілітації необхідно дотримуватися основних правил реабілітації.
Протягом приблизно 14-30 днів дотримуйтесь статевого спокою, дотримуйтесь здорового харчування та забезпечте профілактику запорів. Займатися спортом можна через місяць. Важку роботу також слід відкласти приблизно на місяць.
Протягом приблизно 30 днів максимальна вага, яку можна підняти, не повинна перевищувати 3 кг. Приблизно через шість місяців ця межа не повинна перевищувати 5 кг.
Після лапароскопії буде потрібна реабілітаційна терапія, яка сприятиме прискореному відновленню та процесам загоєння. Курс реабілітації може включати фізіотерапію, медикаментозне лікування та вітамінні добавки.
Що робити, якщо після лапароскопії жовчного міхура виник запор?
Запор часто спостерігається після хірургічного втручання. Він є наслідком хірургічного втручання, а також може бути наслідком прийому загальнозміцнюючих препаратів. Причиною є утруднене перетравлення їжі, поширення жовчі. Рекомендується прийом проносних засобів. На жаль, ця проблема не зникає з часом.
Реабілітація після лапароскопії жовчного міхура в післяопераційному періоді
Харчування починається з другого дня. Вживайте просту їжу, на післяопераційний період. У цей день доведеться обмежитися нежирним легким бульйоном, фруктами, легким сиром, йогуртом.
Рекомендується вживати їжу в невеликих кількостях, з високою частотою: 5-7 прийомів їжі.
Через три дні можна починати їсти повсякденні продукти. Виключаються грубі продукти, жирні, смажені страви, спеції, соуси. Не рекомендується вживати продукти з житнього борошна, все, що сприяє виділенню жовчі, газоутворенню.
Рекомендується перейти на лікувальну дієту №5.
Післяопераційний біль повністю зникає через 24-96 годин. Якщо біль не минає протягом цього періоду, а навпаки посилюється, необхідна консультація лікаря. Білизна має бути м’якою, не повинна тиснути, не повинна натирати місце проколу.
Дренаж
У більшості випадків потрібне дренажування. Його головна мета — забезпечити надійний відтік жовчі та рідини. Дренаж запобігає застою. Якщо утворення рідини зменшилося і почалися процеси відновлення, дренаж можна видалити.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Шви
Шви, на відміну від тих, що використовуються в черевній хірургії, невеликі та компактні. Вони не перевищують 1,5-2 см у діаметрі. Шви знімаються в міру загоєння розрізів. Якщо загоєння добре, шви знімають на другий день; якщо процес відновлення повільний, їх знімають приблизно на 7-10-й день. Все залежить від індивідуальних особливостей пацієнта.
Шрами
Рубці після лапароскопії незначні, не перевищують 2 см за розміром. Після операції залишаються чотири рубці. Вони швидко гояться.
Як довго слід лежати після операції з видалення жовчного міхура?
Пацієнт повинен полежати протягом 4-6 годин. Потім можна вставати та робити повільні рухи. Досить часто їх виписують з лікарні навіть у день операції.
Ліки після лапароскопії жовчного міхура
Іноді може знадобитися курс антибіотикотерапії (при підвищеному ризику інфекції, при запальних процесах). Часто використовуються фторхінолони та звичайні антибіотики. При порушеннях мікрофлори застосовують пробіотики та пребіотики. Добре зарекомендували себе такі препарати, як Лінекс, Біфідум, Біфідобактерин.
Можуть знадобитися полівітаміни. Подальша терапія суворо індивідуальна та залежить від наявних розладів та ризиків. При болю використовуються знеболювальні (кетанал, кетанов), при спазмах – спазмолітики (но-шпа, дуспаталін, мебеверин).
За наявності супутніх захворювань або ускладнень застосовується етіологічна або симптоматична терапія. Так, при панкреатиті застосовують ферментні препарати, такі як Креон, Панкреатин, Мікразим.
У разі підвищеного газоутворення можуть бути корисними такі ліки, як метеоспазміл та еспумізан.
Для нормалізації функціонування сфінктера та дванадцятипалої кишки використовуються мотіліум, дебридат, церукал.
При використанні ліків обов'язково проконсультуйтеся з лікарем, оскільки самолікування може бути небезпечним.
Як приймати Урсосан після лапароскопії жовчного міхура?
Урсосан – гепатопротектор, що захищає печінку від негативних наслідків. Їх приймають тривало, від 1 до 6 місяців. Діючою речовиною цього препарату є урсодезоксихолева кислота, яка захищає слизові оболонки від токсичної дії жовчних кислот. Препарат застосовується по 300-500 мг, на ніч. Препарат стає життєво необхідним, оскільки печінка потребує ще більшого захисту від жовчі, яка виділяється безпосередньо в кишечник.
Мумійо
Муміє – досить ефективний засіб, який використовується при різних захворюваннях. Це стародавній засіб народної медицини, який добре стимулює органи травлення. Муміє нешкідливе для організму. Після операції дозування препарату зменшується в 3 рази порівняно зі стандартним дозуванням. Муміє слід приймати протягом 21 дня. Повторний курс можна провести через 60 днів. Курс становить 20 г муміє, яке розчиняють у 600 мл води. Застосовувати тричі на день. Перший тиждень застосовувати по 1 чайній ложці, другий – 2 чайні ложки, третій тиждень – 3 чайні ложки.
Лікарняний після видалення жовчного міхура лапароскопією
Весь період, який пацієнт проводить у лікарняному, включається до лікарняного. Додатково 10-12 днів дається на реабілітацію. Зазвичай пацієнта виписують зі стаціонару приблизно через 3-7 днів. Загалом лікарняний становить 13-19 днів. Якщо виникають ускладнення, цей термін продовжується.
Дієта після операції з видалення жовчного міхура
Після операції важливо дотримуватися дієти, дотримуватися післяопераційного раціону, а після закінчення цього періоду перейти на дієтичне харчування згідно з дієтою № 5. Порції повинні бути невеликими, подрібненими та теплими, їсти не менше п'яти разів на день. Виключаються смажені, жирні, гострі, копчені, мариновані та солоні страви. Протипоказані приправи, субпродукти, хлібобулочні та кондитерські вироби, алкоголь, какао, кава. У раціоні мають бути напіврідкі та рідкі каші, злакові супи. Основні продукти можна заправляти нежирними м'ясними та рибними продуктами. Можна додавати каші, макарони, нежирні молочні продукти, некислі ягоди та фрукти, компоти, муси, желе. Можна їсти парові та тушковані овочі.
 [ 31 ]
[ 31 ]
Життя після лапароскопії жовчного міхура
Єдине, що можна сказати, це те, що життя триває. Як правило, людину перестає турбувати біль, необхідність постійного підтримуючого лікування жовчнокам'яної хвороби та інших патологій. Післяопераційний біль та рубці людину не турбують.
Однак операція також накладає на людину деякі обмеження та відповідальність. Важливо розуміти, що жовчний міхур тепер відсутній. Жовч потрапляє безпосередньо в кишечник. За нормальних умов печінка виробляє приблизно 0,6-0,8 літра жовчі. Після лапароскопії жовч виробляється лише за потребою і регулюється їжею, що надходить у неї. Це може викликати певні труднощі та дискомфорт, і вам доведеться з цим миритися. Іноді цих наслідків не уникнути, і вони завжди супроводжуватимуть людину.
У більшості випадків, за рідкісним винятком, важлива дієта, спрямована на забезпечення нормальної роботи печінки. У рідкісних випадках достатньо дотримуватися дієти двічі на рік: восени та навесні. Вживання алкоголю суворо заборонено. Рекомендується дотримуватися лікувальної дієти № 5.
Спорт та фізична активність
Будь-які види фізичної активності заборонені щонайменше на 4 тижні. Якщо немає ускладнень і стан нормалізується, можна поступово переходити до простих фізичних вправ. Для початку рекомендується спеціальна лікувальна фізична підготовка. Потім можна переходити до йоги, плавання, дихальних вправ. Ці види активності найбільше підходять людям після лапароскопії, вони сприяють повному одужанню. Можна забути про професійний спорт, участь у змаганнях, важкі та екстремальні види спорту. Фізичні навантаження повинні бути помірними. Багато професійних спортсменів були змушені стати тренерами. Загалом, рекомендуються лише загальнорозвивальні, зміцнювальні навантаження. Якщо людина займається будь-яким видом спорту, їй обов'язково знадобиться консультація спортивного лікаря.
Гімнастика після лапароскопії жовчного міхура
Гімнастика не протипоказана після лапароскопії. Починати тренування слід щонайменше через 1 місяць. Навантаження має бути помірним, його слід постійно контролювати, темп слід збільшувати поступово. Слід включати більше відновлювальних та дихальних вправ. Слід уникати інтенсивних навантажень.
Інтимне життя
Після операції необхідно утримуватися від статевих актів приблизно 1 місяць. Якщо немає ускладнень і ви почуваєтеся нормально, можете сміливо відновити статеве життя.
Бандаж
Після будь-якої операції необхідно носити бандаж. Він потрібен протягом приблизно 60-90 днів. При носінні бандажа зменшується ймовірність грижі, яка може виникнути після операції.
 [ 32 ]
[ 32 ]
Вагітність
Операція не є протипоказанням до вагітності. Ви можете припинити використовувати контрацепцію, щойно вам стане краще, а ваш організм почне відновлюватися.
Ванна після лапароскопії жовчного міхура
Після операції лазня не протипоказана. Рекомендується почати відвідувати лазню після періоду відновлення, приблизно через 30 днів. Природно, вживання алкоголю в лазні заборонено. Лазня повинна мати суто оздоровчий характер.
 [ 33 ]
[ 33 ]
Відгуки
Марина, 26 років: «Я все життя прожила в страху перед хірургами та операційними. І ось одного разу мені знадобилася операція. Я дуже боялася. Але лікар був добрим і привітним. Він заспокоїв мене і сказав, що такі операції сьогодні не є проблемою. Є метод, який навіть не вимагає робити повний розріз – достатньо проколоти місце операції в чотирьох місцях. Операція проводиться через ці проколи. Це мене трохи заспокоїло. Лікар запевнив, що все пройде добре. Він сказав, що багатьох пацієнтів навіть виписують додому в день операції».
Ми почали готуватися. Лікар одразу призначив аналізи та провів огляд. Протипоказань не було. У день операції я пам'ятаю, як мене провели в операційну…
Потім я пам'ятаю лише, як прокинувся в палаті. Біль одразу дав про себе знати, потім мене почала нудити, і почалася блювота. Прийшов лікар, оглянув мене і сказав, що все добре, що це наслідки наркозу. Мій стан скоро нормалізується. Спочатку я навіть не міг у це повірити.
Але наступного дня біль справді перестав мене турбувати. Я почувався абсолютно нормально. Я ходив, але їсти зовсім не хотілося. М'язи нили цілий день, ніби після інтенсивного тренування в спортзалі.
На третій день видалили дренаж. Я зголодніла. Почала їсти. Виписали мене лише на шостий день. Я вже з нетерпінням чекала виписки, оскільки мій стан був абсолютно нормальним, я навіть не розуміла, що роблю в лікарні.
Каріна, 41 рік.
Минуло близько 21 року з того часу, як мені видалили жовчний міхур за допомогою лапароскопії. Тоді я вперше почула, що операцію можна зробити без розрізів. Я була дуже здивована. Водночас я була неймовірно налякана.
Але все пройшло добре. У перший день я відчув сильну слабкість, був біль у місці, де були зроблені проколи. Коли я чхав і кашляв, біль різко посилився. Приблизно на третій день я почувався добре, ніби операції й не робили.
Приблизно перші півтора року я суворо дотримувався дієти. Як тільки я припиняю дотримуватися дієти, починається ниючий біль. Тільки через півтора року я почав поступово додавати різні продукти.
Минуло 20 років, я живу нормально, насолоджуюся життям. Я вже звикла до цього, побудувала свій власний раціон. Я точно знаю, які продукти можуть викликати здуття живота або біль, намагаюся їх виключити. Я знаю, в яких кількостях їсти. Це єдине обмеження, яке з часом перестає бути обмеженням, а стає способом життя. Я займаюся танцями, йогою.

