
Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Рак тіла матки
Медичний експерт статті
Останній перегляд: 04.07.2025
До злоякісних пухлин тіла матки належать: рак, саркома, мезодермальні пухлини та хоріокаринома. Рак тіла матки означає рак ендометрію (слизової оболонки матки). Рак ендометрію – це гормонозалежна пухлина, тобто вона викликається ендокринно-обмінними порушеннями, і часто поєднується з міомою матки, ендометріоїдним захворюванням та гіперплазією тканини яєчників.
Епідеміологія
Рак ендометрію – поширене злоякісне новоутворення. Він посідає друге місце в структурі онкологічних захворювань у жінок. Це четвертий за поширеністю тип раку після раку молочної залози, легень та товстої кишки. Рак тіла матки переважно зустрічається у пацієнток у постменопаузі з кровотечами; у цей період життя він виявляється у 10% випадків. Діагностичні помилки у жінок у цьому віці спричинені неправильною оцінкою кров'янистих виділень, що часто пояснюється клімактеричною дисфункцією.
Причини раку тіла матки
Особливе місце в розвитку раку ендометрію займають фонові (залозиста гіперплазія, поліпи ендометрію) та передракові (атипова гіперплазія та аденоматоз) стани ендометрію.
 [ 9 ]
[ 9 ]
Фактори ризику
До групи ризику належать жінки, у яких висока ймовірність розвитку злоякісної пухлини за наявності певних захворювань та станів (факторів ризику). До групи ризику розвитку раку матки можуть входити:
- Жінки в період встановленої менопаузи з кров'янистими виділеннями зі статевих шляхів.
- Жінки з продовженою менструальною функцією після 50 років, особливо з фібромою матки.
- Жінки будь-якого віку, які страждають від гіперпластичних процесів ендометрію (рецидивуючий поліпоз, аденоматоз, залозисто-кістозна гіперплазія ендометрію).
- Жінки з порушенням жирового та вуглеводного обміну (ожиріння, діабет) та гіпертонією.
- Жінки з різними гормональними порушеннями, що спричиняють ановуляцію та гіперестрогенізм (синдром Штейна-Левенталя, післяпологові нейроендокринні захворювання, міома, аденоміоз, ендокринне безпліддя).
Інші фактори, що сприяють розвитку раку ендометрію:
- Замісна терапія естрогенами.
- Синдром полікістозних яєчників.
- Немає історії пологів.
- Ранній початок менархе, пізній менопауза.
- Зловживання алкоголем.
Симптоми раку тіла матки
- Білі. Є найдавнішою ознакою раку матки. Білі рідкі, водянисті. До цих виділень часто приєднується кров, особливо після фізичного навантаження.
- Свербіж зовнішніх статевих органів. Може виникати у пацієнток з раком ендометрію через подразнення від вагінальних виділень.
- Кровотеча – це пізній симптом, що виникає в результаті розпаду пухлини та може проявлятися у вигляді виділень у вигляді м’ясоподібних «помиїв», мажучих виділень або чистої крові.
- Біль – переймоподібного характеру, що іррадіює в нижні кінцівки, виникає при затримці виділень з матки. Тупий біль, ниючого характеру, особливо вночі, свідчить про поширення процесу за межі матки та пояснюється здавленням нервових сплетень у малому тазі пухлинним інфільтратом.
- Порушення функції сусідніх органів через проростання пухлини в сечовий міхур або пряму кишку.
- Ці пацієнти характеризуються ожирінням (рідко втратою ваги), діабетом та гіпертензією.
Де болить?
Що турбує?
Стадії
Наразі в клінічній практиці використовується кілька класифікацій раку матки: класифікація 1985 року, міжнародна класифікація FIGO та TNM.
 [ 18 ]
[ 18 ]
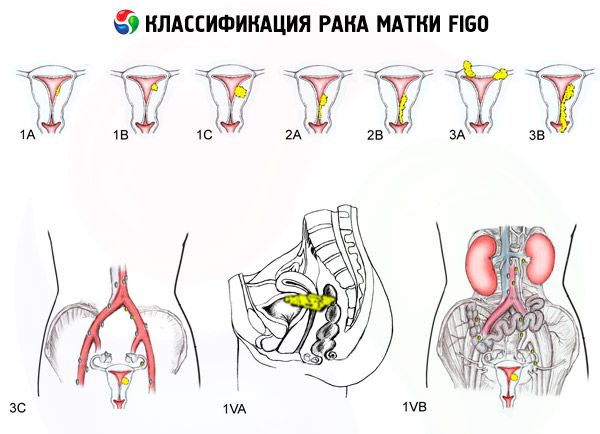
Класифікація раку матки за стадіями за FIGO
Ступінь ураження
- 0 - Преендометріальна карцинома (атипова залозиста гіперплазія ендометрію)
- 1 - Пухлина обмежена тілом матки, регіональні метастази не виявлені
- 1a - Пухлина обмежена ендометрієм
- 1b - Проникнення в міометрій до 1 см
- 2 - Пухлина вражає тіло та шийку матки, регіонарні метастази не визначаються
- 3 - Пухлина поширюється за межі матки, але не за межі тазу
- 3a - Пухлина інфільтрує серозну оболонку матки та/або є метастази в придатках матки та/або в регіональних лімфатичних вузлах таза
- 3b - Пухлина інфільтрує тканини тазу та/або є метастази у піхву
- 4 - Пухлина поширюється за межі тазу та/або відбувається інвазія сечового міхура та/або прямої кишки
- 4a - Пухлина проростає в сечовий міхур та/або пряму кишку
- 4b - Пухлина будь-якого ступеня локального та регіонального поширення з виявленими віддаленими метастазами
Міжнародна класифікація раку матки за системою TNM
- T0 - Первинна пухлина не виявлена
- Tis - Преінвазивна карцинома
- T1 – Пухлина обмежена тілом матки
- T1a - Порожнина матки не більше 8 см у довжину
- T1b - Порожнина матки більше 8 см завдовжки
- Т2 – пухлина поширилася на шийку матки, але не вийшла за межі матки.
- T3 – Пухлина поширилася за межі матки, але залишається в межах малого тазу.
- T4 - Пухлина поширюється на слизову оболонку сечового міхура, прямої кишки та/або виходить за межі тазу.
N - регіонарні лімфатичні вузли
- Nx - Недостатньо даних для оцінки стану регіональних лімфатичних вузлів
- N0 - Немає ознак метастазування в регіонарні лімфатичні вузли
- N1 - Метастази в регіонарних лімфатичних вузлах
М - віддалені метастази
- Mx - Недостатньо даних для визначення віддалених метастазів
- M0 - Немає ознак метастазів
- M1 - Є віддалені метастази
G - гістологічна диференціація
- G1 - Високий ступінь диференціації
- G2 - Середній ступінь диференціації
- G3-4 - Низький ступінь диференціації
Форми
Розрізняють обмежену та дифузну форми раку матки. При обмеженій формі пухлина росте у вигляді поліпа, чітко відмежованого від неураженої слизової оболонки матки; при дифузній формі ракова інфільтрація поширюється на весь ендометрій. Пухлина найчастіше виникає в ділянці дна та трубних кутів матки. Приблизно у 80% пацієнток виявляється аденокарцинома різного ступеня диференціації, у 8-12% - аденоакантома (аденокарцинома з доброякісною плоскоклітинною диференціацією), яка має сприятливий прогноз.
До менш поширених пухлин з гіршим прогнозом належить залозиста плоскоклітинна карцинома, при якій плоскоклітинний компонент подібний до плоскоклітинного раку, але прогноз гірший через наявність недиференційованого залозистого компонента.
Плоскоклітинний рак, як і світлоклітинний рак, має багато спільного з подібними пухлинами шийки матки, зустрічається у жінок старшого віку та характеризується агресивним перебігом.
Недиференційований рак частіше зустрічається у жінок старше 60 років і виникає на тлі атрофії ендометрія. Він також має несприятливий прогноз.
Одним із рідкісних морфологічних варіантів раку ендометрію є серозно-папілярний рак. Морфологічно він має багато спільного із серозним раком яєчників, характеризується надзвичайно агресивним перебігом та високим потенціалом до метастазування.
Діагностика раку тіла матки
Гінекологічне обстеження. Під час обстеження за допомогою дзеркал з'ясовується стан шийки матки та характер виділень з цервікального каналу – виділення беруться на цитологічне дослідження. Під час вагінального (ректовагінального) обстеження звертається увага на розміри матки, стан придатків та навколоматкової клітковини.
Аспіраційна біопсія (цитологія аспірату з порожнини матки) та дослідження аспіраційних змивів з порожнини матки та цервікального каналу. Останнє проводиться в постменопаузальному віці, якщо немає можливості проведення аспіраційної біопсії та діагностичного вишкрібання.
Цитологічне дослідження вагінальних мазків, взятих із заднього склепіння. Цей метод дає позитивний результат у 42% випадків.
Незважаючи на невеликий відсоток позитивних результатів, метод може широко застосовуватися в амбулаторних умовах, виключає травматичність та не стимулює пухлинний процес.
Роздільне діагностичне вишкрібання порожнини матки та цервікального каналу під контролем гістероскопії. Доцільно отримати зішкрібки з ділянок, де найчастіше виникають передракові процеси: область зовнішнього та внутрішнього зіву, а також кути маткових труб.
Гістероскопія. Метод допомагає виявити раковий процес у місцях, важкодоступних для вишкрібання, дозволяє визначити локалізацію та поширеність пухлинного процесу, що важливо для вибору методу лікування та для подальшого контролю ефективності променевої терапії.
Онкомаркери. Для визначення проліферативної активності клітин карциноми ендометрію можливе визначення моноклональних антитіл Ki-S2, Ki-S4, KJ-S5.
Для виявлення віддалених метастазів рекомендується провести рентген грудної клітки, ультразвукове дослідження та комп'ютерну томографію органів черевної порожнини та заочеревинних лімфатичних вузлів.
Ультразвукове дослідження. Точність ультразвукової діагностики становить близько 70%. У деяких випадках раковий вузол практично не відрізняється від м'язової оболонки матки за акустичними характеристиками.
Комп'ютерна томографія (КТ). Її проводять для виключення метастазів у придатках матки та первинних множинних пухлин яєчників.
Магнітно-резонансна томографія (МРТ). МРТ при раку ендометрію дозволяє визначити точну локалізацію процесу, диференціювати I та II стадії від III та IV, а також визначити глибину інвазії в міометрій та відрізнити I стадію захворювання від решти. МРТ є більш інформативним методом у визначенні поширеності процесу поза межами матки.
Що потрібно обстежити?
До кого звернутись?
Лікування раку тіла матки
Вибираючи метод лікування пацієнток з раком матки, необхідно враховувати три основні фактори:
- вік, загальний стан пацієнта, тяжкість метаболічних та ендокринних порушень;
- гістологічна будова пухлини, ступінь її диференціації, розміри, локалізація в порожнині матки та поширеність пухлинного процесу;
- заклад, де буде проводитися лікування (важлива не лише онкологічна підготовка та хірургічні навички лікаря, а й обладнання закладу).
Тільки враховуючи вищезазначені фактори, можна правильно поставити процес на стадію та адекватно лікувати.
Близько 90% пацієнток, які страждають на рак матки, проходять хірургічне лікування. Зазвичай проводиться екстирпація матки з придатками. Після розтину черевної порожнини проводиться ревізія органів малого тазу та черевної порожнини, ретроперитонеальних лімфатичних вузлів. Крім того, беруться мазки з дугласового простору для цитологічного дослідження.
Хірургічне лікування раку матки
Обсяг хірургічного лікування визначається стадією процесу.
Стадія 1а: якщо уражений лише ендометрій, незалежно від гістологічної структури пухлини та ступеня її диференціації, проводиться проста екстирпація матки з придатками без додаткової терапії. З появою ендоскопічних методів хірургії абляція (діатермокоагуляція) ендометрію стала можливою на цій стадії захворювання.
Стадія 1b: у разі поверхневого вторгнення, локалізації невеликої пухлини, високого ступеня диференціації у верхньо-задньому відділі матки проводиться проста екстирпація матки з придатками.
У разі інвазії до 1/2 міометрія, ступенів диференціації G2 та G3, великих розмірів пухлини та локалізації в нижніх відділах матки показана екстирпація матки з придатками та лімфаденектомія. За відсутності метастазів у лімфатичних вузлах малого тазу після операції проводиться ендовагінальне внутрішньопорожнинне опромінення. Якщо лімфаденектомія після операції неможлива, слід провести зовнішнє опромінення малого тазу до загальної вогнищевої дози 45-50 Гр.
На стадії 1b-2a G2-G3; 2b G1 проводять екстирпацію матки з придатками та лімфаденектомію. За відсутності метастазів у лімфатичних вузлах та злоякісних клітин у перитонеальній рідині, при поверхневому інвазії, після операції слід провести ендовагінальне внутрішньопорожнинне опромінення. При глибокому інвазії та низькому ступені диференціації пухлини проводять променеву терапію.
3 стадія: оптимальним обсягом хірургічного втручання слід вважати екстирпацію матки з придатками з лімфаденектомією. Якщо виявлено метастази в яєчниках, необхідно резектувати великий сальник. Потім проводиться зовнішнє опромінення малого тазу. Якщо виявлено метастази в парааортальних лімфатичних вузлах, доцільно їх видалити. У випадку, коли неможливо видалити метастатично змінені лімфатичні вузли, необхідно провести зовнішнє опромінення цієї ділянки. На IV стадії лікування проводиться за індивідуальним планом з використанням, по можливості, хірургічного лікування, променевої та хіміогормональної терапії.
Хіміотерапія
Такий вид лікування проводиться переважно у разі поширеного процесу, автономних пухлин (гормонально незалежних), а також при виявленні рецидиву захворювання та метастазів.
Наразі хіміотерапія раку матки залишається паліативною, оскільки навіть за достатньої ефективності деяких препаратів тривалість дії зазвичай коротка – до 8-9 місяців.
Використовуються комбінації препаратів, таких як похідні платини першого (цисплатин) або другого (карбоплатин) покоління, адріаміцин, циклофосфамід, метотрексат, фторурацил, фосфамід тощо.
Серед найефективніших препаратів, які забезпечують повний та частковий ефект у понад 20% випадків, є доксорубіцин (адріаміцин, растоцин тощо), фармарубіцин, препарати платини першого та другого покоління (платидіам, цисплатин, платиміт, платинол, карбоплатин).
Найбільший ефект — до 60% — досягається комбінацією адріаміцину (50 мг/м2 ) з цисплатином (50-60 мг/м2 ).
При поширеному раку матки, його рецидивах та метастазах, як у монохіміотерапії, так і в комбінації з іншими препаратами, можна застосовувати таксол. При монотерапії таксол застосовують у дозі 175 мг/м2 у вигляді 3-годинної інфузії кожні 3 тижні. При комбінації таксолу (175 мг/м2 ), цисплатину (50 мг/м2 ) та епірубіцину (70 мг/м2 ) ефективність терапії значно підвищується.
Гормональна терапія
Якщо до моменту операції пухлина поширилася за межі матки, то місцеве регіонарне хірургічне або променеве лікування не вирішує основної проблеми лікування. Необхідно використовувати хіміо- та гормонотерапію.
Для гормонального лікування найчастіше використовуються прогестагени: 17-ОПС, депо-провера, провера, фарлугал, депостат, мегаце в поєднанні з тамоксифеном або без нього.
При метастатичному процесі, у разі неефективності прогестинової терапії, доцільно призначити Золадек.
Будь-яке органозберігаюче лікування може проводитися лише в спеціалізованому закладі з умовами для поглибленої діагностики як до, так і під час лікування. Необхідно мати не тільки діагностичне обладнання, а й висококваліфікований персонал, включаючи морфологів. Все це потрібно для своєчасного виявлення неефективності лікування та подальшого хірургічного втручання. Крім того, необхідний постійний динамічний контроль. Можливості органозберігаючого гормонального лікування мінімального раку ендометрію у молодих жінок з використанням прогестагенів: 17-ОПК або депо-провера в поєднанні з тамоксифеном. При помірному ступені диференціації застосовується комбінація гормональної терапії та хіміотерапії (циклофосфамід, адріаміцин, фторурацил або циклофосфамід, метотрексат, фторурацил).
Гормональну терапію доцільно призначати пацієнткам з високим або помірним ступенем диференціації пухлини. При високому ступені диференціації пухлини, поверхневому проростанні пухлини в міометрій, локалізації пухлини на дне матки або верхніх 2/3 матки. Пацієнткам віком до 50 років, відсутності метастазів – гормональну терапію призначають протягом 2-3 місяців. Якщо ефекту немає, необхідно перейти на хіміотерапію.
Додатково про лікування
Профілактика
Профілактика раку матки полягає у виявленні груп високого ризику. Ці групи людей повинні проходити регулярні гінекологічні огляди з цитологічним контролем ендометрію. Якщо у жінки діагностовано передракові захворювання, а консервативне лікування неефективне, їй слід пройти хірургічне лікування.

